微創顱內血腫抽吸引流術早期預后影響因素分析
楊波,王晶,溫淼,宋新杰,劉麗萍,楊中華,趙性泉
目前,腦血管病已經成為中國居民死亡的首位原因[1-2],而腦出血(intracerebral hemorrhage,ICH)的病死率和致殘率居各型腦血管病之首,給社會和患者及其家庭帶來了沉重的負擔[3-4]。目前自發性腦出血外科治療基本術式包括開顱血腫清除術(craniotomy)、微創小骨窗血腫清除術(minimally invasive clot evacuation,MIE)、微創血腫抽吸引流術等。一項多中心隨機臨床對照試驗[5]得出結論:對于基底節區的小血腫患者,腦出血微創血腫抽吸引流術較內科保守治療能改善患者的獨立生存能力,是一項安全實用的腦出血治療方法。微創血腫抽吸引流術操作簡單、不需開顱、頭顱計算機斷層掃描(computed tomography,CT)即可準確定位、手術時間短,對患者損傷較輕,手術適應證廣,特別是不需要準備復雜設備和環境,費用低廉,是治療高血壓腦出血的有效手術方法[6]。隨著微創技術的不斷改進,療效也不斷提高,因此,越來越受到關注。然而腦出血微創血腫抽吸引流術開展時間不長,各個中心患者預后有一定差異,本研究擬對影響腦出血微創血腫抽吸引流術早期預后的相關因素進行探討,對臨床更準確地篩選患者及預后評估提供參考。
1 研究對象與方法
1.1 研究對象 2010年7月至2014年2月,連續篩選首都醫科大學附屬北京天壇醫院神經內科重癥監護室住院治療,診斷為幕上腦出血,同時簽署顱內血腫抽吸引流術知情同意書并行手術的患者。
1.2 入選標準 ①年齡≥18歲;②經頭顱CT證實符合《中國腦血管病防治指南》[7]的腦出血診斷標準;③血腫體積≥30 ml;④完成微創顱內血腫抽吸引流術。
1.3 排除標準 ①幕下腦出血及原發腦室出血;②已明確出血原因為腦血管畸形、動脈瘤、瘤卒中、梗死后出血轉化等病因;③具有凝血功能異常、血小板減少癥等凝血功能障礙病史;④既往殘疾或伴有嚴重影響日常生活和工作能力的疾病;⑤各種疾病的終末期。
1.4 數據收集 收集患者的性別、年齡、高血壓病史、糖尿病病史、卒中病史、吸煙、飲酒史等資料,并記錄入院時血壓、心率、術前格拉斯哥昏迷評分(Glasgow coma scale,GCS),立即抽取靜脈血完成隨機血糖及超敏C反應蛋白的檢測。
記錄術前基線血腫體積,中線移位距離,血腫距離腦表面距離,血腫周邊水腫體積,血腫占血腫和水腫總體積的百分比,是否破入腦室,是否腦葉出血,是否優勢半球及腦干有無受壓征象。術后記錄手術距離發病時間,首次抽吸血腫量,并計算首次抽吸率。術后24 h、48 h復查頭CT,記錄殘余血腫體積,并計算首次CT血腫清除率,記錄中線移位距離,并計算中線移位改善率。拔引流管/穿刺針前復查頭CT記錄殘余血腫體積和中線移位距離,引流管/穿刺針留置時間(h),并計算血腫殘留率及中線移位改善率。同時還記錄術后有無再出血,術后7 d GCS評分,術后30 d(仍在住院的患者)/出院時(手術到出院天數<30 d的患者)的GCS,住院時間(d)等。
顱內血腫體積(不含腦室及蛛網膜下腔內積血)使用多田公式計算,公式為:V(血腫體積)=A×B×C/2[8]。其中,A:頭顱CT血腫最大層面的最長徑,B:血腫最大面積層面與最長徑垂直的寬徑,C:血腫的層面。
基線血腫體積以距離術前最近一次的頭顱CT片計算。殘余血腫體積以拔針前頭顱CT片計算。首次抽吸血腫量為術中以注射器抽吸的血凝塊體積總量。首次抽吸率=(首次抽吸血腫量/基線血腫體積)×100%;術后首次CT血腫清除率=[(基線血腫體積-首次CT殘余血腫體積)/基線血腫體積]×100%;血腫殘留率=(殘余血腫體積/基線血腫體積)×100%;中線移位改善率=[(基線CT中線移位距離-術后CT中線移位距離)/基線CT中線移位距離]×100%。
閱片人員具備神經內科主治醫師資質,同一患者由同一醫師完成閱片并計算相關數據。
再出血診斷依據:前后相鄰2次頭顱CT比較,后一次血腫體積較前增大33%以上[9-10]和(或)出現新的部位出血。
1.5 治療方法
1.5.1 術前準備 常規備皮,確定穿刺點。根據CT血腫最大層面確定穿刺點,注意盡量避開側裂動脈及顳淺動脈、語言中樞、運動中樞等重要部位,選擇距離血腫最近點能夠減少對腦組織的損傷,穿刺針置入深度為血腫中心到穿刺點皮膚的距離。
1.5.2 手術過程 術前靜脈注射咪達唑侖或丙泊酚(咪達唑侖:術前靜推5~10 mg,維持劑量0.05 mg·kg-1·h-1微量泵入,丙泊酚:術前2 mg/kg靜推,維持劑量4~12 mg·kg-1·h-1微量泵入)鎮靜,患者完全側臥位,頭部保持端正,常規消毒、鋪巾、局部麻醉。術者選擇長度適宜的YL-1型一次性使用顱內血腫穿刺針,進針方向平行于最大血腫平面,并垂直于正中矢狀面。穿刺針在電鉆驅動下依次鉆透頭皮、顱骨、硬腦膜,突破感后迅速停止鉆顱,撤掉電鉆,術者更換無菌手套,穿刺針接引流管及20 ml注射器。把金屬針芯拔除換成鈍圓形塑料針芯避免損傷腦組織,穿刺針緩慢旋轉向深部推進。當深度達到血腫外側緣時,拔出塑料針芯(多數可見陳舊性血液流出)擰上帽蓋,用注射器緩慢抽吸,直到無陳舊性血液抽出;再次放入鈍圓形塑料針芯,向深部推進1 cm左右,再次用上述方法抽吸,直到穿刺針完全進入血腫中心后,無菌敷料覆蓋穿刺針,外接無菌引流袋掛于床頭,抽吸總量控制在估算血腫量的50%以內。術后向血腫腔內注入2萬~4萬單位尿激酶并夾閉引流管1 h,每日注射2~4次。術后第一天復查頭CT明確穿刺針位置,如偏離血腫中心過多引流效果不理想可考慮二次穿刺,2~3 h后經復查頭部CT血腫吸收80%以上患者一般情況明顯好轉可拔除穿刺針,縫合包扎穿刺點。
1.6 統計學分析 應用SPSS 19.0軟件處理統計。對于連續變量,首先進行數據的正態性檢驗,并進行方差齊性分析,符合正態分布的采用表示,組間的比較采用t檢驗,不符合正態分布的連續變量采用中位數和四分位數表示,組間比較采用秩和檢驗。計數資料采用百分比表示,組間比較采用χ2檢驗(或Fisher精確概率)。多因素Logistic回歸用以確定影響早期預后的相關變量,單因素分析中有顯著差異的變量進入Logistic回歸分析。以P<0.05表示差異有顯著性。
2 結果與統計學分析
2.1 患者一般資料 本研究入組患者共94例,其中男性占63.8%(n=60),年齡23~84歲,平均(54.85±12.70)歲,手術距發病時間11~360 h,術前GCS 4~15分,按術后30 d或出院時GCS評分將患者早期預后分為預后良好組(GCS≥13)及預后不良組(GCS≤12或死亡)[11],其中死亡患者共8例,死亡率8.5%。短期預后良好患者62例(66.0%),短期預后不良患者32例(34.0%)。
2.2 單因素分析 對于患者的一般情況,既往病史,體征,CT特點及手術相關因素于患者的早期預后進行相關性單因素分析,其中,預后良好組相對于預后不良組年齡偏低,術前GCS偏高,術后7 d GCS偏高,既往卒中病史比例偏低,入院首次血糖值偏低,入院后超敏C反應蛋白水平偏低,術前血腫體積偏小,出血破入腦室的比例偏低,首次抽吸率偏高,穿刺針留置時間偏短(表1);而性別、糖尿病史、高血壓病史、吸煙、飲酒史、入院時首次收縮壓及心率、術前水腫體積、術前中線移位距離、血腫邊緣距腦表面最短距離、是否腦葉出血、手術距發病時間、48 h內術后首次CT血腫清除率、拔管時中線移位改善率及血腫殘留率在2組中無顯著差異。
2.3 多因素Logistic回歸分析 將單因素分析有統計學意義的10個因素,即年齡、術前GCS、術后7 d GCS、卒中病史、入院首次血糖、入院超敏C反應蛋白、術前血腫體積、出血破入腦室、首次抽吸率及穿刺針留置時間進一步作多因素Logistic回歸分析(表2),引入變量的檢驗水準a=0.10。結果顯示年齡高、術前GCS評分低是微創顱內血腫穿刺引流術預后不良的獨立預測因素。

表1 幕上腦出血微創血腫抽吸引流術患者早期預后相關性單因素分析
3 討論
自發性腦內出血是臨床上常見病、多發病,多由高血壓等原因引起,臨床表現為急性起病、迅速出現局限性或彌漫性腦功能缺失癥狀及體征,我國是腦出血高發地區,致死率和致殘率明顯高于西方國家[12]。腦出血量大的患者,由于血腫的占位效應造成明顯高顱壓,腦干受累,甚至出現中樞性呼吸循環衰竭,故病死率更高。
目前,腦出血微創血腫抽吸引流術對于促進血腫清除,降低病死率已得到廣泛證實,但能否改善臨床轉歸卻存在爭議[5,13-15]。本研究94例患者中,術后短期(30 d/出院時)恢復良好患者(GCS≥13)62例(66.0%),恢復不良患者(GCS≤12或死亡的)32例(34.0%),經過多因素分析發現,年齡及術前GCS是評價手術療效的獨立預測因素。
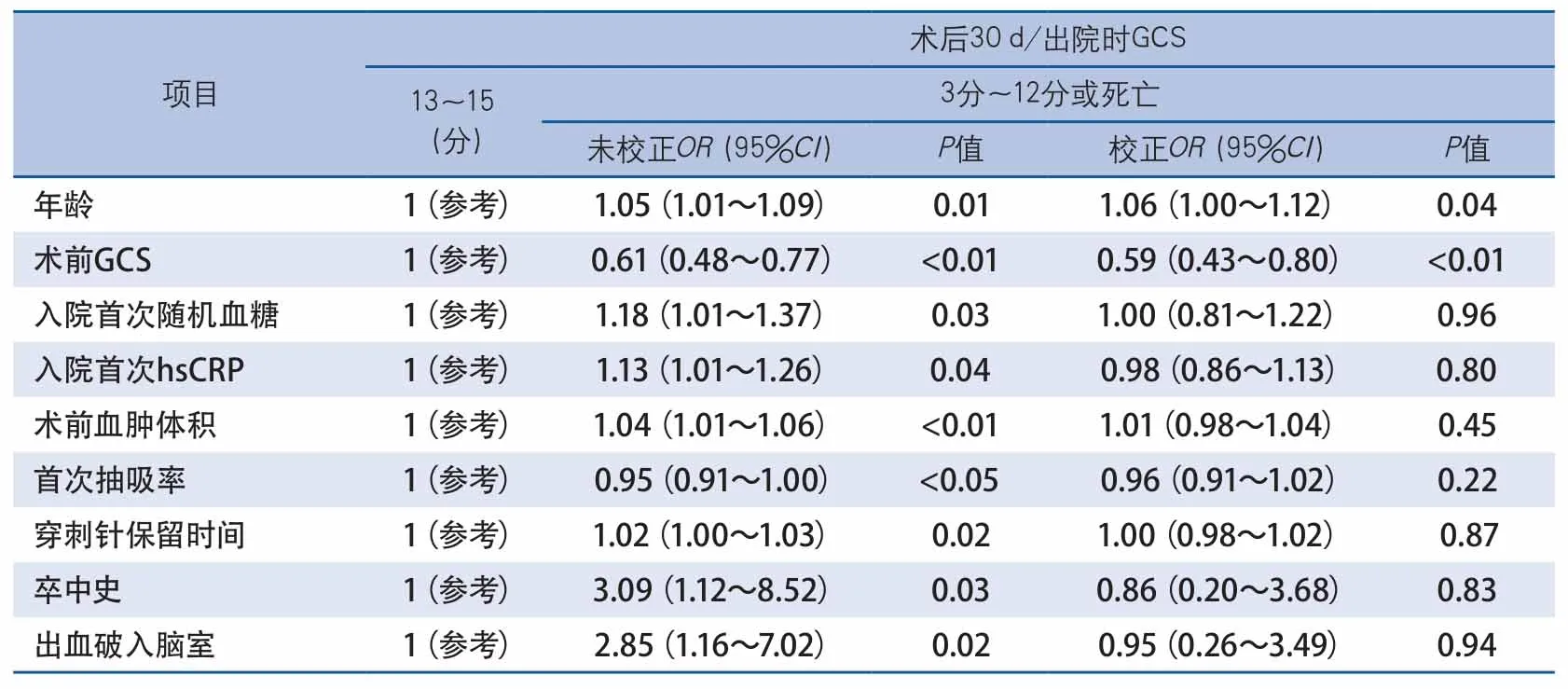
表2 幕上腦出血微創血腫抽吸引流術患者早期預后多元Logistic回歸分析
眾所周知,年齡是腦血管病的重要危險因素,腦血管病的發病率和死亡率隨著年齡的增長而增加[16-18],然而腦出血預后與年齡是否存在相關性目前仍有較多爭議。因為高齡患者基礎疾病多,手術承受力差,出現手術并發癥風險高,死亡率高,以往一般將年齡超過70歲列為傳統開顱血腫清除術禁忌證。微創顱內血腫抽吸引流術因創傷小、局麻下操作,手術時間短,故患者年齡無須嚴格限制。在本研究中單因素分析中,預后良好組平均年齡(52.39±11.79)歲,預后不良組平均年齡(59.63±13.23)歲,差異有顯著性,在多因素logistic回歸分析中,平衡了多個混雜因素后,年齡成為預后獨立預測因素,年齡越大,微創顱內血腫抽吸引流術的近期預后相對越差。
GCS最初是用來評定顱腦損傷病情輕重的一種方法,如今已成為臨床評估顱腦疾病患者病情嚴重程度的重要指標[19-20],可以用來評估幕上腦出血患者的病情嚴重情況,對于預后的判斷也具有一定的參考價值。王德江等[21]研究發現,接受微創血腫抽吸引流術的患者,術前GCS<9分者的術后1月時死亡風險概率是GCS≥9分者的3.11倍。本研究的單因素分析中,預后良好組術前GCS評分顯著高于預后不良組。在多因素logistic回歸分析中,校正了多個混雜因素后,術前GCS成為預后獨立預測因素,提示顯示術前GCS越高患者短期預后越好。本研究結果也與之前得研究結論一致[22-26]。
本研究沒有設立內科治療組作為對照,僅對進行了微創血腫抽吸引流術的患者進行了預后分析,因此無法判斷與保守治療相比,微創血腫抽吸引流術能否改善腦出血患者臨床轉歸;另外本研究隨訪時間較短,沒有對患者的長期預后進行研究,在以后的研究中會進行臨床對照和長期預后方面的探索。
1 Wu Z,Yao C,Zhao D,et al.Sino-MONICA Project:a collaborative study on trends and determinants in cardiovascular diseases in China,part I:morbidity and mortality monitoring[J].Circulation,2001,103:462- 468.
2 Yang G,Wang Y,Zeng Y,et al.Rapid health transition in China,1990-2010:findings from the Global Burden of Disease Study 2010[J].Lancet,2013,381:1987-2015.
3 Zhang LF,Yang J,Hong Z,et al.Proportion of different subtypes of stroke in China[J].Stroke,2003,34:2091-2096.
4 Jiang B,Wang WZ,Chen H,et al.Incidence and trends of stroke and its subtypes in China results from three large cities[J].Stroke,2006,37:63-68.
5 Rosovsky RP,Crowther MA.What is the evidence for the offlabel use of recombinant factor VIIa (rFVIIa) in the acute reversal of warfarin?[J].HematologyAm Soc Hematol Educ Program,2008,1:36-38.
6 梁奕添.微創血腫清除術治療高血壓腦出血45例[J].廣西醫學,2010,32:445-446.
7 饒明俐.中國腦血管病防治指南[M].北京:人民衛生出版社,2007:56-64.
8 Lin J,Hanigan WC,Tarantino M,et al.The use of recombinant activated factor VII toreverse warfarininduced anticoagulation in patients with hemorrhage in the centralnervous system:preliminary findings[J].J Neurosurg,2003,98:737-740.
9 Brott T,Broderick J,Kothari R,et al.Early hemorrhage growth in patients with intracerebral hemorrhage[J].Stroke,1997,28:1-5.
10 Di Napoli M,Parry-Jones AR,Smith CJ,et al.C-Reactive protein predicts hematoma growth in intracerebral hemorrhage[J].Stroke,2014,45:59-65.
11 Herrmann M,Jost S,Kutz S,et al.Temporal profile of release of neurobiochemical markers of brain damage after traumatic brain injury is associated with intracranial pathology as demonstrated in cranial computerized tomography[J].Journal of Neurotrauma,2000,17:113-122.
12 王忠誠.神經外科學[M].武漢:湖北科學技術出版社,2005:380-381.
13 Morgan T,Zuccarello M,Narayan R,et al.Preliminary findings of theminimally-invasive surgery plus rtPA for intracerebral hemorrhage evacuation(MISTIE)clinical trial[J].Acta Neurochir Suppl,2008,105:147-151.
14 Zuccarello M,Brott T,Derex L,et al.Early surgical treatment for supratentorialintracerebral hemorrhage:a randomized feasibility study[J].Stroke,1999,30:1833-1839.
15 Niizuma H,Shimizu Y,Yonemitsu T,et al.Results of stereotactic aspiration in 175 cases of putaminal hemorrhage[J].Neurosurgery,1989,24:814-819.
16 Ariesen MJ,Claus SP,Rinkel GJ,et al.Risk factors for intracerebral hemorrhagein the general population:a systematic review[J].Stroke,2003,34:2060-2065.
17 Park WB,Cho JS,Shin SD,et al.Comparison of epidemiology,emergency care,and outcomes of acute ischemic stroke betweenyoung adults and elderly in Korean population:a multicenter observational study[J].J Korean Med Sci,2014,29:985-991.
18 Bushnell C,McCullough L.Stroke prevention in women:synopsis of the 2014 American Heart Association/American StrokeAssociation guideline[J].Ann Intern Med,2014,160:853-857.
19 Garibi J,Bilbao G,Pomposo I,et al.Prognostic factors in a series of 185 consecutive spontaneous supratentorial intracerebral haematomas[J].Neurosurg,2002,16:355-357.
20 Leonardo L,María MM,AlmeidaT,et al.Serum substance P levels are associated withseverity and mortality in patients with severetraumatic brain injury[J].Critical Care,2015,19:192.
21 王德江,王碩,趙元立,等.高血壓腦出血外科治療近期預后多因素分析[J].中華醫學雜志,2005,11:3118-3122.
22 Hanel RA,Xavier AR,Mohammad Y,et al.Outcome following intracerebralhemorrhage and subarachnoid hemorrhage[J].Neurol Res,2002,24(Suppl 1):S58-S62.
23 Butcher K,Laidlaw J.Current intracerebral haemorrhage management[J].J Clin Neurosci,2003,10:158-167.
24 Cheung RT,Zou LY.Use of the original,modified,or new intracerebral hemorrhagescore to predict mortality and morbidity after intracerebral hemorrhage[J].Stroke,2003,34:1717-1722.
25 Fernandes H,Gregson BA,Siddique MS,et al.Testing the ICH Score[J].Stroke,2002,33:1455-1456.
26 Nakagawa K,Vento MA,Seto TB,et al.Sex differences in the use of early do-not-resuscitateorders after intracerebral hemorrhage[J].Stroke,2013,44:3229-3231.

