硬膜外麻醉聯合靜脈全身麻醉對老年開胸手術患者術后認知的影響
馬 輝,徐偉樂,王 英*
(1.河北省胸科醫院麻醉科,河北 石家莊050041;2.河北省胸科醫院微創外科,河北 石家莊050041)
術后認知功能障礙(post operative cognitive dysfunction,POCD)是老年人術后容易出現的中樞神經系統并發癥,常表現為精神錯亂、焦慮、人格改變、記憶受損,以及社交和認知能力的變化,嚴重影響患者術后的康復。如何采取措施,減少這一術后并發癥的發生是當前臨床醫生亟待解決的問題。老年開胸手術患者由于年齡大、肝腎功能減退、腦萎縮等原因術后更易發生POCD。開胸手術術中要實行單肺通氣,由于呼吸動力學改變容易造成術中低氧血癥、氣道高氣壓等癥狀造成急性肺損傷,更易增加老年患者POCD的發生。隨著我國老齡化社會的到來,老年手術患者逐年增多,為臨床手術和麻醉增加了難度。本研究旨在探討不同麻醉方法對老年開胸手術患者術后認知功能的影響。報告如下。
1 資料與方法
1.1 一般資料 選擇2014年1—9月在我院實施開胸手術的老年患者90例,隨機分為試驗組和對照組各45例。試驗組男性24例,女性21例,年齡65~81歲,平均(71±5)歲,術前診斷肺癌15例,結核性膿胸21例,縱膈腫物5例,毀損肺4例;對照組男性23例,女性22例,年齡65~80歲,平均(70±5)歲,術前診斷肺癌16例,結核性膿胸22例,縱膈腫物4例,毀損肺3例。納入標準:①簡易精神狀態檢查簡易智能狀態列表(Mini Mental State Examination,MMSE)≥23分;②無精神和神經系統疾病;③無酒精、藥物等不良嗜好;④無心、腦血管疾病;⑤無語言試聽等方面障礙;⑥無心、腦器官嚴重器質性疾病。術中均采用雙腔氣管插管,當術中單肺通氣時行1∶1的容量控制通氣。吸呼比1∶1的容量控制通氣能有效改善單肺通氣期間的肺順應性[1]。手術時間在4~5h患者均無心、腦血管等嚴重疾病。
1.2 方法 所有患者均術前禁食水12h,完善相關檢查,無其他特殊疾病。患者入室監測血壓、心率、心電圖、腦電雙頻指數(bispectral index,BIS)。試驗組T7~8間隙進行硬膜外穿刺置管,穿刺成功后給予1∶1的1%利多卡因、0.75%羅哌卡因合劑3 mL,觀察阻滯效果,阻滯平面確認效果后15min內給予上述藥物15mL。對照組直接行靜脈全身麻醉。麻醉誘導:0.03mg/kg咪達唑侖、0.02mg/kg枸櫞酸芬太尼、0.25mg/kg依托咪酯、0.25mg/kg順苯磺酸阿曲庫銨靜脈注射,氣管插管后進行機械通氣,潮氣量10mL/kg,吸呼比1∶2。
麻醉維持:以0.15~0.25μg·kg-1·min-1的速率靜脈輸注瑞芬太尼,通過靶控輸注泵效應部位靶濃度模式調節丙泊酚用量,2組術中BIS維持在40~50。試驗組術中每1h硬膜外追加藥物5mL。手術結束前根據靶控輸注泵減少丙泊酚用量,使血漿效應靶濃度降1μg/mL,手術結束前3min停用瑞芬太尼。等待患者清醒,當患者呼吸頻率大于12次/min、潮氣量超過5mL/kg、患者能對麻醉師指令作出正確反應、呼氣末二氧化碳分壓<45mmHg后拔除氣管導管。2組術后鎮痛均采用羥考酮、地佐辛合劑微量泵泵注。術后2d內對患者進行訪視,觀察鎮痛泵使用情況及有無出現嚴重心、腦系統并發癥。術后24、48h分別對2組進行 MMSE評分。
1.3 觀察指標 應用MMSE對2組患者術前,術后24、48h進行認知功能評價。MMSE是目前廣泛應用于認知功能評價較為簡便的方法,具有較高的靈敏度和特異度,可以用于患者術后認知狀態的評價[2]。MMSE<23分患者可判斷為認知功能缺損而不能入組[3]。患者MMSE評分與術前基礎值的差值≤2,表示該患者發生了POCD。
1.4 統計學方法 應用SPSS13.0統計軟件進行數據分析。計量資料比較分別采用t檢驗和重復測量設計資料的方差分析;計數資料比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結 果
2組術前MMSE評分比較差異無統計學意義(P>0.05)。術后24hMMSE評分均明顯下降,術后48h再明顯升高,試驗組波動幅度小于對照組,組間、時點間、組間·時點間交互作用差異有統計學意義(P<0.05)。試驗組術后24、48hPOCD發生率低于對照組,差異有統計學意義(P<0.05)。試驗組與對照組麻醉時間比較差異無統計學意義(P>0.05),試驗組丙泊酚和瑞芬太尼用藥量明顯少于對照級,差異有統計學意義(P<0.05)。見表1~3。
表1 2組MMSE評分比較Table 1 MMSE score comparison in two groups(n=45,±s,分)

表1 2組MMSE評分比較Table 1 MMSE score comparison in two groups(n=45,±s,分)
?

表2 2組術后24、48hPOCD發生率比較Table 2 POCD incidence of two groups after operation for 24,48h(n=45,例數,%)
表3 2組麻醉時間和麻醉藥用量比較Table 3 Anesthesia time and average dose of two groups(n=45,±s)
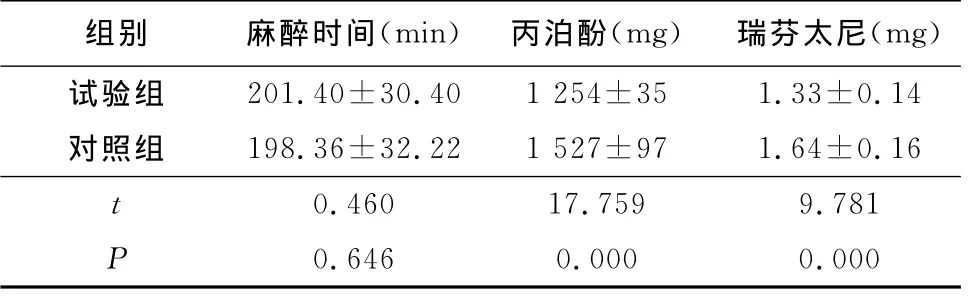
表3 2組麻醉時間和麻醉藥用量比較Table 3 Anesthesia time and average dose of two groups(n=45,±s)
?
3 討 論
既往研究表明,POCD可能與年齡、術前基礎疾病、術前應用抗膽堿類藥、手術類型、麻醉持續時間、受教育程度等因素相關[4]。POCD造成的醫學問題和社會問題日益嚴重[5],嚴重影響患者的術后康復。近年來,隨著學者對POCD的深入研究,普遍認為POCD是在神經系統死亡退變基礎上由手術、麻醉等外界因素誘發或加重的神經系統退行性改變,是多種因素共同作用的結果。POCD的誘發原因很多,麻醉方式、麻醉時間、全身麻醉中的用藥量、全身麻醉選擇的藥物等都對患者有直接影響,尤其是老年患者身體器官的退行性變,肝、腎、腦功能的衰退更易誘發POCD等神經系統疾病。本研究結果顯示,試驗組比對照組瑞芬太尼、丙泊酚的用量明顯減少,減少了患者術后藥物在體內的蓄積,減輕了患者肝、腎等組織的負擔,有利于患者術后恢復。
全身麻醉藥物的殘留會影響中樞神經的功能[6-7]。老年患者腦皮質乙酰膽堿含量下降,膽堿轉移酶和膽堿糖酶的水平也降低,從而增加老年患者POCD的發生率,也影響了老年患者術后認知功能的恢復[8]。老年患者由于年齡較大,身體各臟器的功能減退,特別是肝、腎儲備功能的退化,影響藥物在體內的代謝,提高了老年患者對麻醉藥物的敏感程度,降低了對麻醉的耐受性,減緩了藥物在體內的代謝,進而使得藥物殘留對中樞神經系統產生影響,極易誘發蘇醒延遲、譫妄、呼吸狀態不平穩等癥狀。肝、腎衰竭,藥物在患者體內蓄積不能快速排出體外,進而影響中樞神經系統的功能,增加老年開胸手術患者POCD的發生率,也影響其認知功能的恢復。所以,如何在麻醉中減少對開胸手術患者的用藥量,對提高患者術后生活質量、減少POCD的發生具有重要意義。
硬膜外阻滯對由于傷害等刺激所引發的炎性反應有很好的抑制作用[9]。硬膜外麻醉聯合全身靜脈麻醉可在保證手術需要的前提下減少麻醉藥用量,硬膜外阻滯麻醉對手術患者神經膽堿系統影響小。硬膜外阻滯是通過硬脊膜外給藥阻斷脊神經后根傳導通路,以及局部麻醉藥物通過彌散進入蛛網膜下腔發生類似遲緩的脊髓麻醉為重點的功能體現作用方式,從而起到麻醉效果。硬膜外麻醉有效避免了有害刺激向中樞神經系統的傳導,減少了對中樞,尤其是大腦的損傷作用,從而有效減少了POCD的發生。血清s-100β蛋白是存在于Schwann細胞及星形膠質細胞中的一種鈣結合蛋白,能特異性地反映腦損傷情況及認知狀態變化[10]。硬膜外麻醉能減少血清s-100β蛋白在患者體內的含量,減少POCD的發生。
BIS引導下的麻醉能夠降低術后譫妄和POCD的發生。當手術中BIS值控制在60以下,術后患者不會發生術中知曉。術中加深麻醉深度能有效減少POCD的發生,但老年開胸手術患者由于患者年齡偏大,肝、腎等器官功能減退,增加用藥量對患者肝、腎代謝功能的影響較大,容易造成術后藥物蓄積,不利于術后患者恢復。如何在盡可能保證麻醉深度的前提下減少麻醉用藥是當前臨床麻醉醫師所面臨的一個問題。硬膜外麻醉聯合靜脈全身麻醉能在保證麻醉深度的前提下盡可能減少全身麻醉的用藥量,減輕對患者肝、腎功能的損害,降低POCD的發生,且術后蘇醒快,術后并發癥少,有效減輕患者術后躁動、蘇醒延遲、惡心等術后并發癥的發生。老年開胸手術患者術中要保持單肺通氣,老年患者肺功能往往比較差,單肺通氣易發生二氧化碳蓄積,同時由于氣道壓力增高,通氣血流比改變,容易引起急性肺損傷,不利于患者術后蘇醒。硬膜外麻醉能降低肺順應性,從而保護肺功能,減少組織缺氧對腦部的損害,減少POCD的發生。
本研究結果顯示,試驗組較對照組POCD發生率明顯降低,試驗組MMSE評分明顯高于對照組,差異有統計學意義。說明硬膜外麻醉聯合全身靜脈麻醉對老年開胸手術患者術后認知功能的傷害較小,可以減輕對中樞神經系統的損傷,有利于患者術后恢復,降低POCD的發生率。
綜上所述,硬膜外麻醉聯合全身靜脈麻醉對POCD的影響明顯小于單純靜脈全身麻醉,POCD發生率低,有利于術后患者的恢復。并且能降低患者術中用藥量,減少藥物在患者體內的蓄積,降低患者在治療過程中不適情緒的發生,減輕患者心理壓力。因此,適合在臨床中推廣應用。
[1] 秦震,單子寶,秦艷.側臥位單肺通氣1∶1吸呼比對老年患者呼吸動力學及氧合的影響[J].中國醫學創新,2014,11(25):54-57.
[2] 黃文斌,馮衛榮,付樂榮,等.瑞芬太尼對老年胃癌術后認知障礙的影響[J].國際醫藥衛生導報,2014,20(7):998-1000.
[3] 甄宇,王敏,槐慶元,等.老年患者術后認知功能改變與全麻術中丙泊酚劑量的關系[J].中國當代醫學2014,20(6):580-584.
[4] 劉雅,劉學芳,谷若男,等.術前應用鹽酸戊乙奎醚對老年患者術后早期認知功能的影響[J].河北醫藥,2013,35(10):1469-1470.
[5] 張睿,宋春雨.臨床麻醉對老年患者術后認知功能影響概述[J].中國醫師進修雜志,2013,36(12):69-71.
[6] 周小燕,巫秀珍.麻醉與老年患者術后認知功能障礙的相關研究[J].河北醫學,2013,19(6):801-803.
[7] 張占軍,胡騰,周華.不同麻醉方式對老年患者認知功能的影響[J].醫藥前沿,2013,36(15):131-132.
[8] 陳玢,鄭暉.吸入麻醉藥與術后認知功能障礙關系的研究進展[J].醫學綜述,2013,19(10):1850-1852.
[9] 宋金玲,孫立新,王明山.椎旁神經阻滯或硬膜外阻滯復合全麻對開胸手術炎性反應的影響[J].臨床麻醉學雜志,2013,29(5):472-474.
[10] 李井柱,李曉征,王曉敏,等.帕瑞昔布鈉鎮痛對老年急診股骨頭置換術患者神經系統的影響[J].中華醫學雜志,2013,93(27):2152-2154.

