全程陪伴模式聯合分娩鎮痛在自然分娩產婦中的應用效果
陳志芳,吳宏荷,繆劍霞,孫曉琴
(江蘇省南通市婦幼保健院,江蘇 南通 226018)
全程陪伴模式聯合分娩鎮痛在自然分娩產婦中的應用效果
陳志芳,吳宏荷,繆劍霞,孫曉琴
(江蘇省南通市婦幼保健院,江蘇 南通 226018)
目的 探討全程陪伴模式聯合分娩鎮痛在自然分娩產婦的應用效果。方法 將168例正常足月且無陰道分娩禁忌證的初產婦隨機分成觀察組與對照組,每組84例,對照組采取常規分娩,觀察組采取全程陪伴模式聯合分娩鎮痛分娩,觀察2組產婦分娩前后情緒狀態、產程、疼痛評分、順產率及新生兒情況。結果 觀察組SDS評分及SAS評分,第一產程、第二產程及總產程疼痛評分,胎兒窘迫發生率及新生兒窒息率均明顯低于對照組;順產率顯著高于對照組(P<0.01或<0.05)。結論 全程陪伴模式聯合分娩鎮痛應用于自然分娩產婦,有助于改善產婦不良情緒狀態,縮短產程,緩解分娩疼痛,提高順產率,并顯著降低胎兒窘迫發生率及新生兒窒息率,是一種效果顯著的分娩模式,適合臨床推廣應用。
全程陪伴模式;分娩鎮痛;自然分娩;應用效果
分娩疼痛是一種不可避免的生理性的應激反應,伴隨著分娩過程中帶來的劇烈疼痛,產婦易出現焦慮、抑郁、煩躁、恐懼等一系列心理改變,并導致心率增快、血壓升高等生理改變,從而影響分娩進程,造成難產,甚至導致母嬰并發癥的發生,嚴重威脅母嬰的身體健康[1]。隨著現代醫學模式的進步,人文關懷逐漸融入產科領域,在提倡產婦自然分娩的同時,提高產婦分娩舒適度、確保母嬰平安成為產科工作者共同的追求目標。為了有效減輕產婦的分娩疼痛,緩解產婦不良情緒,促進分娩進程,減少母嬰并發癥的發生,2012年3月—2014年2月,我院對84例正常足月臨產的自然分娩的初產婦實施全程陪伴模式聯合分娩鎮痛,同時與采取常規分娩模式的84例相同條件的產婦作對照研究,現報道如下。
1 臨床資料
1.1一般資料 本組共納入符合研究標準的產婦168例,均為上述時期在我院產科住院分娩的初產婦,均為正常足月,單胎頭位,自愿經陰道分娩且無自然分娩禁忌證及妊娠并發癥,均簽署知情同意書。按照入院先后順序隨機分成觀察組與對照組,每組84例。觀察組年齡22~38(28.3±1.6)歲;孕周37+5~41+5(39.6±1.5)周;體質量59~85(69.34±9.56)kg。對照組年齡23~37(28.2±1.9)歲;孕周37+4~41+4(39.4±1.6)周;體質量60~86(70.16±10.43)kg。2組孕婦年齡、孕周、體質量等基本資料差異無統計學意義(P均>0.05),具有可比性。
1.2方法 對照組產婦采用常規分娩模式,不采取全程陪伴模式及分娩鎮痛。觀察組產婦采取全程陪伴模式及分娩鎮痛,具體方法如下。
1.2.1全程陪伴模式 分娩過程中每名產婦均由一名責任心強并具有豐富分娩經驗的助產士全程陪伴,陪同產婦進入待產室待產,隨時進行專業化的技術指導。
1.2.1.1心理干預 分娩過程對產婦來說是強烈的應激源,產婦易出現焦慮、抑郁、恐懼等復雜的心理變化,甚至情緒不穩定,不能配合分娩。助產士在陪伴產婦的過程中要加強與其交流,評估產婦心理狀況及對分娩知識掌握情況,根據產婦的性格特點、心理狀態、文化程度及接受能力等個體差異,有針對性地為其講解分娩有關知識及產程中的配合技巧,使產婦了解分娩疼痛是因子宮收縮及宮頸擴張而引起,對產婦恐懼疼痛表示同情和理解,同時在產程中加強監護,隨時告知產婦分娩進程,并使用親切的語言安慰和鼓勵產婦,充分調動產婦的積極性,也可通過幫助產婦按摩以分散注意力,或配合暗示療法,暗示產婦一定能順利完成分娩,并很快就會和寶寶見面,以提高其分娩信心,從而緩解產婦對分娩疼痛的緊張、焦慮等不良情緒狀態。
1.2.1.2分娩指導 助產士在產婦分娩前向其解釋分娩的生理過程及積極配合醫護人員的重要性,在分娩的過程中根據情況指導產婦飲食、休息、屏氣、用力等。在宮縮間歇期指導并鼓勵產婦進食瘦肉粥、雞蛋等高熱量易消化食物,有助于增強體力,使產婦處于最佳的體力狀態,從而順利完成分娩。向產婦講解規律宮縮的特點,即間隔5~6 min宮縮1次,每次宮縮持續20~30 s,使產婦有充分的心理準備。宮縮間歇期應休息,保存體力,宮縮開始時不要大喊大叫,以免耗損體力。進入第二產程時,指導產婦在宮縮前30~40 s進行屏氣用力,有效的屏氣用力可增加腹壓,有助于胎兒娩出[2]。分娩進程中嚴密觀察胎心、宮縮及產程進展情況,發現異常及時報告醫師采取處理措施,確保母嬰安全。
1.2.2分娩鎮痛 分娩鎮痛采取自控硬膜外麻醉。觀察產婦的產程進展程度,當產婦產程進入活躍期且宮口開大3~5 cm時,為產婦建立靜脈通路,給予5%葡萄糖氯化鈉注射液500 mL靜脈滴注維持靜脈管路通暢。協助麻醉師行硬膜外穿刺,將硬膜外導管自L3—4間隙置入,頭端留置4~5 cm,確定導管進入硬膜外腔后回抽無回血及腦脊液后妥善進行固定,首先將1%利多卡因3 mL注入硬膜外腔,觀察5 min左右,確認無麻醉藥物中毒征象后,將分娩鎮痛藥物(0.1%羅哌卡因+1 μg/mL芬太尼的混合液)10~15 mL連接硬膜外導管頭端,采用自控鎮痛泵行持續硬膜外泵注給藥,速度7 mL/h。用藥期間嚴密觀察產婦宮縮時的疼痛程度,可根據需要臨時注入混合液5 mL,但2次臨時用藥需間隔15 min[3]。當產婦宮口開全或接近開全時即停止硬膜外泵入用藥,胎兒娩出后自硬膜外注入1%利多卡因5 mL,以消除會陰部疼痛,分娩結束即可拔除硬膜外導管。
1.3觀察指標 ①分娩前后分別使用抑郁自評量表(SDS)、焦慮自評量表(SAS)[4]評估2組產婦的不良情緒狀態;②觀察2組產婦第一產程、第二產程、第三產程及總產程所需時間;③觀察2組產婦第一產程、第二產程、第三產程宮縮時疼痛情況,使用視覺模擬疼痛評分法(VAS)對疼痛程度進行評估,方法:使用10 cm長度的游動標尺,標有10個刻度,一端為0分,表示無痛,另一端為10分,表示難以忍受的劇烈疼痛,從0到10表示疼痛程度逐漸增加,讓患者按照自我感受在標尺上適當位置作標記,表示疼痛程度。④觀察2組產婦順產率、胎兒宮內窘迫發生率及新生兒窒息發生率。順產是指不借助任何陰道助產工具經陰道自然分娩。胎兒宮內窘迫、新生兒窒息均以樂杰《婦產科學》(第6版)[5]的診斷標準為依據。
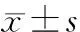
2 結 果
2.12組產婦分娩前后情緒狀態比較 2組產婦分娩前SDS評分及SAS評分比較差異無統計學意義(P均>0.05),分娩后2組產婦SDS評分及SAS評分均較分娩前有明顯改善,觀察組SDS評分及SAS評分明顯低于對照組(P均<0.05)。見表1。
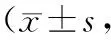
表1 2組產婦分娩前后SDS、SAS評分比較分)
2.22組產婦產程比較 觀察組第一產程、第二產程及總產程時間明顯短于對照組(P均<0.01),2組產婦第三產程時間比較差異無統計學意義(P>0.05)。見表2。
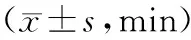
表2 2組產婦產程比較
2.32組產婦疼痛評分比較比較 觀察組第一產程、第二產程及第三產程疼痛評分均明顯少于對照組(P均<0.01)。見表3。
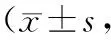
表3 2組產婦疼痛評分比較分)
2.42組產婦順產率及新生兒情況比較 觀察組順產率顯著高于對照組(P<0.01),胎兒窘迫發生率及新生兒窒息率顯著低于對照組(P均<0.01)。見表4。
3 討 論
分娩疼痛是一種正常的生理現象,疼痛指數僅次于燒傷痛。有調查顯示95%以上的產婦在分娩過程中有強烈的恐懼感、焦慮感等不良情緒,有80%以上的產婦認為分娩疼痛無法忍受,幾乎所有的產婦在分娩過程中都希望有人陪伴[6]。分娩時產婦的不良情緒和疼痛感可使機體交感神經高度興奮,一方面大量釋放兒茶酚胺類物質,導致子宮收縮乏力,影響分娩進程,致使產程延長,產后出血,另一方面劇烈疼痛還會導致血壓升高、子宮胎盤血流量減少,導致胎兒宮內缺氧,從而增加胎兒宮內窘迫甚至新生兒窒息的發生,剖宮產幾率增加。此外,產婦在宮縮時大喊大叫、不當用力導致體力過度消耗,耗氧量增加,更加重了胎兒宮內宮內缺氧。
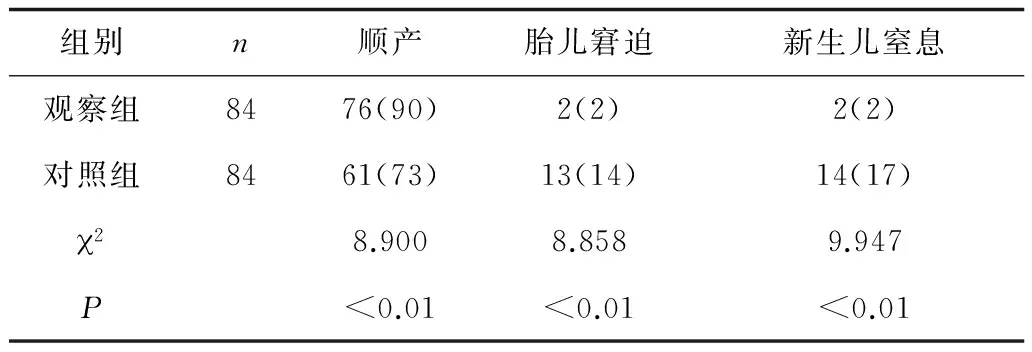
表4 2組順產率及新生兒情況比較 例(%)
全程陪伴模式是近年來興起的分娩模式,即產婦在分娩的過程中由接受過專業培訓具有豐富臨床經驗的助產士全程陪伴,助產士針對產婦的個體差異,針對性地提高心理干預及分娩指導,緩解產婦不良情緒,提高分娩信心,調動產婦主觀能動性,積極配合分娩,同時還可隨時觀察產婦情況,發現異常及時通知醫師處理,能夠有效提高母嬰安全性。分娩鎮痛是醫學發展人文關懷的需要,也是現代文明產科的標志,能夠有效減輕分娩疼痛,提高產婦自然分娩的信心,從而增加順產率,降低剖宮產率[7],近年來在產科得到廣泛應用。但分娩時單純使用硬膜外麻醉鎮痛,并不能完全消除分娩疼痛對子宮肌肉及腹肌的抑制作用,有多項臨床研究證實,在分娩鎮痛的基礎上聯合全程陪伴模式在鎮痛及緩解產婦不良情緒方面效果明顯增強。如楊成芬等[8]研究表明,分娩鎮痛聯合全程導樂陪伴模式應用于自然分娩產婦,產婦負性情緒明顯較單純分娩鎮痛的對照組 改善,產程較對照組縮短,鎮痛效果優于對照組。張穎等[9]研究表明,分娩鎮痛聯合全程導樂陪伴模式應用于自然分娩產婦,產程中疼痛評分明顯低于常規分娩的對照組,順產率高于對照組,胎兒窘迫發生率及新生兒窒息率明顯低于對照組,指出全程陪伴聯合硬膜外鎮痛能夠有效緩解患者產痛,提高分娩安全。本研究中,觀察組產婦自然分娩過程中應用全程陪伴模式聯合分娩鎮痛,產婦分娩后SDS評分及SAS評分改善程度均明顯優于對照組(P<0.01或P<0.05);觀察組各產程及總產程時間均顯著短于對照組(P均<0.01);觀察組各產程疼痛評分均顯著少于對照組(P<0.01);觀察組順產率顯著高于對照組(P<0.01),胎兒窘迫發生率及新生兒窒息率顯著低于對照組(P均<0.01)。可見全程陪伴模式聯合分娩鎮痛應用于自然分娩能顯著改善不良情緒、減輕疼痛,縮短產程,促進順利分娩,降低母嬰并發癥。
全程陪伴模式聯合分娩鎮痛能夠顯著緩解產婦不良情緒、減輕疼痛、縮短產程及促進順產的機制,分析與以下因素有關:首先,全程陪伴模式使產婦能夠獲得精神支持,穩定不良情緒,對產程中的變化隨時可獲得最專業的支持及解釋,產婦具有安全感,從而減輕緊張、恐懼感,保持最佳分娩狀態。宮縮時指導產婦正確屏氣用力,減少了體力消耗,宮縮間歇期指導休息,輔以高熱量飲食,保持了體力,宮口開全后,指導產婦正確增加腹壓,并予以鼓勵,能增強分娩信心,提高產婦主觀能動性,從而促進順利分娩,縮短產程;其次,分娩鎮痛使用的羅哌卡因是一種新型麻醉藥,較低濃度即可出現感覺與運動神經阻滯分離,在減輕疼痛的同時子宮肌肉及腹肌收縮強度受影響較小;疼痛減輕后避免了因宮縮疼痛導致機體兒茶酚胺大量釋放,使循環功能保持穩定,有利于產婦保持頭腦清醒,能夠遵照指導配合產程,第二產程正確根據指導運用腹壓,有效促進產程進展;根據產程進展及時調節鎮痛強度,避免過度抑制宮縮,以免影響胎兒氧供,降低胎兒宮內窘迫及新生兒窒息發生率。此外,鎮痛后產婦疼痛基本消失,盆腔肌肉較前松弛,加快了宮頸口擴張,使胎頭下降過程中的阻力減小,部分枕后位或枕橫位的胎兒更易娩出,胎頭下降刺激垂體分泌大量的縮宮素,使分娩進程加快,縮短了產程,從而提高了順產率。因此,全程陪伴模式聯合分娩鎮痛集全程陪伴及分娩鎮痛兩種措施的優勢于一體,起到了協同作用,整體效果明顯增強。
綜上所述,全程陪伴模式聯合分娩鎮痛應用于自然分娩產婦,有助于改善產婦不良情緒狀態,縮短產程,緩解分娩疼痛,提高順產率,并顯著降低胎兒窘迫發生率及新生兒窒息率,是一種效果顯著的分娩模式,適合臨床推廣應用。
[1] 唐春梅. 全程導樂陪伴聯合分娩鎮痛的臨床效果對比觀察[J]. 當代護士:專科版,2012(8):78-80
[2] 潘忠琴. 拉瑪澤呼吸減痛法在一對一陪伴分娩中的應用[J]. 現代中西醫結合雜志,2012,21(29):3281-3282
[3] Mirza FG,Fakhoury AA,Rowley TJ,et al. Role of capsaicin in a murine model of labor and delivery[J]. Anesthesiology,2013,118(2):430-435
[4] 汪向東.王希林,馬弘. 心理衛生評定量表手冊[M]. 北京:中國心理衛生雜志社,2004:235-236
[5] 樂杰. 婦產科學[M]. 6版. 北京:人民衛生出版社,2004:143-144
[6] 王麗. 分娩鎮痛聯合導樂陪伴對分娩質量的影響[J]. 蚌埠醫學院學報,2012,37(8):1004-1006
[7] 李樹鑾,李洪蘭. 全程導樂陪伴聯合分娩鎮痛對自然分娩的影響[J]. 護理實踐與研究,2012,9(10):14-15
[8] 楊成芬,黃偉. 拉瑪澤分娩減痛訓練法對產程及剖宮產率影響的臨床研究[J]. 醫學綜述,2012,18(21):3679-3681
[9] 張穎,孫國林. 改良式導樂陪伴分娩對無痛分娩結果的影響[J]. 河北醫藥,2013,35(6):903
10.3969/j.issn.1008-8849.2015.08.042
R473.71
B
1008-8849(2015)08-0900-03
2014-04-05

