原發性腦內淋巴瘤的MRI診斷
(劉佳寶,張傳玉,于華龍,段峰,劉世合
(青島大學附屬醫院放射科,山東 青島 266003)
?
原發性腦內淋巴瘤的MRI診斷
(附10例報告)
(劉佳寶,張傳玉,于華龍,段峰,劉世合
(青島大學附屬醫院放射科,山東 青島 266003)
目的 探討原發性腦內淋巴瘤的MRI特征,以提高診斷的正確性。方法 回顧分析10例經手術病理證實的原發性腦內淋巴瘤病人的MRI資料。結果 本組10例病人淋巴瘤單發6例,多發4例。單發者部位包括小腦蚓部、小腦半球、丘腦、顳枕葉交界處。共15個病灶,多數位于腦組織深部。T1WI呈等信號4例,稍低信號6例;T2WI呈稍高信號6例,等信號4例;增強后均呈明顯強化。15個病灶瘤周水腫為輕度4個,中度7個,重度4個。結論 原發性腦內淋巴瘤MRI表現有一定的特征性,對臨床診斷有重要幫助。
腦腫瘤;淋巴瘤;磁共振成像
原發性腦內淋巴瘤是指僅發生于腦內的惡性淋巴瘤,而在身體其他部位未發現淋巴瘤存在,是相對罕見的原發性腦腫瘤。近年來,原發性腦淋巴瘤的發病率有逐年上升的趨勢,但其影像學表現缺乏特異性,臨床極易誤診。原發性腦內淋巴瘤惡性程度高,病程短,但對放、化療都比較敏感,因此早期診斷意義重大。本文搜集了10例經手術病理證實為原發性腦內淋巴瘤病人的臨床資料,回顧性分析其MRI特征,以提高對原發性腦內淋巴瘤的認識。現將結果報告如下。
1 資料與方法
1.1一般資料
2008年10月—2013年3月,我院收治經手術病理證實的腦內原發惡性淋巴瘤10例,男6例,女4例;發病年齡22~61歲,平均50.9歲。經手術病理證實均為彌漫大B細胞性淋巴瘤。臨床主要表現為頭痛3例,頭暈伴行走不穩3例,頭痛伴行走不穩1例,頭痛伴惡心、嘔吐、言語不清、嗜睡1例,頭暈伴行走不穩、飲水嗆咳、耳鳴、復視1例,記憶力減退l例。病程為5 d~2個月。術前MRI診斷為轉移瘤3例,髓母細胞瘤1例,顱內占位性病變4例,腦內淋巴瘤2例。
1.2MRI檢查方法
采用GE Signa 1.5 T、3.0 T超導MR系統。T2WI:TR 3 400 ms,TE 105 ms;軸位、矢狀位T1WI:TR 400 ms,TE 20 ms;DWI:b=1 000 s/mm2;FLAIR序列:TR 8 000 ms,TE 204 ms,FA 90°。層厚5 mm,層間距6.5 mm,FOV 24 cm×24 cm。增強掃描包括軸位、冠狀位及矢狀位,采用SE T1WI序列:TR 400 ms,TE 20 ms;對比劑使用Gd-DTPA,劑量為0.1 mmol/kg體質量。
1.3MRI觀察指標
分別觀察病人腫瘤數目、位置分布、形態、大小、邊界、信號特征、強化方式、瘤周水腫(輕度:水腫/腫瘤直徑<1/2;中度:水腫/腫瘤直徑1/2~1;重度:水腫/腫瘤直徑>1)、占位效應(輕度:移位<腫瘤直徑1/4;較重:移位在腫瘤直徑的1/4~1/2之間;重度:移位>腫瘤直徑1/2)等。
2 結 果
2.1病灶數目、分布、形態、大小和邊界
本組單發病灶6例,多發病灶4例,共15個病灶。有6個位于小腦半球,其中1例見鄰近小腦幕受侵犯(圖1A~E);3個位于額葉;2個位于胼胝體;1個位于顳枕葉交界區;1個位于放射冠區側腦室旁;1個位于丘腦(圖1F~I);1個位于左側額顳葉-島葉-基底核。包塊呈類圓形8個,不規則團塊狀3個,小斑片狀2個,蝶形2個(分別位于胼胝體膝部及壓部)(圖1J、K)。病灶最大47 mm×43 mm×41 mm,最小5 mm×4 mm×3 mm。邊界不清7例共12個病灶,邊界較清3例共3個病灶。
2.2MRI信號特點及強化特征
本文10例均接受了MRI平掃檢查,其中7例11個病灶接受了DWI序列掃描。T1WI:13個病灶呈稍低信號或低信號,2個病灶呈等信號;T2WI:10個呈稍高信號,5個呈等信號;DWI:8個病灶呈高或稍高信號,3個病灶信號不高(圖1A~I)。7例(共13個病灶)MRI增強掃描均呈明顯強化(圖1A),其中2個病灶內見斑片狀未強化區(圖1F)。
2.3瘤周水腫和占位效應
本文15個病灶中,中度水腫7個(圖1G),輕度水腫4個,重度水腫4個(圖1B、J)。所有病灶均有不同程度的占位效應,其中2個病灶占位效應重度(圖1G、J),4個病灶占位效應較重,9個病灶為輕度占位,部分病人表現為腦室系統受壓狹窄變形,以側腦室明顯。
3 討 論
原發性腦內淋巴瘤是指僅存在于中樞神經系統的淋巴瘤,占全部原發腦瘤的0.85%~2.00%[1]。腦組織內不存在淋巴細胞,多數學者認為腫瘤細胞來自血管周圍的未分化多潛能間葉細胞,其依據是病變區域可見瘤細胞聚于血管周圍排成血管細胞套[2]。文獻報道原發性中樞神經系統淋巴瘤幾乎均為起源于B淋巴細胞的Non-Hodgkin淋巴瘤[3]。本組10例病例均為彌漫大B細胞淋巴瘤,與文獻報道相符。
3.1原發性腦內淋巴瘤的臨床特點
本組10例,男6例,女4例,男性發病率略高于女性。本病可發生于各個年齡階段,以20~50歲居多,本組病人發病年齡22~61歲,40歲以下1例,60歲以上2例,平均年齡50.9歲。常見臨床表現為頭痛、頭暈、癲癇、言語不清及肢體功能障礙等。本病的病程短,病情發展迅速,較其他顱內腫瘤的病程明顯縮短。本組病人入院前病程最短者為5 d,平均23.6 d。文獻報道腦內淋巴瘤多發占25%[4]。本組10例病人中,單發6例,多發4例,與文獻結果不相符,可能與病例數較少有關。文獻報道該腫瘤大多位于基底核、額頂葉及腦室周圍等部位[5]。本組腫瘤6個位于小腦半球,3個位于額葉,2個位于胼胝體,與文獻報道的好發部位不相符。
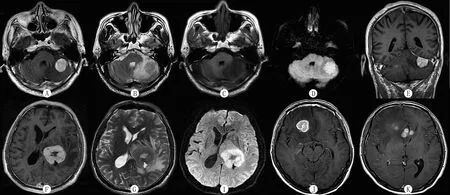
A:軸位增強掃描示腫瘤呈明顯均勻結節狀強化,邊界清楚;B:軸位T2WI示腫瘤呈等信號,周圍水腫重,占位效應不明顯;C:軸位T1WI示腫瘤位于左側小腦半球,腫瘤呈低信號;D:軸位DWI呈高信號;E:冠狀位增強掃描示病灶與左側小腦幕寬基底相連,鄰近腦膜強化;F:軸位增強掃描示腫瘤呈厚壁環狀明顯強化,內見未強化的小片狀壞死區,邊界清楚;G:軸位T2WI示腫瘤主體呈等信號,內見小斑片狀長T2信號,周圍中度水腫,占位效應明顯;I:軸位DWI呈高信號;J、K:軸位增強掃描顯示右側額葉、胼胝體膝部多發結節狀明顯強化信號,瘤周水腫重,占位效應明顯。
圖1 原發性腦內淋巴瘤病人MRI信號特點
3.2原發性腦內淋巴瘤的MRI表現
原發性腦內淋巴瘤的MRI信號表現有一定的特征性,T1WI多呈低或等信號,T2WI多為稍高或等信號,FLAIR像上表現為等或稍高信號,DWI多呈明顯高信號。關于上述信號形成基礎,有學者分析可能與淋巴瘤內含有豐富的網狀纖維及腫瘤細胞密集、細胞外間隙小等限制了水分子的擴散運動有關[6]。本組15個病灶中T1WI呈等信號2個,稍低或低信號13個;T2WI等信號5個,稍高信號者10個;FLAIR信號與T2WI信號一致;DWI的11個病灶中呈高或稍高信號8個,3個病灶信號不高。本組病人DWI信號與文獻報道一致[7]。原發性腦內淋巴瘤為乏血管腫瘤,腫瘤細胞以Virchow-Robin間隙為中心向外浸潤生長,破壞血-腦脊液屏障,從而導致血管內物質(如造影劑)容易進入組織間隙,而且該腫瘤少見壞死囊變,所以腫瘤往往呈明顯均勻強化[8-9]。本組7例13個病灶MRI增強掃描均呈明顯強化,其中2個病灶強化欠均勻,內見斑片狀未強化區。累及胼胝體壓部或膝部的淋巴瘤可呈蝶形,頗有特征性,本組2例分別位于胼胝體壓部及膝部,增強后均勻強化,軸位及冠狀位上呈蝶形。文獻報道腦內淋巴瘤可侵及腦膜并可沿腦膜播散[10],本組可見1例侵犯小腦幕。原發性腦內淋巴瘤的另一特征性表現是瘤體較大而瘤周水腫范圍相對較小和占位程度較輕。本組15個病灶中,僅有4個病灶水腫為重度,2個病灶占位效應為重度,大多數病灶周圍水腫程度和占位效應較輕。
3.3鑒別診斷
本組病例中,術前診斷為淋巴瘤者僅2例,尤其是多發病灶,大多數考慮為腦轉移瘤。原發性腦內淋巴瘤主要應與以下疾病進行鑒別診斷。①轉移瘤:常發生在皮髓質交界區,常多發,多呈長T1長T2信號,周圍水腫明顯,有“小病灶大水腫”表現且多有原發腫瘤病史,增強掃描病灶呈結節狀明顯強化,中心壞死者呈環形強化。而腦內淋巴瘤以大腦深部白質區最為常見,單發多見,多為略低或等T1、略高或等T2信號,周圍水腫較輕,出現壞死者少見,增強掃描多為均勻強化。②高級別膠質瘤:高級別膠質瘤一般出血、壞死、囊變多見,水腫及占位效應明顯,強化明顯且不均勻,以斑片狀、不規則環狀及花環狀強化多見,浸潤性生長明顯,境界不清,某些類型膠質瘤如少突膠質細胞瘤易出現鈣化;但淋巴瘤很少有鈣化。③腦膜瘤:與腦內淋巴瘤的信號相似,多位于腦表面鄰近腦膜部位,腦實質為受壓改變,邊界清楚,類圓形多見,可有鈣化,增強掃描均勻強化,“腦膜尾征”多見。本組1例與小腦幕寬基底相連,鄰近小腦幕可見強化。④髓母細胞瘤:發生在四腦室區的腦內淋巴瘤需要與髓母細胞瘤鑒別。在后顱凹,髓母細胞瘤發病率僅次于星形細胞瘤,好發年齡為15歲前及25歲左右,男性多見;好發于小腦蚓部,惡性程度高,病程短;T1WI呈等或低信號,T2WI呈高信號,多呈均質顯著強化,有囊變時強化可不均質。而腦內淋巴瘤的好發年齡為40~60歲,T2WI信號多為等或稍高信號。本組1例病變位于小腦蚓部且病人僅22歲,病變呈明顯均勻團塊狀強化,術前誤診為髓母細胞瘤。回顧性分析該病人的腫瘤主體呈等T2信號,而并非髓母細胞瘤常見的長T2信號表現。
綜上所述,原發性腦內淋巴瘤病人有較為典型的MRI征象,根據腫瘤MRI平掃及增強掃描表現特征、占位效應、水腫程度,結合臨床綜合分析,可減少誤診,提高診斷正確率。
[1] KUKER W, NAGELE T, KORFEL A, et al. Primary central nervous system lymphomas (PCNSL): MRI features at pre-sentation in 100 patients[J]. J Neurooncol, 2005,72(2):169-177.
[2] 黎萍,魏文洲,黎輝,等. 原發性腦非霍奇金淋巴瘤臨床及MRI診斷[J]. 放射學實踐, 2004,19(10):715-717.
[3] ZHANG D, HU L B, HENNING T D, et al. MRI findings of primary CNS lymphoma in 26 immunocompetent patients[J]. Korean J Radiol, 2010,11(3):269-277.
[4] DUBUISSON A, KASCHTEN B, LENELLE J, et al. Primary central nervous system lymphoma-report of 32 cases and review of the literature[J]. Clin Neurol Neurosurg, 2004,107(1):55-63.
[5] RUBENSTEIN J, FERRERI A J, PITTALUGA S. Primary lymphoma of the central nervous system: epidemiology, pathology and current approaches to diagnosis, prognosis and treatment[J]. Leuk Lymphoma, 2008,49(Suppl 1):43-51.
[6] MANENTI G, DI GIULIANO F, BINDI A, et al. A case of primary T-cell central nervous system lymphoma: MR imaging and MR spectroscopy assessment[J]. Case Rep Radiol, 2013, 2013:916348.
[7] 馬新星,陳銦銦,王中領,等. 原發性中樞神經系統淋巴瘤與膠質瘤的DWI對比研究[J]. 放射學實踐, 2012,27(5):493-497.
[8] 沈偉文,陳爽,高為民,等. 顱內淋巴瘤的MRI診斷[J]. 臨床放射學雜志, 2000,19(10):605-607.
[9] COULON A, LAFITTE F, HOANG-XUAN K, et al. Radiographic findings in 37 cases of primaryCNS lymphoma in immunocompetent patients[J]. Eur Radiol, 2002,12(2):329-340.
[10]GOBBATO P L, DE AZAMBUJA PEREIRA FILHO A, DE DAVID G, et al. Primary meningeal Burkitt-type lymphoma presenting as the first clinical manifestation of acquired immunodeficiency syndrome[J]. Arq Neuropsiquiatr, 2006,64(2B):511-515.
(本文編輯 黃建鄉)
MRI DIAGNOSIS OF PRIMARY INTRACRANIAL LYMPHOMA: REPORT OF 10 CASES
LIUJiabao,ZHANGChuanyu,YUHualong,DUANFeng,LIUShihe
(Department of Radiology, The Affiliated Hospital of Qingdao University Medical College, Qingdao 266003, China)
ObjectiveTo explore the MRI features of primary intracranial lymphoma (PIL) and improve the accuracy of diagnosis.MethodsMRI data of 10 patients with PIL confirmed by surgery and pathology were retrospectively reviewed.ResultsOf the 10 patients, single lesion was found in six patients, multiple was noted in four. The locations of single lesion included cerebellar hemisphere, vermiform process of cerebellum, thalamus and the juncture of temporal lobe and occipital lobe. There were 15 lesions in 10 patients, mostly located deep in the brain. The lesions demonstrated isointensity signal in four cases, or slighfly hypointensity signal in six on T1WI, and slightly hyperintensity signals in six cases or isointensity signal in four on T2WI. After Gd-DTPA injection, the lesions obviously enhanced. Slight para-tumor edema was found in four lesions, moderate edema in seven and marked edema in four.ConclusionThere are unvarying MRI characteristics of primary intracranial lymphoma, those features are helpful to clinical diagnosis of this condition.
brain neoplasms; lymphoma; magnetic resonance imaging
2014-02-24;
2014-06-12
劉佳寶(1988-),男,碩士研究生。
張傳玉(1964-),男,碩士,副教授,碩士生導師。
R814.46
A
1008-0341(2015)01-0029-04

