頸椎不同入路方式減壓內固定治療多節段脊髓型頸椎病的療效比較研究
李少林 杜文征 李卉 王偉 李猛林
脊髓型頸椎病是一種以椎管狹窄、脊髓壓迫和繼發性脊髓損害為特征的疾患,其病理基礎為頸椎椎間盤退變[1],而多節段脊髓型頸椎病則是指在影像學上可見的多于2個節段連續或者不連續的頸椎椎體節段的病理改變,從而出現的相應臨床表現及癥狀,目前,臨床治療原則以及早手術以阻止其病程,進而改善脊髓功能[2],治療措施多以手術切除為主,但以何種入路方式進行手術尚存在爭議,將收治的多節段脊髓型頸椎病患者分別予以兩種不同的手術入路方式,以期探索其有效治療措施,報道如下。
1 資料與方法
1.1 一般資料 選擇自2011年7月至2013年7月秦皇島市海港醫院骨科收治且住院治療的78例多節段脊髓型頸椎病患者,均經影像學確診,所有患者在排除其他類型頸椎病、脊柱畸形、腫瘤、合并有胸腰椎退行性病變以及嚴重精神疾患的基礎上均符合手術指征,將其納入研究。其中男49例,女29例;年齡42~67歲,平均年齡(51.8±2.0)歲;病程:1~6年,平均(3.2±0.6)年;受累節段:3個者51例,4個及以上者27例;病變位置:MRI檢查示在C3~C6者 17例,C3~C7者16例,C3~T1者10例,C 4~C7者35例;主要癥狀表現:頸部疼痛為主要癥狀者46例,四肢疼痛為主要癥狀者22例,其中上肢疼痛12例,下肢疼痛10例,尿頻、便秘為主要癥狀者10例;運動功能萎縮情況:手內在肌功能萎縮者52例,其中單側18例,雙側34例,上肢肌力減退者26例,其中單側12例,雙側14例;病理征:Babinsky征(+)者 24例,Hoffmann征(+)者32例,其中單側12例,雙側24例。根據臨床前瞻性研究原則,將所有患者依據隨機-平行對照法分為2組,即:頸前路入路手術組(觀察組),以及頸后路入路手術組(對照組),每組39例。2組一資料有可比性。
1.2 手術方法[3,4](1)觀察組:全麻狀態下,于頸側方行切口以顯露頸椎的病變節段,C臂機定位病變椎體,而后通過環踞法或咬骨鉗行椎體全切除或者次全切除手術,具體為采用牽開器撐開椎間隙,對患者受壓最嚴重的椎體平面進行椎體次全切,而對于相對次要行椎間盤全切除手術,同時,采用2 mm槍鉗剪除后縱韌帶以顯露硬膜囊,從而形成長方形骨槽。對患者術前癥狀較重的部位進行仔細探查并著重減壓,根據測量的骨槽高度,選取大小合適的頸前路微型鎖定鈦板對固定減壓節段。(2)對照組:全麻狀態下,于頸后正中行切口,在棘突兩側剝離顯露雙側椎板,將患者術前癥狀較重的一側選擇為開門側,在鉸鏈側椎板和側塊交界區采用高速磨鉆磨出骨槽,呈V型,通過2 mm槍鉗減去黃韌帶組織,而后自上而下撬撥椎板,以完全打開椎管,固定手術節段多選擇微型鈦板。
1.3 觀察指標
1.3.1 神經功能評定指標:①改善率:根據日本骨科學會制定的“脊髓損害功能評定標準”(JOA評分)進行,對患者手術前、后以及隨訪6個月的JOA評分進行記錄與評價,根據改善情況;②疼痛緩解率:采用視覺模擬評分(VAS)對患者手術前、后以及隨訪6個月的疼痛情況進行記錄及評價。
1.3.2 影像學觀測指標[5]:①頸椎活動度(ROM):所有患者于術前、隨訪6個月拍攝頸椎動力位X線片以測量Cobb角,根據測量數據計算ROM并進行比較;②頸椎曲度指數(CCI):對所有患者行頸椎側位X線片,做一直線沿C2椎體后下角至C7椎體后上角,通過測量其長度以及各垂直距離,根據公式進行計算CCI。
1.4 統計學分析 應用SPSS 17.0統計軟件,計量資料以表示,采用t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組患者神經功能改善情況比較 2組患者術前JOA、VAS評分比較,差異無統計學意義(P>0.05)。術后、隨訪6個月,觀察組JOA、VAS評分均低于對照組,差異統計學意義(P<0.05)。見表1。
表1 2組患者神經功能改善情況比較n=39,分,±s

表1 2組患者神經功能改善情況比較n=39,分,±s
注:與對照組比較,*P<0.05
組別 JOA 評分術前 術后 隨訪6個月VAS 評分術前 術后 隨訪6個月觀察組 10.2±2.8 0.7±0.4 0.7±0.3 6.8±2.8 2.6±2.1 2.9±1.6對照組 10.2±2.6 4.7±0.4* 1.8±0.3* 6.6±2.8 4.3±2.1* 4.4±1.9*
2.2 2組患者影像學結果比較 2組患者術前ROM、CCI比較,差異無統計學意義(P>0.05),隨訪6個月,觀察組患者的ROM低于對照組,CCI高于對照組,差異均有統計學意義(P<0.05)。見表2。
表2 2組患者影像學結果比較n=39,±s
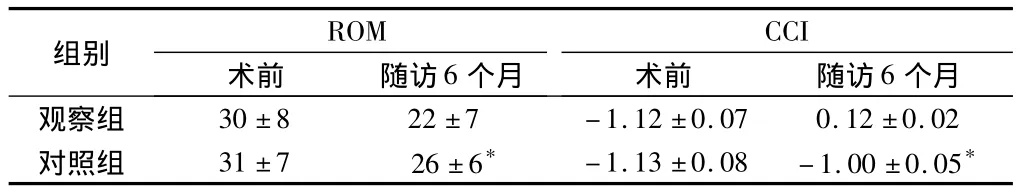
表2 2組患者影像學結果比較n=39,±s
注:與對照組比較,*P<0.05
組別ROM術前 隨訪6個月CCI術前 隨訪6個月觀察組30±8 22±7 -1.12±0.07 0.12±0.02對照組 31±7 26±6* -1.13±0.08 -1.00±0.05*
3 討論
脊髓型頸椎病屬于臨床多發的神經系統疾患之一,據相關統計顯示:本病患者中75%呈階梯式進展性加重,緩慢加重趨勢者占20%,以急性起病出現神經功能障礙而后轉入相對穩定的平臺期者占5%[6]。同時,由于本病患者中出現頸椎畸形和后凸畸形者,導致的神經功能障礙或者疼痛的風險漸趨被醫學界所認識,故而目前對本病進行減壓治療已得到共識,這可能由于在椎間盤退變過程中,其穩定性降低,導致患者的頸椎骨及韌帶結構間增生明顯[7],而基于頸椎本身的解剖結構,越向上的椎管越寬,其受累概率亦降低有關,故而神經減壓是治療本病的關鍵所在。
我科通過總結臨床實踐經驗的基礎上,提出疑惑:頸椎減壓內固定術對于患者頸椎生理曲度影響如何,以及是否會形成后凸畸形。通過搜索“中國知網”相關文獻資料,整理發現:本病的受壓多來源于脊髓前方,以致在脊髓前方形成似鋸齒狀的壓跡,故而認為手術治療本病最直接的減壓方式應是前路減壓,但該種入路方式,是否可有效重建與維持患者生理前凸,從而避免出現后凸畸形,有待臨床驗證。
有鑒于此,我們通過將收治的多節段脊髓型頸椎病患者納入研究,知情同意的基礎上分為前路、后路不同入路手術方式,結果顯示:2組患者術前JOA、VAS評分比較,差異無統計學意義(P>0.05),術后、隨訪6個月,觀察組JOA、VAS評分均低于對照組,差異統計學意義(P<0.05)。2組患者術前 ROM、CCI比較,差異無統計學意義(P>0.05),隨訪6個月,觀察組患者的ROM低于對照組,CCI高于對照組,差異均有統計學意義(P<0.05)。可見,頸前路、后路入路減壓內固定治療多節段脊髓型頸椎病患者,均可有效改善患者的神經功能,改變其影像學表現,但前路入路隨訪效果更佳。這可能由在前路減壓術中頸椎椎體次全切除術作為最常用的手術方法,內固定多采用植骨塊進行有關,該項措施即可降低植骨塊移位的可能,也使避免其發生塌陷,故而可更好地保持頸椎生理彎曲[8],同時研究亦證實:頸椎間的骨性融合是現今對于穩定頸椎而言,最有效的措施[9],故而前路入路減壓內固定治療中重建脊柱的穩定性使其有效率較佳的關鍵所在。但由于研究時間及精力所限,年齡、性別對于本病手術治療的療效是否有影響,尚需要進一步探討。
1 代志偉.前后路手術治療脊髓型頸椎病治療及進展.中華臨床醫學研究雜志,2008,14:1836-1837.
2 Kristof RA,Kiefer T,Thudium M,et al.Comparison of ventral corpectomy and plate-screw-instrumented fusion with dorsal laminectomy and rodscrew-instrumented fusion for treatment of at least twvertebral-level spondylotic cervical myelopathy.Eur Spine J,2009,18:1951-1956.
3 王金堂,李天清,李萌,等.3種手術方式治療脊髓型頸椎病的療效分析.臨床骨科雜志,2009,12:124-126.
4 任大江.頸椎前路減壓植骨融合內固定術及頸椎后路兩種不同手術方法治療多節段受累脊髓型頸椎病功能及影像學預后比較.解放軍醫學院,2013.
5 石健,湯遜,周田華,等.頸前路選擇性節段減壓治療老年多節段脊髓型頸椎病.中國矯形外科雜志,2010,18:712-715.
6 錢軍,申才良,田大勝.頸前路減壓植骨融合內固定術對頸椎曲度和椎間高度的影響.頸腰痛雜志,2008,24:117-119.
7 余沖民,潘斌文,江竹生,等.頸前路減壓植骨融合內固定治療多節段脊髓型頸椎病的療效分析.中國醫學創新,2010,7:30-31.
8 曾昭池,郭中凱,朱志勇,等.不同入路方式治療多節段脊髓型頸椎病的研究分析.中國矯形外科雜志,2013,21:772-775.
9 游浩,劉洋,陳方舟,等.多節段脊髓型頸椎病的前路手術治療.臨床骨科雜志,2009,12:396-398.

