抑郁癥患者神經內分泌與臨床特征的相關性
楊印杭 孫 龍 劉慶明
中國.遼寧師范大學心理學院(遼寧大連) 116029 E-mail:yanghang3004@163.com
抑郁癥是常見的精神障礙,對患者的社會功能影響較大。近年來對抑郁癥的研究已經從單純的臨床特征發展到神經免疫學、神經內分泌學等諸多方面。有研究者提出,神經內分泌改變可能成為抑郁癥的臨床檢測指標[1]。其中HPA 軸失調是抑郁癥的主要標志,表現為HPA 軸功能的亢進,包括中樞促腎上腺皮質素釋放激素(CRH)分泌增多,外周血皮質醇(CORT)和促腎上腺皮質激素(ACTH)的含量升高等[2]。長期較高水平的CORT 可通過抑制突觸傳遞等途徑造成海馬的損傷,從而會導致抑郁癥患者出現情緒低落、認知功能障礙等癥狀[3]。有研究發現,在某些抑郁癥患者中,HPA 軸功能亢進可能會導致HPT 軸功能缺失[4]。目前的研究對HPA軸和CORT、ACTH 的研究較多,對HPT 軸研究較少,因此,本文對HPT 軸正常異常組和HAMD 和HAMA 臨床特征因子,促甲狀腺激素(TSH)和HAMD 和HAMA 臨床特征因子進行分析研究,探討他們之間的相關性。
1 對象與方法
1.1 對象
納入標準:濟寧安康醫院就診,年齡在18~65歲男性和女性患者。符合ICD-10 抑郁發作診斷標準。漢密爾頓抑郁量表17 項評分≥18 分并簽署知情同意書。排除標準:合并嚴重軀體疾病和既往出現躁狂發作者,哺乳期婦女和孕婦及正在接受激素類藥物治療的患者。入組病例共519例,男性227例(43.7%),女性292例(56.2%);HPT 軸正常組291例(56.1%),異常組228例(43.9%)。
1.2 方法
漢密爾頓抑郁量表。本研究使用的是17 項版本[5],包括7 個因子:分別是焦慮軀體化(10、11、12、15、17 項)、體重:即體重減輕(16 項)、認知障礙(2、3、9 項)、阻滯(1、7、8、14 項)、睡眠障礙(4、5、6項)。
1.3 統計處理
采用SPSS 19.0 軟件包進行數據統計和分析。
2 結 果
2.1 HPT 軸正常組和異常組的臨床特征之間的差異性比較
HPT 正常組和異常組體重因子之間差異性顯著(t=-2.941,P <0.01),HPT 正常組體重減輕低于異常組;HPT 正常組和異常組睡眠因子之間的差異性顯著(t=-1.996,P <0.05),HPT 軸正常組睡眠障礙低于異常組,差異具有顯著性,見表1。
表1 HPT 軸正常異常比較(±s)
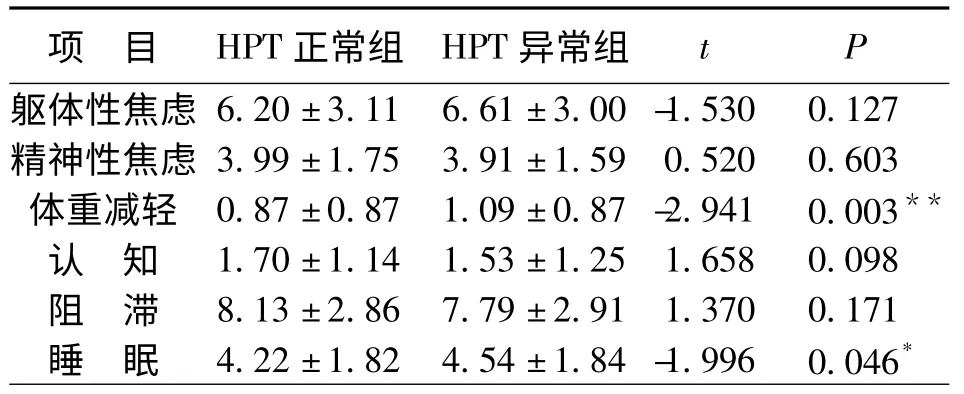
表1 HPT 軸正常異常比較(±s)
注:* P <0.05,**P <0.01,下同
項 目 HPT 正常組 HPT 異常組t P軀體性焦慮6.20±3.11 6.61±3.00 -1.530 0.127精神性焦慮3.99±1.75 3.91±1.59 0.520 0.603體重減輕 0.87±0.87 1.09±0.87 -2.941 0.003**認 知 1.70±1.14 1.53±1.25 1.658 0.098阻 滯 8.13±2.86 7.79±2.91 1.370 0.171睡 眠 4.22±1.82 4.54±1.84 -1.996 0.046*
2.2 TSH 高于正常值組、低于正常值組和正常組的臨床特征之間的差異性比較
TSH 高于正常值組、低于正常值組和正常組的軀體性焦慮因子之間有顯著性的差異(F =3.024,P<0.05),TSH 高于正常值組、低于正常值組和正常組的阻滯因子之間有顯著性差異(F =3.378,P <0.05),見表2。采用LSD 檢驗進行事后檢驗,結果顯示:TSH 低于正常值組的軀體性焦慮嚴重于TSH正常組(P <0.05),TSH 低于正常值組的阻滯嚴重于TSH 高于正常值組(P <0.05)。
表2 TSH 正常異常比較(±s)
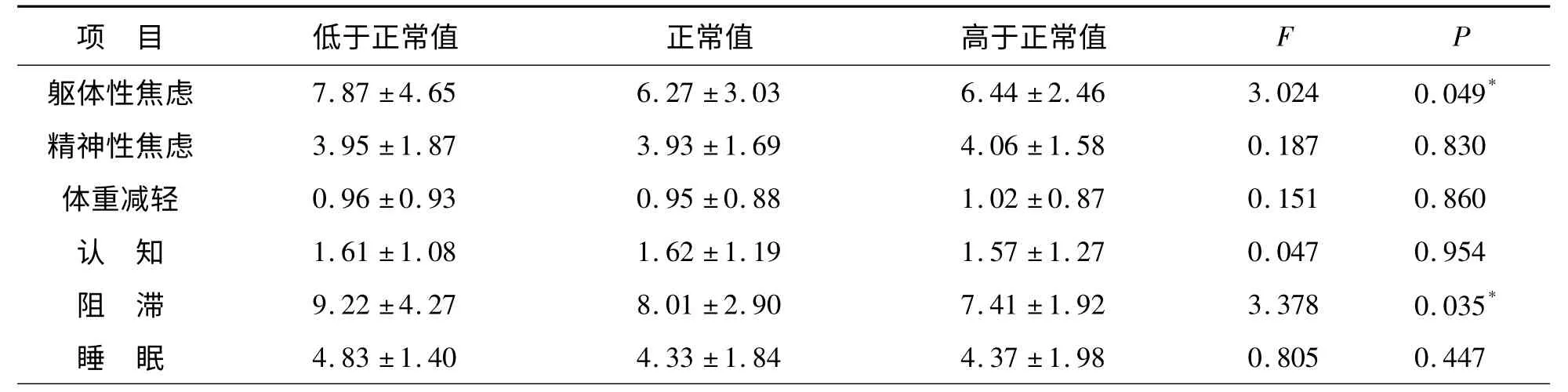
表2 TSH 正常異常比較(±s)
項 目 低于正常值 正常值 高于正常值F P軀體性焦慮 7.87±4.65 6.27±3.03 6.44±2.46 3.024 0.049*精神性焦慮 3.95±1.87 3.93±1.69 4.06±1.58 0.187 0.830體重減輕 0.96±0.93 0.95±0.88 1.02±0.87 0.151 0.860認 知 1.61±1.08 1.62±1.19 1.57±1.27 0.047 0.954阻 滯 9.22±4.27 8.01±2.90 7.41±1.92 3.378 0.035*睡 眠4.83±1.40 4.33±1.84 4.37±1.98 0.805 0.447
3 討 論
生物-心理-社會模式是目前公認導致抑郁癥發病的綜合性機制,包括生化代謝異常,遺傳因素,神經內分泌因素,社會心理因素,病前人格特征等[6]。神經內分泌中HPA 軸功能和HPT 軸功能與抑郁癥的關系為人們所關注,并且抑郁癥與HPA 軸和HPT 軸功能活動有著密切的關系[7]。Breie[8]對健康志愿者和Eoplan[9]對實驗幼猴的研究發現,HPA 軸功能亢進可引起類似于抑郁癥患者的癥狀,包括行動減少、體重減輕、睡眠紊亂、性欲缺乏、恐懼、精神運動性改變等。
下丘腦-腺垂體-甲狀腺軸(HPT)生理機制:腺垂體分泌促甲狀腺激素釋放激素(TSH),一方面受下丘腦分泌的促甲狀腺激素(TRH)的促進性影響,另一方面又受到T3、T4 反饋性的抑制性影響,二者互相拮抗,它們共同組成HPT 軸。正常情況下,下丘腦所分泌的TRH 量,決定腺垂體甲狀腺軸反饋調節的水平。TRH 分泌多,則血中T3、T4 水平的調定點高,當血中T3、T4 超過此調定水平時,則反饋性抑制腺垂體分泌TSH,并降低腺垂體對TRH的敏感性,從而使血中T3,T4 水平保持相對恒定[10]。國外研究者發現在抑郁癥患者中,伴隨著TRH 神經活動的增強和促甲狀腺細胞內TRH 效應的減弱,皮質醇的增多可能會抑制TSH 對TRH 的反應。有研究顯示,大部分抑郁癥患者的下丘腦-垂體-甲狀腺軸(HPT)的活性都會發生改變,而在臨床中適當應用T4、T3 可有效預防頑固性抑郁癥的發生[11]。
HPT 正常組和異常組體重因子的差異性顯著(t=-2.941,P <0.01),HPT 正常組體重減輕(0.87±0.87)低于異常組(1.09±0.87);HPT 正常組和異常組睡眠障礙因子之間的差異性顯著(t=-1.996,P<0.05),HPT 軸正常組睡眠障礙得分(4.22±1.82)低于異常組(4.54±1.84)。HPT 軸異常的抑郁癥患者臨床癥狀在睡眠方面多表現為易醒多夢、醒后感疲倦和入睡困難等癥狀,且HPT 軸異常組多伴隨有精神焦慮和軀體焦慮,如視物模糊、窒息感、心慌、胸悶癥狀。因為HPT 軸異常最終會造成甲狀腺激素釋放異常,而甲狀腺激素的作用包括:①促進生長發育;②對代謝的影響;③甲狀腺激素對于一些器官的活動也有重要的作用,它對維持神經系統的興奮性有重要的意義[12]。因此,甲狀腺激素異常會引起身體發育異常,體重減輕,入睡困難。所以HPT軸異常組相對于正常組來說,入睡比較困難,睡眠較淺,多夢早醒,體重減輕明顯。
TSH 低于正常值組的軀體性焦慮(7.87±4.65)嚴重于TSH 正常組(6.27±3.03)。TSH 低于正常值組阻滯(9.22±4.27)嚴重于TSH 高于正常值組(7.41±1.92)。抑郁癥的產生器官為人體的神經系統,神經系統的發育與甲狀腺激素的水平息息相關,抑郁癥患者往往情緒低落[13],促甲狀腺激素低于正常值會引起甲狀腺激素水平過低,其功能過低會導致很多癥狀比如記憶力減退、反應遲鈍、智力低下、精神抑郁、有時多慮有精神質表現。本文結果中TSH 低于正常值組的軀體性焦慮嚴重于TSH正常組、TSH 低于正常值組阻滯嚴重于TSH 高于正常值組,應該就是由于TSH 水平過低造成甲狀腺激素水平過低因而引起的軀體性焦慮和阻滯。
本研究表明,神經內分泌改變和臨床某些特征之間有顯著性的差異。并且對神經內分泌進行了更細致的研究,為以后神經內分泌和抑郁癥臨床特征的研究提供了一定的參考。但由于本人研究能力有限,研究課題時間較短,因此研究處理結果不夠全面,尤其是對于不同類型抑郁癥患者的比較有所欠缺,難治性抑郁癥患者激素水平與臨床癥狀的研究有待深入。
[1]Djurovic D,Milic Askrabic J,Majkic Singh N.Serum beta- endorphin levels in-patients with depression on fluvoxamine[J].Farmaco,1999,54:130
[2]Duval F,Mokrani M C,MonrealOrtiz J A,et al.Cortisolhyperse-cretion in unipolarm ajor dep ress ion w ithm elancholic and p sychoticfeatures;Dopam inerg ic,norad renergic and thyroid correlates[J].Psychoneuroendocrinology,2006,31 (7):876-888
[3]楊睿,高成閣,紀術茂.抑郁癥臨床特征和人格類型研究[J].中國健康心理學雜志,2010,18(11):1291-1294
[4]陳辰,徐維平,魏偉.抑郁癥的神經內分泌學研究進展[J].山東醫藥,2008,48(37):110-111
[5]汪向東.心理衛生評定量表手冊[M].北京:中國心理衛生雜志社,1993:220-223
[6]左瀟.老年難治性抑郁癥臨床特征分析及一線抗抑郁藥臨床療效對比[J].中國健康心理學雜志,2014,22(9):1308-1310
[7]Nemeroff C B,Simon J S,Haggerty J J,et al.Antithyroid antibodies in depressed patients[J].Am J Psychiatry,1985,142(7):840-843
[8]Coplan J D,Smith E L,Altemus M,et al.Variable foraging demand rearing:Sustained elevations in cisternal cerebrospinal fluid corticotropin- releasing factor concentrations in adult primates[J],Biol Psychiatry,2001.50(3):200-204
[9]Coplan J D,Andrews M W,Rosenblum L A F,et al.Persistent elevations of cerebrospinal fluid concentrations of corticotropin-releasing factoe in adult nonhuman primates exposed to early- life stressors:Implications for the pathophysiology of mood and anxiety disorders[J].Proc Natl Acad Sci,1996,93(4):1619-1623
[10]劉傳新,楊彥春.抑郁癥的軀體疾病共病及神經內分泌研究[D].成都:四川大學,2007
[11]Eker S S,Akkaya C,Sarandol A,et al.Effects of various antidepressantson serum thyroid hormone levels in patients with major depressive disorder[J].Progress in Neuro-Psychopharmacology and Biological Psychiatry,2008,32:955-961
[12]李艾莎.難治性抑郁癥與非難治性抑郁癥患者甲狀腺激素水平的比較[J],中國健康心理學雜志,2011,19(8):919-920
[13]魏自香,蘇湘蘭,馬文杰.難治性抑郁癥患者治療前后血清甲狀腺激素水平的變化[J],中國醫學工程,2014,13(8):72-73

