兩種微創子宮肌瘤剔除術式療效分析
周秀芬 徐運川
兩種微創子宮肌瘤剔除術式療效分析
周秀芬 徐運川
目的 評價兩種微創子宮肌瘤剔除術的療效及臨床應用價值。方法 回顧分析腹式子宮肌瘤剔除術80例(腹式組), 腹腔鏡子宮肌瘤剔除術45例(腹腔鏡組), 陰式子宮肌瘤剔除術40例(陰式組)的臨床資料。對三組患者的手術時間、術中出血量、住院時間、術后排氣時間、術后病率、住院費用進行對照分析。結果 三組比較, 手術時間差異無統計學意義(P>0.05);術中出血量、住院時間、術后排氣時間腹式組較腹腔鏡組及陰式組顯著增多, 差異有統計學意義(P<0.05);腹腔鏡組術后病率較腹式組及陰式組明顯降低, 差異有統計學意義(P<0.05);陰式組與腹腔鏡組比較, 兩組手術時間、術后排氣時間、住院時間、術中出血量差異均無統計學意義(P>0.05);治療費用明顯少于腹腔鏡組, 差異有統計學意義(P<0.05)。結論 微創子宮肌瘤剔除術具有創傷小、恢復快、術后并發癥少等優點, 具有良好的臨床應用價值, 兩種術式不可替代。但從經濟學角度出發, 陰式手術更值得臨床基層推廣。
腹腔鏡;陰式;腹式;子宮肌瘤剔除術
子宮肌瘤(myoma of uterus), 又稱子宮平滑肌瘤, 是女性生殖器官最常見的良性腫瘤。多無臨床癥狀, 少數表現為月經不調, 腹部腫塊以及壓迫癥狀等。隨著人們生活水平的提高, 肌瘤剔除保留子宮成為大多數子宮肌瘤患者的追求。隨著醫療技術的飛速發展及手術器械的更新, 子宮肌瘤剔除術已由古典的、有創的開腹術式向微創方向發展。經陰道子宮肌瘤剔除術(TVM) 和腹腔鏡子宮肌瘤剔除術(LM)均為微創手術, 由于微創手術具有創傷小、恢復快的優點, 故其已成為婦科醫師所關注的焦點。本文對子宮肌瘤剔除所采用的不同術式進行臨床比較分析, 評價微創子宮肌瘤剔除術的療效及安全性。現報告如下。
1 資料與方法
1.1 一般資料 選擇本院2012年8月~2014年8月收治的要求行子宮肌瘤剔除且肌瘤直徑<6 cm, 肌瘤數目<3個共計165例, 其中腹式子宮肌瘤剔除術80例(腹式組), 腹腔鏡子宮肌瘤剔除術45例(腹腔鏡組), 陰式子宮肌瘤剔除術40例(陰式組)。患者均已婚, 臨床表現為月經經期延長、經量增多、周期縮短、尿頻、尿急等。患者要求保留子宮, 有剖宮產術史者10例, 有肌瘤剝除史者3例, 術前均行婦科檢查及B超檢查, 確定肌瘤的位置、大小、數目及活動度, 術前常規做宮頸刮片細胞學檢查排除宮頸惡變, 對月經嚴重失調及內膜增厚者行診刮術排除子宮內膜惡性病變。三組患者在年齡、胎產次、手術史、肌瘤數目、大小等一般資料方面差異無統計學意義(P>0.05), 具有可比性。
1.2 手術方法
1.2.1 腹腔鏡子宮肌瘤剔除術 采用喉罩或氣管插管全身麻醉, 患者取膀胱截石頭低臀高位, 常規氣腹針穿刺, 氣腹壓力達12~14 mm Hg(1 mm Hg=0.133 kPa)。腹部作4點穿刺。第一穿刺孔為臍環上緣置鏡(10 mm), 第二穿刺孔為右下腹麥氏點置助手鉗(5 mm), 第三穿刺孔為左下腹對稱于右麥氏點位置上2 cm, 避開腹壁血管置入操作鉗(10 mm), 第四穿刺孔為恥骨聯合上5 cm左旁開3~4 cm置入手術者輔助操作鉗(5 mm)。常規放置舉宮器, 擺放子宮以利手術操作。帶蒂的漿膜下肌瘤抓鉗鉗夾固定瘤體, 用雙極電凝將蒂部電凝后剪斷即可。肌壁間肌瘤將垂體后葉素稀釋液20 ml(稀釋方法:6單位垂體后葉素稀釋于20 ml生理鹽水), 注射于子宮肌瘤周圍及基底部, 至瘤體包膜變白后用單極電鉤在瘤體表面橫行切開子宮漿肌層長度約肌瘤3/4, 深達肌瘤, 充分暴露肌瘤,大抓鉗鉗夾瘤體向外牽拉, 分離鉗鉗夾子宮肌層向相反方向牽拉, 以電鉤行鈍銳性分離肌瘤, 直至肌瘤與子宮肌壁完全分離。子宮創面1-0可吸收線連續縫合。剝出肌瘤以子宮粉碎器旋切粉碎后自套管取出, 沖洗盆腔, 排出CO2氣體。取出操作器械, 關閉穿刺孔, 術畢。
1.2.2 陰式子宮肌瘤剔除術 術前陰道稀碘伏沖洗1次/d,連續3 d, 常規術前清潔灌腸。采用腰-硬聯合麻醉或全身麻醉, 取膀胱截石位, 根據肌瘤位置選擇切開前或后穹窿。肌瘤位于子宮前壁選擇前穹窿切開, 肌瘤位于子宮后壁選擇后穹窿切開, 前后壁均有肌瘤者, 則需打開前、后穹窿。分離、暴露反折腹膜并切開進入盆腔。進入盆腔后探查子宮大小、肌瘤位置及數目。催產素 20 U 注射于子宮肌瘤邊緣及基底部, 以巾鉗鉗夾固定瘤體, 電刀切開肌瘤表面漿肌層, 暴露肌瘤, 快速剝離肌瘤, 止血鉗鉗夾肌瘤根部, 縫扎止血, 1-0可吸收線行“8”字縫合瘤腔, 連續縫合子宮創面漿肌層, 多發肌瘤者, 同法處理。仔細探查整個子宮有無肌瘤殘留并觀察創面有無出血, 2-0可吸收線連續鎖邊縫合反折腹膜及陰道端, 放置引流管, 陰道內置碘伏紗布1塊, 24 h后取出, 術后留置尿管48 h。
1.2.3 腹式子宮肌瘤剔除術 采用腰-硬聯合麻醉, 手術方法參照《婦產科手術學》子宮肌瘤剔除術手術標準[1]。
1.3 觀察指標及評估標準 ①手術時間: 兩組病例均自麻醉成功后手術開始到手術結束計時。②術中出血量按容積法進行準確評估。③術后病率: 術后病率指術后48 h~10 d內,無任何原因, 間隔24 h, 2次體溫超過38℃。④住院時間、術后肛門排氣時間及治療費用。
1.4 統計學方法 用SPSS18.0統計學軟件處理數據。計量資料以均數±標準差形式表示, 實施t檢驗, 多組比較采用方差分析;計數資料以率(%)形式表示, 實施χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
腹腔鏡組45例中, 除1例為子宮腺肌瘤, 因瘤體較大且界限不清手術困難中轉開腹, 其余手術均成功;陰式組無一例中轉開腹, 術中或術后無并發癥發生。三組比較, 手術時間差異無統計學意義(P>0.05);術中出血量、住院時間、術后排氣時間腹式組較腹腔鏡組及陰式組顯著增多, 差異有統計學意義(P<0.05);腹腔鏡組術后病率較腹式組及陰式組明顯降低, 差異有統計學意義(P<0.05);陰式組與腹腔鏡組比較,兩組手術時間、術后排氣時間、住院時間、術中出血量差異均無統計學意義(P>0.05);治療費用明顯少于腹腔鏡組, 差異有統計學意義(P<0.05)。見表1。
表1 腹式組、腹腔鏡組及陰式組圍手術期情況及術后病率比較
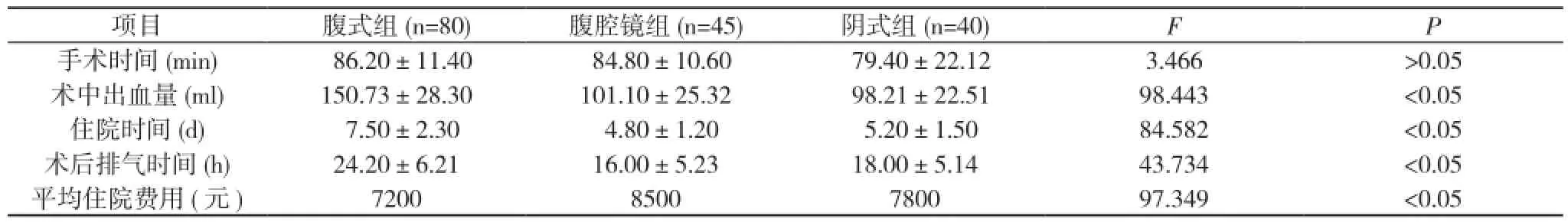
表1 腹式組、腹腔鏡組及陰式組圍手術期情況及術后病率比較
項目腹式組(n=80)腹腔鏡組(n=45)陰式組(n=40)FP手術時間(min) 86.20±11.40 84.80±10.60 79.40±22.123.466>0.05術中出血量(ml)150.73±28.30101.10±25.32 98.21±22.5198.443<0.05住院時間(d) 7.50±2.30 4.80±1.20 5.20±1.5084.582<0.05術后排氣時間(h)24.20±6.2116.00±5.2318.00±5.1443.734<0.05平均住院費用(元)72008500780097.349<0.05
3 討論
子宮肌瘤是女性生殖系統最常見的良性腫瘤, 發病率為20%~50%[2]。子宮肌瘤多為良性, 很少惡變, 其治療方法多樣化, 手術仍為肯定有效的治療方法。隨著人性化醫學理念的不斷更新, 更多患者選擇子宮肌瘤剔除術以保留生育功能以及器官的完整性。子宮肌瘤剔除術具有保持盆底解剖結構的完整性, 維持子宮的生理生育功能, 對下丘腦-垂體-卵巢-子宮內分泌軸的影響最小[3], 是要求保留子宮患者的理想選擇。開腹手術由于其適應證更廣泛, 其不受肌瘤大小、數目及位置的限制[4], 一直是子宮肌瘤剔除術的經典術式。本資料結果表明其較微創術具有術中出血多、瘢痕大、恢復慢、術后并發癥多等缺點, 故子宮肌瘤剔除微創術式的探討備受關注。
隨著腹腔鏡技術的日益成熟, 腹腔鏡子宮肌瘤剔除術已成為子宮肌瘤剔除術的一種趨勢。正確分離肌層與肌瘤之間的解剖層次, 緊貼瘤體, 在分離瘤核基底部時多用電凝, 肌瘤剔除后先將肌層快速縫合, 然后再縫合漿肌層, 能起到壓迫止血的作用, 減少出血。本組資料顯示腹腔鏡子宮肌瘤剔除術較開腹手術具有創傷小、恢復快、住院時間短、術后病率低等優點。但其不足之處是腹腔鏡手術不能直接觸摸子宮,難以發現無明顯凸起的小肌瘤, 故術前B超明確肌瘤位置、大小及數目尤為重要, 避免深部小肌瘤遺留。有報道表明術中應用超聲引導能明顯降低腹腔鏡肌瘤剔除術術后復發率[5]。
陰式子宮肌瘤剔除術將自然生理穴道作為手術通路完成操作, 具有腹壁無瘢痕、胃腸道干擾小、損傷小、術后恢復快等特點, 符合微創原則。與腹腔鏡相比, 其在直視下操作,術者可通過觸摸, 減少術中深部小肌瘤遺漏, 降低復發率[6];且直視下縫合瘤腔更徹底, 克服了因電外科器械造成組織熱損傷, 影響子宮肌層愈合;無需復雜昂貴手術設備, 具有更直觀、更精確等優點。其缺點為陰道空間狹窄, 手術視野局限,故更易發生鄰近臟器損傷如膀胱損傷, 直腸損傷等, 特別是伴有盆腔粘連時損傷發生幾率更大;陰道內有大量菌群, 經陰道手術易發生感染, 導致術后病率增加。本組資料表明陰式手術術后病率較高, 但更經濟。故嚴格的術前陰道準備對于預防術后感染尤為重要, 合理選擇陰道相對松弛, 無明顯盆腔粘連作為手術適應證, 避免手術副損傷。對于肥胖、糖尿病、高血壓等內科合并癥不能耐受氣腹和開腹者, 陰式手術不失為理想選擇。
綜上所述, 不同子宮肌瘤剔除術式各有其優點, 醫生在術前應依據肌瘤所在位置、大小、數目, 同時還要根據醫生技術水平選擇最佳術式以期達到理想效果。微創子宮肌瘤剔除術避免繁瑣的開關腹過程, 具有創傷小、恢復快等優點,同時避免了切口脂肪液化弊端, 降低手術并發癥, 具有良好的臨床應用價值。從經濟學角度出發, 對于有陰式適應證患者, 陰式手術更值得臨床基層推廣。
[1] 劉新民.婦產科手術學.第3版.北京:人民衛生出版社, 2005: 1060-1067.
[2] 豐有吉, 沈鏗 .婦產科學.第2版.北京: 人民衛生出版社, 2005: 331.
[3] Campo S, Campo V, Gambadauro P.Reproductive outcome before and after laparoscopic or abdominal myomectomy for subserous or intramuralmyomas.Eur J Obstet Gynecol Reprod Biol, 2003, 110(2): 215-219.
[4] 張慶霞, 朱蘭, 劉珠鳳, 等.開腹與微創子宮肌瘤剔除術臨床結局分析.中國實用婦科與產科雜志, 2008, 24(4):278-281.
[5] Shimanuki H.Effectiveness of intraoperative ultrasound in reducing recurrent fibroids during laparoscopic myomectomy.J Reprod Med, 2006, 51(9): 683-688.
[6] 汪燕, 邱娜璇, 冉靜.經陰道子宮肌瘤切除術80例.福建醫科大學學報, 2008, 42(2):176.
Curative effect analysis of two minimally invasive myomectomy methods
ZHOU Xiu-fen, XU Yun-chuan.Department of Obstetrics and Gynecology, Lu’an City People’s Hospital, Lu’an 237005, China
Objective To evaluate the curative effect and clinical value of two minimally invasive myomectomy methods.Methods A retrospective analysis was made on the clinical data of 80 cases undergoing transabdominal myomectomy (transabdominal group), 45 cases undergoing laparoscopic myomectomy (laparoscopic group), and 40 cases undergoing transvaginal muomectomy (transvaginal group).Operation time, intraoperative bleeding volume, hospital stays, postoperative evacuation time, postoperative morbidity, and hospitalization costs were compared and analyzed in the three groups.Results There was no statistically significant difference in the operation times of the three groups (P>0.05).The transabdominal group had more intraoperative bleeding volume, longer operative time and postoperative evacuation time than the laparoscopic group and transvaginal group, and the difference had statistical significance (P<0.05).The laparoscopic group had lower postoperative morbidity than the transabdominal group and transvaginal group, and the difference was statistically significant (P<0.05).In the comparison between the transvaginal group and the laparoscopic group, there were no statistically significant differences in operation time, postoperative evacuation time, hospital stays, and intraoperative bleeding volume (P>0.05).The transvaginal group had lower hospitalization costs than the laparoscopic group, and the difference had statistical significant (P<0.05).Conclusion Minimally invasive myomectomy has the advantages of small trauma, quick recovery, and few postoperative complications, and it contains good value in clinical application.These two methods cannot replace each other.From the perspective of economy, transvaginal myomectomy is more worthy of clinical promotion in primary level.
Laparoscope; Transvaginal; Transabdominal; Myomectomy
10.14163/j.cnki.11-5547/r.2015.02.006
2014-09-17]
237005 六安市人民醫院婦產科

