二尖瓣膜置換術后ICU停留時間延長危險因素分析
陳曉英,陶 涼,胡大清,彭 齊,劉婷婷
?
·論著·
二尖瓣膜置換術后ICU停留時間延長危險因素分析
陳曉英,陶 涼,胡大清,彭 齊,劉婷婷
目的 分析二尖瓣膜置換術后患者在重癥監護病房(ICU)停留時間延長的危險因素。方法 將2009年1月1日—2011年12月31日施行二尖瓣膜置換術的1144例患者臨床資料納入研究。根據患者術后ICU停留時間是否延長(停留時間延長定義為ICU停留時間≥3 d)分為ICU延長組和ICU未延長組。先進行單因素分析,將單因素分析中有統計學意義的變量納入logistic回歸進行多因素分析。結果 ICU延長組94例,發生率為8.22%。單因素分析結果顯示:肺動脈高壓≥60 mmHg、左心室射血分數<50%、自身瓣膜病變類型、呼吸機輔助時間≥48 h、房性心律失常、住院期間再次氣管插管、近期心衰、體表面積<1.5 m2、術前左心房直徑≥5.0 cm、術前左心室舒張末期內徑≥7.0 cm、術前左心室收縮末期內徑≥5.0 cm、總膽紅素、直接膽紅素、白蛋白、血小板計數、血鉀、血鈉、血紅蛋白、紅細胞壓積、凝血功能有統計學差異(P<0.01,P<0.05)。Logistic多因素分析結果顯示:呼吸機輔助時間≥48 h、房性心律失常、術前左心房直徑≥5.0 cm、術前左心室舒張末期內徑≥7.0 cm、術前左心室收縮末期內徑≥5.0 cm為術后ICU停留時間延長的獨立危險因素。結論 臨床醫生對于具有上述危險因素的患者早期識別、盡早干預,有助于減少術后并發癥和降低死亡率。
二尖瓣成形術;ICU停留時間延長;危險因素
二尖瓣膜置換術后患者需進入重癥監護病房(ICU)進行監護及治療,術后并發癥使患者在ICU停留時間延長,醫療費用直線上升[1]。對于高危患者術前給予有效的干預措施是改善預后的重要手段。本文旨在探討影響二尖瓣膜置換術后患者ICU停留時間延長的危險因素,幫助臨床醫生從眾多患者中識別高危患者并在圍手術期給予有效的干預,從而減少術后并發癥和降低死亡率。
1 資料與方法
1.1 臨床資料 對我院2009年1月1日—2011年12月31日施行二尖瓣膜置換手術患者的臨床資料進行回顧性分析,對其中臨床資料完整的1144例病例進行ICU停留時間延長的危險因素分析。
1.2 變量定義及分組 1144例患者ICU停留時間的第90個百分位數(P90)為70 h,結合中國國情、我院臨床資料和參考國內外文獻,本研究以ICU停留時間≥3 d定義為ICU停留時間延長[1-3]。根據在ICU停留時間是否延長,將1144例患者分為ICU延長組和ICU未延長組,其中ICU延長組94例,ICU未延長組1050例。
1.3 統計學分析 采用SPSS 16.0軟件對可引起二尖瓣膜置換術患者ICU停留時間延長的相關因素進行單因素分析,連續變量采用t檢驗或者方差分析,分類變量采用χ2檢驗或者Fish精確檢驗。將單因素分析中有統計學意義的變量納入多因素Logistic回歸分析,采用LR向前逐步法,得到獨立危險因素,α=0.05為檢驗水準。
2 結果
2.1 單因素分析 本研究中ICU停留時間延長患者共94例,總的發生率為8.22%。兩組肺動脈壓力≥60 mmHg、術前射血分數<50%、自身瓣膜病變類型、呼吸機輔助時間≥48 h、房性心律失常、再次氣管插管、近期心衰、體表面積<1.5 m2、術前左心室舒張末期內徑≥7.0 cm、術前左心室收縮末期內徑≥5.0 cm、術前左心房直徑≥5.0 cm、總膽紅素、直接膽紅素、白蛋白、血小板、血鉀、血鈉、血紅蛋白、紅細胞壓積、凝血酶原時間比較差異具有統計學意義(P<0.01,P<0.05),見表1。
2.2 Logistic多因素分析 將單因素分析中有統計學意義的變量帶入Logistic回歸方程。Logistic多因素分析結果顯示:呼吸機輔助時間≥48 h、房性心律失常、術前左心房直徑≥5.0 cm、術前左心室舒張末期內徑≥7.0 cm、術前左心室收縮末期內徑≥5.0 cm為二尖瓣膜置換術后ICU停留時間延長的獨立危險因素。并由Exp(B)值可知其預測強度,見表2。
3 討論
20世紀70年代以前,國內外心臟瓣膜置換術的死亡率均較高,可達20%~25%[4]。20世紀80年代歐洲心臟手術風險評估系統(EuroSCORE)廣泛用于心臟外科手術的風險及死亡率評估[5]。隨著體外循環技術的進步,手術死亡率明顯降低,目前心臟瓣膜置換術死亡率為1.92%~6.39%[6-7]。同時,越來越多的學者發現用EuroSCORE來評估中國人群心臟手術的死亡、ICU停留時間及重要并發癥的發生作用不佳[8-10]。分析原因可能與中國心血管疾病的流行病學不同于西方國家有關,西方國家以冠心病最為常見,而我國以獲得性心臟瓣膜病尤其是風濕性心臟瓣膜病為常見[5,9],所以,有必要建立適合中國心臟瓣膜病人群的風險評估方法。心臟手術相對于人體其他部位手術,其術后并發癥的發生率更高,且往往導致重要臟器的功能障礙,致殘率高,嚴重影響患者的生活質量。而術后是否出現嚴重并發癥是影響心臟手術后ICU停留時間和死亡率的重要因素[1,3,8]。基于以上原因,分析影響ICU停留時間延長的危險因素,從而早期識別高危患者并提前干預,對于減少術后并發癥、合理安排緊缺的ICU資源、節約醫療費用、指導臨床工作具有十分重要的意義。
通過查閱文獻和結合臨床實踐經驗,本研究納入1144例二尖瓣膜置換手術患者55項術前、術中備選危險因素,經單因素分析,肺動脈壓力≥60 mmHg、術前射血分數<50%、自身瓣膜病變類型、呼吸機輔助時間≥48 h等是ICU停留時間延長的潛在危險因素。通過Logistic多因素分析發現,呼吸機輔助時間≥48 h、房性心律失常、術前左心房直徑≥5.0 cm、術前左心室舒張末期內徑≥7.0 cm、術前左心室收縮末期內徑≥5.0 cm是ICU停留時間延長的獨立危險因素。
研究發現,能夠在術后早期(4~8 h)脫機的患者擁有更短的ICU停留時間和更低的病死率[11-12]。本研究結果顯示在1144例二尖瓣膜置換手術患者中有32例患者呼吸機輔助時間≥48 h,而在此32例患者中有27例患者出現ICU停留時間延長,Logistic多因素回歸分析顯示呼吸機輔助時間≥48 h與ICU停留時間延長顯著相關(P=0),與洪亮[13]及Joskowiak[14]等人的研究結果一致。
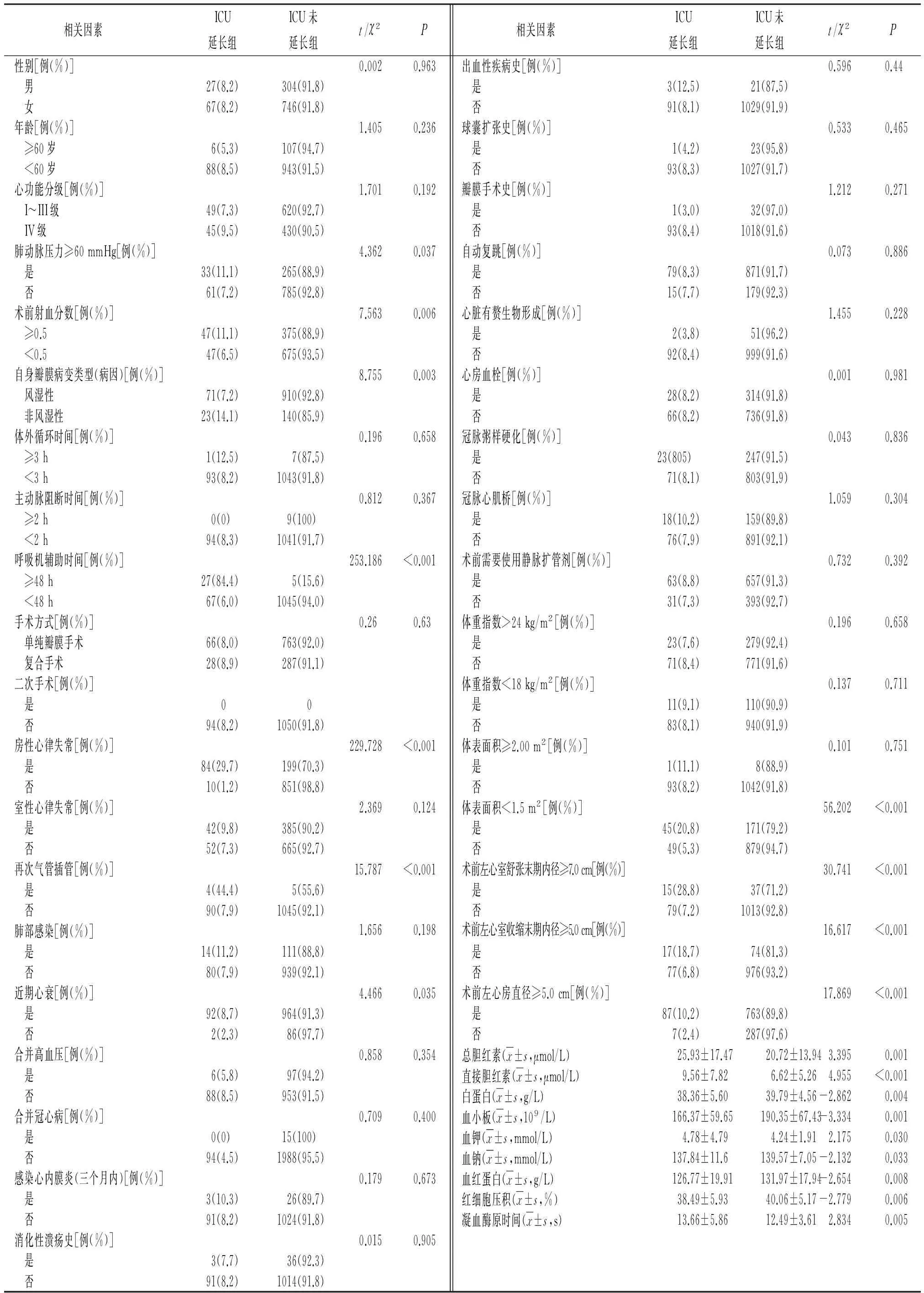
表1 二尖瓣膜置換術后1144例ICU停留時間延長單因素分析
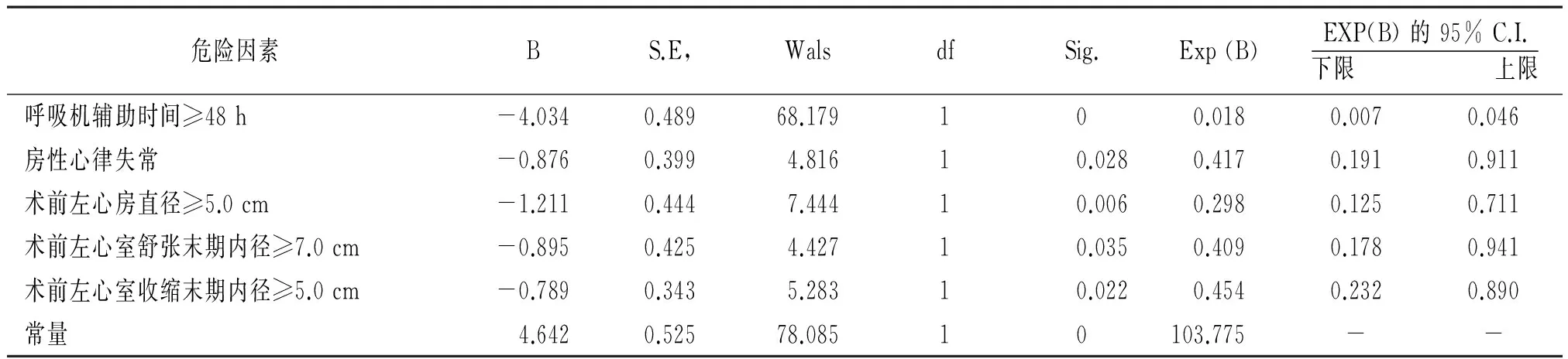
表2 二尖瓣膜置換術后1144例ICU停留時間延長的多因素Logistic回歸分析
二尖瓣病變的患者術前由于瓣膜的狹窄或關閉不全導致患者左心房壓力增高、肺瘀血、肺動脈高壓,從而反反復復引起肺部感染及心力衰竭。術前低心排出量綜合征導致患者心輸出量降低,氧輸送量減少,呼吸肌的血供及氧供量均不足,導致呼吸肌無法正常做功;同時左心功能不全引起肺水腫,導致肺的順應性下降、氣道阻力增加,增加呼吸做功。低心排出量綜合征是呼吸困難及撤機失敗的重要原因[11-12]。體外循環本身由于炎性介質的介導可引起不同程度的急性肺損傷[15-17];術中麻醉、輸血、輸液導致肺順應性下降,更易出現呼吸功能衰竭[11],延長術后機械通氣時間。一旦患者術后合并肺部感染、胸腔積液,可導致肺的彌散面積減少、有效肺泡面積減少,同時呼吸道分泌物增多,則可能需要氣管切開,這些都將延長ICU停留時間。因此,術前戒煙、加強呼吸功能鍛煉、控制肺部感染、改善心功能不全;術中盡量減少輸血及體外循環時間以減輕急性肺損傷,減少肺部感染、肺水腫、胸腔積液等可縮短呼吸機輔助時間,從而降低患者ICU停留時間。
二尖瓣狹窄或關閉不全的患者術前往往合并房性心律失常,以房性期前收縮和心房顫動最為多見[17]。這與二尖瓣狹窄或關閉不全導致左心房的壓力增高和長期的肺靜脈瘀血,引起左心房擴大、心房肌纖維化和退行性變有關。術后由于疼痛刺激、缺氧、水電解質紊亂、血容量不足等因素更易出現心房顫動,研究顯示心外科術后心房顫動的發生率高達36.7%[18]。心律失常的存在易導致術后低心排出量,延長患者心功能的恢復,導致ICU停留時間延長。術后持續快速心房顫動增加患者腦梗死發生率[19],同樣影響患者的ICU停留時間。
本研究中,Logistic多因素回歸分析顯示,術前左心房直徑≥5.0 cm、術前左心室舒張末期內徑≥7.0 cm、術前左心室收縮末期內徑≥5.0 cm亦是ICU停留時間延長的獨立危險因素,結果與國內外眾多研究結果一致[20-22]。分析其原因在于此類患者術前心臟瓣膜病的病史較長,多有反復心力衰竭發作史,左心功能損害非常嚴重,術后易發生低心排出量、惡性心律失常及多器官功能障礙,從而導致ICU停留時間延長。本研究中,體外循環時間≥3 h的患者僅8例,其中只有1例出現ICU時間延長,單因素分析提示此因素并不是二尖瓣置換手術后ICU停留時間延長的危險因素,與國內多數研究結果不一致[20-21],分析原因一方面可能與總的樣本量不夠大有關,另一方面可能與近年來心臟外科技術的進一步發展以及我院二尖瓣置換技術較成熟,出現體外循環時間延長的例數很少有關,這些可以在今后的研究中進一步探討。
近年來,在我國心臟瓣膜病以風濕性瓣膜病為主的狀況也隨著人群整體壽命的延長、生活環境的改善而發生了變化,缺血性心臟瓣膜病和老年退行性瓣膜病以及二次瓣膜置換手術[23-24]逐漸增多,并發癥也更多,病情更加復雜,手術的危險因素也會隨著疾病譜的改變而變化,這對我們提出的更大的挑戰。因此如何識別出高危患者并提前給予有效的干預,以減少二尖瓣置換術后并發癥的發生和降低死亡率是我們需要持續關注的課題。
[1] Hein O V,Birnbaum J, Wernecke K,etal. Prolonged intensive care unit stay in cardiac surgery: risk factors and long-term-survival[J].Ann Thorac Surg, 2006,81(3):880-885.
[2] Wang C, Zhang G X, Zhang H,etal. Risk model of prolonged intensive care unit stay in chinese patients undergoing heart valve surgery[J].Heart, lung & circulation, 2012,21(11):715-724.
[3] Rankin J S, Hammill B G, Ferguson T J,etal. Determinants of operative mortality in valvular heart surgery[J].J Thorac Cardiovasc Surg, 2006,131(3):547-557.
[4] Bapat V, Allen D, Young C,etal. Survival and quality of life after cardiac surgery complicated by prolonged intensive care[J].J Card Surg, 2005,20(3):212-217.
[5] Collart F, Feier H, Kerbaul F,etal. Valvular surgery in octogenarians:Operative risks factors,evaluationofEuroscoreandlongtermresults[J].EurJCardiothoracSurg,2005,27(2):276-280.
[6] 王潁驊,薛松.心臟瓣膜手術患者圍手術期死亡的相關因素分析[J].山東醫藥,2010,50(18):32-33.
[7] O'Brien S M, Shahian D M,Filardo G,etal. The society of thoracic surgeons 2008 cardiac surgery risk models: part 2-isolated valve surgery[J].Ann Thorac Surg, 2009,88(1 suppl):S23-S42.
[8] Lagercrantz E, Lindblom D, Sartipy U. Survival and quality of life in cardiac surgery patients with prolonged intensive care[J].Ann Thorac Surg, 2010,89(2):490-495.
[9] 葛翼鵬,許建屏,孫立忠.歐洲心臟手術風險評估系統預測中國人心瓣膜手術后并發癥的發生及預后[J].中國胸心血管外科臨床雜志,2010,17(5):357-360.
[10]Messaoudi N, De Cocker J, Stockman B A,etal. Is EuroSCORE useful in the prediction of extended intensive care unit stay after cardiac surgery?[J].Eur J Cardiothorac Surg, 2009,36(1):35-39.
[11]Rashld A, Sattar K A, Dar M I,etal. Analyzing the outcome of early versus prolonged extubation following cardiac surgery[J].Ann Thorac Cardiovasc Surg,2008,14(4):218-223.
[12]Cislaghi F, Condemi A M, Corona A. Predictors of prolonged mechanical ventilation in a cohort of 5123 cardiac surgical patients[J].Eur J Anaesthesiol, 2009,26(5):396-403.
[13]洪亮,章淬,牛永勝,等.心臟瓣膜置換術后機械通氣時間延長的危險因素分析[J].中國醫師進修雜志,2012,35(35):26-29.
[14]Joskowiak D, Kappert U, Matschke K,etal. Prolonged intensive care unit stay of patients after cardiac surgery: initial clinical results and follow-up[J].Thoracic cardiovasc surg, 2013,61(8):701-707.
[15]Clark S C. Lung injury after cardiopulmonary bypass[J].Perfusion, 2006,21(4):225-228.
[16]于新迪,王偉,沈佳,等.心臟術中體外循環意外及故障發生的原因分析與探索[J].中國體外循環雜志,2011,9(3):138-141.
[17]Osranek M, Fatema K, Qaddoura F,etal. Left atrial volume predicts the risk of atrial fibrillation after cardiac surgery: a prospective study[J].J Am Coll Cardiol, 2006,48(4):779-786.
[18]Asher C R, Miller D P, Grimm R A,etal. Analysis of risk factors for development of atrial fibrillation early after cardiac valvular surgery[J].Am J Cardiol, 1998,82(7):892-895.
[19]Biller J, Hocker S, Morales-Vidal S. Neurologic complications of cardiac surgery and interventional cardiac procedures[J].Hosp Pract(1995), 2010,38(4):83-89.
[20]袁忠祥,楊迪成.70歲以上瓣膜病患者心瓣膜置換術235例臨床分析[J].中國胸心血管外科臨床雜志,2011,18(1):72-74.
[21]白濤,孟旭,張兆光,等.4437例瓣膜置換術住院死亡危險因素分析及安貞風險評分系統建立[J].中華胸心血管外科雜志,2010,26(1):8-12.
[22]Joskowiak D, Wilbring M, Szlapka M,etal. Readmission to the intensive care unit after cardiac surgery: a single-center experience with 7105 patients[J].J Cardiovasc Surg (Torino), 2012,53(5):671-676.
[23]Albeyoglu S C, Filizcan U, Sargin M,etal. Determinants of hospital mortality after repeat mitral valve surgery for rheumatic mitral valve disease[J].Thorac Cardiovasc Surg, 2006,54(4):244-249.
[24]舒禮良,徐敬,趙文增.27例二尖瓣關閉不全瓣膜置換術后左心室功能變化分析[J].中國醫藥,2008,3(3):163-164.
Risk Factors of Prolonged Stay in Intensive Care Unit after the Mitral Valve Replacement
CHEN Xiao-ying, TAO Liang, HU Da-qing, PENG Qi, LIU Ting-ting
( Department of Cardiothoracic Surgery, Wuhan Asian Heart Hospital, Wuhan 430022, China)
Objective To analyze risk factors of prolonged stay in intensive care unit (ICU) after the mitral valve replacement. Methods Clinical date of 1144 patients undergoing mitral valve replacement between January 1, 2011 and August 31, 2013 was recruited in this study. Prolonged stay in ICU was defined as 3 d stay or more. The patients were divided into group of prolonged stay in ICU (group A) and group of non-prolonged stay in ICU (group B). Univariate analysis of risk factors was performed to find statistical variables, and then logistic multifactor analysis was used for the statistical variables. Results There were 94 patients in prolonged ICU stay group, and the incidence rate of prolonged ICU stay was 8.22%. Univariate analysis of risk factors showed that pulmonary artery systolic pressure ≥60 mmHg, left ventricular ejection fraction<50%, lesion types of autologous valves, auxiliary time of breathing machine≥48 h, atrial-arrhythmia, re-tracheal cannula during hospital stay, recent heart failure, body surface area<1.5 m2, preoperative left atrium diameter≥5.0 cm, preoperative left ventricular end-diastolic dimension (LVEDD) ≥7.0 cm, preoperative left ventricular end-systolic dimension (LVESD) ≥5.0 cm, total bilirubin, direct bilirubin, albumin, blood platelet count, serum potassium, serum sodium, hemoglobin, hematocrit and blood clotting function were statistically significant (P<0.01,P<0.05). Logistic multifactor analysis showed that auxiliary time of breathing machine≥48 h, atrial-arrhythmia, preoperative left atrium diameter≥5.0 cm, preoperative LVEDD≥7.0 cm and preoperative LVESD≥5.0 cm were the independent risk factors of postoperative prolonged stay in ICU. Conclusion Patients with the above risk factors should undergo diagnosis and interference as early as possible in order to reduce incidence rates of postoperative complications and mortality of prolonged stay patients in ICU after the mitral valve replacement.
Mitral valve annuloplasty; Prolonged stay in ICU; Risk factors
院內創新基金支助項目(600155)
430022 武漢,武漢亞洲心臟病醫院心臟外科
陶涼,E-mail:taoliangmd@sina.com
R654.27
A
2095-140X(2015)03-0075-04
10.3969/j.issn.2095-140X.2015.03.019
2014-09-19 修回時間:2014-12-25)

