瘢痕子宮妊娠重復剖宮產并發(fā)癥的對比探討
洪麗華
(花垣縣人民醫(yī)院 湖南 花垣 416400)
瘢痕子宮妊娠重復剖宮產并發(fā)癥的對比探討
洪麗華
(花垣縣人民醫(yī)院 湖南 花垣 416400)
目的:探討瘢痕子宮妊娠重復剖宮產并發(fā)癥的對比。方法:收集2013年10月~2014年10月本院收治的80例瘢痕子宮妊娠重復剖宮產對象作為觀察組,同期選取80例非醫(yī)學指征剖宮產對象作為對照組,對比兩組患者的并發(fā)癥發(fā)生情況。結果:觀察組盆腹腔粘連、胎盤植入/粘連、產后出血、前置胎盤、子宮破裂等并發(fā)癥發(fā)生率明顯高于對照組,差異有統(tǒng)計學意義(P<0.05)。兩組患者術后切口愈合不良發(fā)生率對比,差異無統(tǒng)計學意義(P>0.05)。觀察組初次剖宮產行腹壁橫切口術式再次剖宮產分娩時間、總手術時間明顯長于腹壁縱切口術式,術中出血量明顯多于腹壁縱切口術式,差異有統(tǒng)計學意義(P<0.05)。結論:瘢痕子宮妊娠重復剖宮產的并發(fā)癥較多,必須嚴格控制非醫(yī)學指征剖宮產,才能降低降低剖宮產率,促進產科質量水平。
瘢痕子宮妊娠;剖宮產;并發(fā)癥
瘢痕子宮是指實施重大手術后子宮內仍存在術后明顯瘢痕[1],隨著子宮肌瘤手術的增加,非醫(yī)學指征的剖宮產手術逐年增加,大多適齡女性均為瘢痕子宮再次妊娠。瘢痕子宮女性妊娠時胚胎可能會在創(chuàng)傷瘢痕處著床,再次選擇性重復剖宮產,可能會引發(fā)盆腹腔粘連、胎盤粘連、子宮破裂、產后出血、前置胎盤等并發(fā)癥,甚至需要切除子宮,對患者生命安全造成嚴重的威脅。因此,必須針對瘢痕子宮患者剖宮產后并發(fā)癥,必須采取合適的防范措施,才能降低非醫(yī)學指征的剖宮產率,充分保障育齡婦女生殖健康。本文進行對比瘢痕子宮妊娠重復剖宮產并發(fā)癥,現(xiàn)報道如下。
1.資料與方法
1.1 一般資料
收集2013年10月~2014年10月本院收治的80例瘢痕子宮妊娠重復剖宮產對象作為觀察組,同期選取80例非醫(yī)學指征剖宮產對象作為對照組。觀察組年齡為23~42歲,平均為(30.44±2.44)歲。確診瘢痕子宮病程時間為9個月~6年,平均為(4.55±1.43)年。患者符合以下標準[]:首次剖宮產是子宮下段腹壁橫縱切口,無手術禁忌證。對照組年齡為22~41歲,平均為(29.35±2.97)歲。兩組患者排除剖宮產術中附加其他手術者,且年齡對比無統(tǒng)計學意義(P>0.05),有可比性。
1.2 方法
收集剖宮產指征數(shù)據(jù),回顧性分析瘢痕子宮妊娠重復剖宮產、非醫(yī)學指征剖宮產患者的臨床資料,包括:并發(fā)癥影響因素、手術指征、并發(fā)癥預防與治療方案。計算并發(fā)癥發(fā)生率,包括:盆腹腔粘連、子宮破裂、胎盤粘連/植入、產后出血、切口愈合不良等。觀察組初次剖宮產行腹壁橫切口術式者40例,腹壁縱切口術式40例,對比兩種術式對手術時間、胎兒分娩時間、出血量等方面的影響
1.3 統(tǒng)計學處理
取SPSS18.0統(tǒng)計學軟件分析,計數(shù)資料、計量資料取X2、t檢驗,具統(tǒng)計學意義,P<0.05。
2.結果
2.1 對比兩組患者剖宮產并發(fā)癥發(fā)生率
兩組患者剖宮產并發(fā)癥發(fā)生率比較見表1。
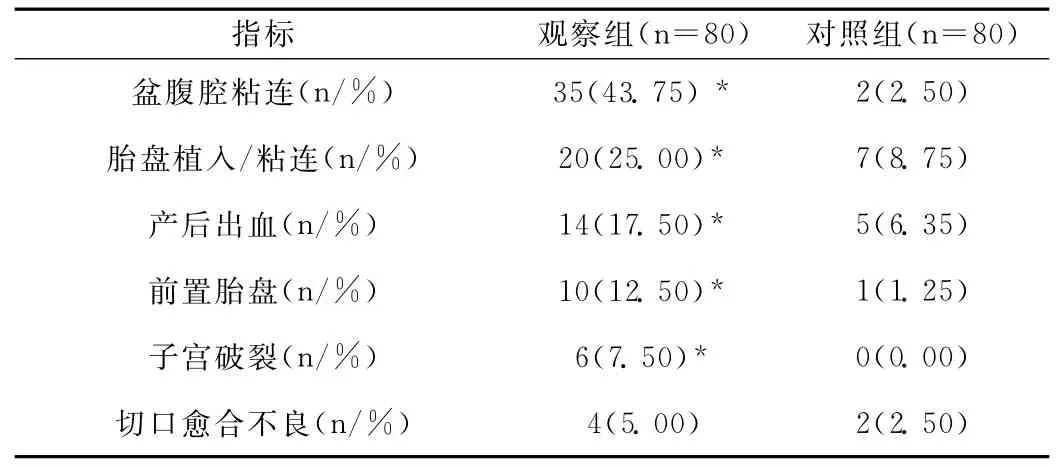
表1 兩組患者剖宮產并發(fā)癥發(fā)生率比較
2.2 分析剖宮產手術時間、胎兒分娩時間、出血量的影響
剖宮產手術時間、胎兒分娩時間、出血量的影響分析如表2所示。

表2 剖宮產手術時間、胎兒分娩時間、出血量的影響分析
3.討論
目前,世界衛(wèi)生組織指出中國產婦的剖宮產率居首位。相關文獻表明[],非醫(yī)學指征剖宮產占剖宮產總數(shù)46.03%的左右,這成為了近年來剖宮產率持續(xù)上升的重要因素。本研究對照組患者為非醫(yī)學指征剖宮產對象,旨在通過對比并發(fā)癥發(fā)生率,提出瘢痕子宮妊娠重復剖宮產的風險,及降低剖宮產率。
相關學者認為[4],瘢痕子宮的婦女再次妊娠對產婦生命安全、新生兒健康造成了嚴重的威脅。瘢痕子宮妊娠重復剖宮產易導致子宮破裂,其并發(fā)癥主要表現(xiàn)包括:產后出血、手術損傷、盆腹腔粘連、切口愈合不良等。子宮收縮乏力為產后出血的主要因素,且隨著病原體侵入患者陰道和宮頸內,可能會增加術后產褥感染的風險。因此,必須給予產婦30min預防性應用抗生素。子宮破裂包括:完全與不完全性子宮破裂。重復剖宮產術也容易產生盆腹腔粘連,必須適當分離腹腔粘連,保留適當?shù)那锌冢员沩樌涑鎏骸?/p>
不恰當?shù)钠蕦m產術處理方式,可能會帶來各種并發(fā)癥,難以確保母嬰安全。通過對比非醫(yī)學指征剖宮產與瘢痕子宮妊娠重復剖宮產的并發(fā)癥,研究中觀察組盆腹腔粘連、胎盤植入/粘連、產后出血、前置胎盤、子宮破裂等并發(fā)癥發(fā)生率明顯高于對照組,差異有統(tǒng)計學意義(P<0.05)。觀察組術后切口愈合不良發(fā)生率與對照組對比,差異無統(tǒng)計學意義(P>0.05)。此研究結果與閆少甫[5]等文獻報道相符合,他們回顧性分析瘢痕子宮妊娠重復剖宮產患者、非醫(yī)學指征剖宮產患者的臨床資料,結果發(fā)現(xiàn),在子宮破裂、盆腹腔粘連、胎盤植入/粘連、前置胎盤、產后出血發(fā)生率方面,瘢痕子宮妊娠重復剖宮產患者明顯高于非醫(yī)學指征剖宮產患者(P<0.05),兩組術后切口愈合不良發(fā)生率對比(P>0.05)。可見,瘢痕子宮妊娠重復剖宮產更容易產生各種并發(fā)癥,主要與瘢痕子宮正常的子宮壁解剖結構受損、腹盆腔結構等影響因素相關。
另有研究表明[6],初次妊娠剖宮產術中,縱切口手術方式者與橫切口手術方式者對比,術后再妊娠接受剖宮產的手術時間明顯延長,各項并發(fā)癥發(fā)生率明顯更高。潘春煦[7]等研究結果顯示,初次手術切口位置和術式的選擇與術后子宮內瘢痕組織的位置緊密相關,增加再次妊娠剖宮產術中出血的風險。瘢痕子宮再次妊娠的胎盤大多床于瘢痕組織部位[8],子宮前位的瘢痕組織胎盤前置、胎盤植入等疾病發(fā)生率。瘢痕子宮再妊娠難以控制盆腔和腹腔粘連的產生,剖宮產手術不良刺激,將會造成不同程度的臟器損傷,對患者生命造成嚴重的威脅。
通過以上研究表明,腹壁橫切口雖然美觀性良好,但是與腹壁縱切口對比,此術式對子宮、附件的暴露程度較小,造成嚴重的腹壁肌肉損傷,容易引發(fā)腹腔組織粘連,二次手術時的視野清晰度低下,不利于臨床手術操作的展開,從而增高盆腹腔粘連、胎盤植入/粘連、產后出血、前置胎盤、子宮破裂等并發(fā)癥發(fā)生率。
綜上所述,瘢痕子宮重復剖宮產并發(fā)癥明顯非常高,必須對剖宮產指征實施嚴格控制,尤其是需要盡量減少首次非醫(yī)學指征的剖宮產,充分鼓勵產婦選擇陰道分娩,以降低二次妊娠剖宮產術并發(fā)癥發(fā)生率,提高產科質量,保障育齡婦女生殖健康。
[1] 陳怡君,張丹,龔晉,等 .瘢痕子宮合并前壁胎盤完全性胎盤前置狀態(tài)中期妊娠引產方式探討[J].實用婦產科雜志,2013
[2] 李騏含,喬寵,楊小梅,等 .剖宮產術后瘢痕子宮妊娠中晚期引產方式探討[J].中國實用婦科與產科雜志,2014
[3] 羅力冰,吳婷.瘢痕子宮再次足月妊娠陰道分娩臨床分析[J].中華實用診斷與治療雜志,2014
[4] 焦克芹 .剖宮產術后瘢痕子宮妊娠分娩方式及結局評價[J].醫(yī)學理論與實踐,2014
[5] 閆少甫 .瘢痕子宮妊娠重復剖宮產并發(fā)癥的對比分析[J].中國計劃生育和婦產科,2013
[6] 錢慧 .瘢痕子宮再次妊娠二次剖宮產與非瘢痕子宮剖宮產的對比研究[J].河北醫(yī)學,2013
[7] 潘春煦,楊鵬.4117例二次妊娠合并瘢痕子宮產婦剖宮產并發(fā)癥情況分析[J].山東醫(yī)藥,2014
[8] 韓一栩,劉玉珠 .瘢痕子宮二次妊娠剖宮產術后并發(fā)癥發(fā)生情況分析[J].中國婦幼保健,2014
R271.41
B
1009-6019(2015)07-0154-02

