Ⅰ、Ⅱ期乳腺癌保乳術后化療加調強放療的療效分析
劉安民 王永梅 李玥
Ⅰ、Ⅱ期乳腺癌保乳術后化療加調強放療的療效分析
劉安民 王永梅 李玥
目的 分析Ⅰ、Ⅱ期乳腺癌保乳術后化療加調強放療的療效。方法 選取52例Ⅰ、Ⅱ期乳腺癌保乳術后患者作為研究對象,隨機將患者分為對照組與觀察組,每組26例。對照組患者行化療加常規放療,觀察組患者行化療加調強放療。觀察并記錄2組患者臨床毒性反應與美容效果,比較兩種方式的治療效果。結果 對照組患者中1級急性放射性皮膚反應8例(30.8%),2級反應5例(19.2%),總發生率50.0%;觀察組患者中1級急性放射性皮膚反應3例(11.5%),2級反應1例(3.8%),總發生率為15.2%,2組患者均未出現3、4級急性反射性皮膚反應。觀察組1、2級急性反射性皮膚發生率明顯低于對照組,差異有統計學意義(P<0.05)。觀察組美容評分均在3分以上,優良率高達100%,對照組除3例患者出現雙側乳腺對稱性差,評分低于3分,剩余23例患者評分均在3分以上。隨訪2年,2組患者局部控制率、無瘤生存率比較差異無統計學意義。結論 Ⅰ、Ⅱ期乳腺癌保乳術后化療加調強放療能有效降低2級急性皮膚反應發生率,提高治療質量,優化美容效果,且不良反應小,安全性能高,適合于臨床推廣應用。
乳腺癌;保乳術;化療;放療
乳腺并非維持人體生命活動的主要器官,所以原位乳腺癌并不致命,不過因為乳腺癌細胞失去了正常細胞的特性,容易發生脫落與轉移,因此采取有效措施進行治療是提高患者生存率、改善患者生活質量的唯一途徑[1]。乳腺癌是威脅女性身心健康的常見疾病,就我國目前醫療水平來看,接診早期乳腺癌患者,一般通過保乳手術切除癌細胞,術化療、放療加以輔助的方式達到治療目的[2]。本研究選取52例Ⅰ、Ⅱ期乳腺癌保乳術后患者作為研究對象,結合臨床接診經驗,對Ⅰ、Ⅱ期乳腺癌保乳術后化療加調強放療的療效進行分析,為該治療方式的可行性提供可靠依據。
1 資料與方法
1.1 一般資料 將2013年4月~2013年10月吉林省白山市通化礦業集團總醫院接診的52例Ⅰ、Ⅱ期乳腺癌保乳術后患者作為研究對象,患者病情均滿足國際抗癌聯盟乳腺癌分期標準[6]。隨機將患者分為對照組和觀察組。對照組26例患者中,Ⅰ期11例,Ⅱ期15例;年齡25~58歲,平均(41.5±5.4)歲;腫瘤大小11~26mm;原發于左側乳腺癌14例,右側乳腺癌12例。觀察組26例患者中,Ⅰ期14例,Ⅱ期12例;年齡27~54歲,平均(40.5±4.8)歲;腫瘤大小12~24mm;原發于左側乳腺癌16例,右側乳腺癌10例。2組患者年齡、腫瘤大小、病情等一般資料差異無統計學意義,具有可比性。
1.2 方法 患者均接受NE(長春瑞濱+表阿霉素)或TE(紫杉醇+表阿霉素)或CEF(環磷酰胺+表阿霉素+氟尿嘧啶)放化療方案,連續化療6周期。對照組患者使用專用乳腺托架與內外切線等中心野加楔形濾過板,6MV-X,全乳腺照射50Gy,分25次推入,瘤床使用電子線(8~10MeV),推量10Gy,分5次推入,總劑量50Gy,分25次推入。觀察組患者體位為仰臥位,固定于乳腺托架上。使用專用筆對患者乳房邊界與乳腺瘢痕兩側進行標記。使用CT進行掃描,層厚保持在0.5cm。掃描前提醒患者正常呼吸,掃描區間為甲狀軟骨上側至肝臟下緣。定位靶區與危及器官,將雙肺、心臟、乳頭等設置為敏感器官。放療劑量與放射線的選擇:使用6MV-X,全乳腺照射50Gy,分25次推入,瘤床使用電子線(8~10MeV),推量10Gy,分5次推入,總劑量60Gy,分30次推入。受體為陽性的患者化療結束后均接受內分泌治療,已絕經的患者服用芳香化酶抑制劑,未絕經的患者服用他莫西芬。
1.3 觀察指標 使用放射腫瘤協作組急性放射性反應評價標準,對患者皮膚毒性反應進行評價,1級:輕微濾泡樣紅斑、暗紅斑、干性脫皮,出汗減少;2級紅斑呈鮮紅色,有疼痛感,斑點樣脫皮,中度水腫;3級:有水泡,非褶皺處出現融合性脫皮,有凹陷性水腫;4級:壞死、潰瘍。
依據1979年Harris等提出的美觀評價標,放療后美容效果評分標準為:優:患者未出現肉眼可見的后遺癥,兩側乳房外形對稱;良:乳腺存在色素沉淀但并不明顯,肉眼可見手術瘢痕;中:乳腺變形,明顯不對稱;差:乳腺嚴重變形,十分影響美觀[3]。
1.4 統計學方法 使用SPSS19.0軟件對所有采集數據進行統計學處理。計數資料用例數(n)表示,計數資料組間率(%)的比較采用χ2檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 2組患者臨床皮膚毒性反應 觀察組1級、2級急性反射性皮膚發生率均低于對照組,比較2組急性皮膚反應總發生率存在差異,有統計學意義(P<0.05)。2組患者均未出現3、4級急性反射性皮膚反應。見表1。
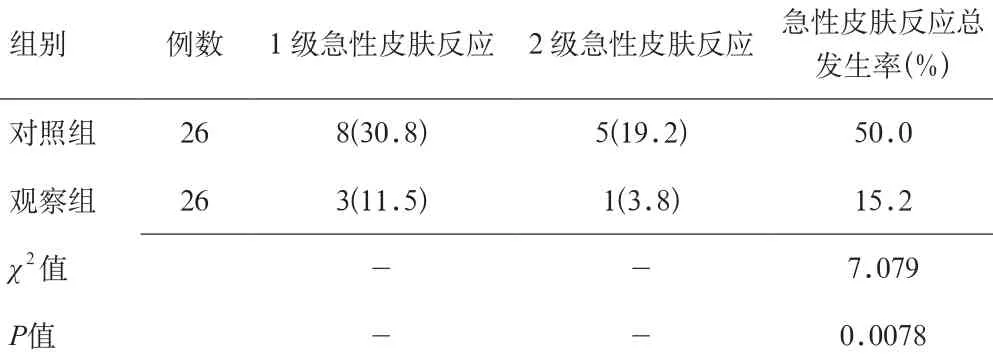
表1 2組乳腺癌患者臨床皮膚毒性反應比較[n(%)]
2.2 2組患者美容評分與臨床療效 觀察組美容評分均在3分以上,優良率為100%,對照組除3例患者出現雙側乳腺對稱性差,評分低于3分,剩余23例患者評分均在3分以上。隨訪2年,觀察組有3例患者于術后9、13、21個月發生局部復發,隨訪2年局部腫瘤控制率為92.3%、88.5%,無瘤生存率為88.5%;對照組有5例患者于術后11、14、16、19、23個月發生局部復發,隨訪2年局部腫瘤控制率為96.1%、80.8%,無瘤生存率為80.8%。2組患者局部控制率、無瘤生存率差異無統計學意義。
3 討論
對早期乳腺癌保乳術后患者使用化療聯合放療,能有效提高保乳術后患者生存率,同時起到顯著的美容效果[4]。不過考慮到乳腺外形特殊,乳腺部位源皮距具有一定差異,所以靶區內藥物劑量分布不均,會導致患者在化療后出現不同程度的放射性皮膚反應,嚴重影響到治療質量與美容效果[5]。郭瑩[6]經研究證實,全乳腺調強放療能有效提高乳腺內劑量分布的均勻性,能降低2級及以上急性皮膚反應發生率,預防放射性皮炎與心血管事件的發生,并取得良好的美容效果。本研究結果與郭瑩[6]報道內容基本一致。孔飛等[7]研究指出,完善Ⅰ~Ⅱ期乳腺癌保乳術后化療工作,遵循治療原則,可以改善患者生活質量,提高患者機體的免疫機能[8]。
綜上所述,早期乳腺癌保乳術后患者使化療加調強放療,能最大化降低患者2級急性皮膚反應發生的可能性,達到良好的美容效果,局部腫瘤控制率與無瘤生存率相較于常規放療無顯著差異,因此更具優勢,具備于臨床推廣應用的意義與價值。
[1] 殷紅梅,何斌,崔珍,等.早期乳腺癌保乳術后調強放療與常規放療臨床對照研究[J].中華全科醫學,2013,11(12):1855-1857.
[2] 蘇毅.早期乳腺癌保乳術后調強放射治療的研究[D].南寧:廣西醫科大學,2010.
[3] 殷蔚伯.腫瘤放射治療學[M].4版.北京:中國協和醫科大學出版社,2008:1174.
[4] 閆茂慧.放療在乳腺癌術后應用的系統評價[D].長沙:中南大學,2012.
[5] 王玥玥.乳腺癌保乳術后調強放療30例臨床觀察[J].淮海醫藥,2013,31(6):518-519.
[6] 郭瑩.乳腺癌保乳術后不同放療方式近期療效觀察及瘤床區補量范圍的研究[D].石家莊:河北醫科大學,2012.
[7] 孔飛,蔡白振,符強,等.乳腺癌保乳術后化放療臨床觀察[J].山東醫藥,2010,50(40):54-55.
[8] 楊躍新,金河天,湯鵬飛,等.乳腺癌保乳術后調強放射治療[J].吉林:吉林醫學,2011,14(6):2799-2800.
10.3969/j.issn.1009-4393.2015.32.016
吉林 134300 吉林省白山市通化礦業集團總醫院胸外腫瘤科(劉安民 王永梅 李玥)

