直腸癌根治術后復發(fā)因素及診治分析
彭聯明 葉鋒
[摘要] 目的 探討直腸癌術后復發(fā)的影響因素、治療及預防方法。 方法 選擇330例直腸癌患者作為研究對象,分析復發(fā)例數、部位、影響因素、治療方法及預后。 結果 術后隨訪(2.98±1.22)年,復發(fā)共50例;復發(fā)組患者年齡、切緣距腫瘤距離、未實施腹腔化療、解剖部位腹膜返折下、浸潤黏膜下層、病理惡性程度高、Dukes分期C-D期、CES-D≥16分與無復發(fā)組比較差異有統計學意義(P<0.05)。局部復發(fā)再手術治療36例,基本達到臨床根治要求者19例,1年存活34例,3年存活20例。 結論 直腸癌根治術后存在一定程度復發(fā)率,影響因素復雜,應針對復發(fā)因素實施相應的措施以減少復發(fā)。
[關鍵詞] 直腸癌;術后復發(fā);影響因素;預防
[中圖分類號] R735.37 [文獻標識碼] A [文章編號] 1673-9701(2015)21-0001-03
[Abstract] Objective To explore the influencing factors and treatment and prevention methods of the postoperative recurrence after rectal cancer surgery. Methods A total of 330 patients were selected as the study subjects and the number of recurrent patients, location, influencing factors, treatment methods and prognosis were analyzed. Results After (2.98±1.22) years of follow-up visit after surgery, the disease recurred in 50 patients. The age, incisal edge to tumor distance, non-implementation of peritoneal chemotherapy, peritoneal reflex of anatomic site, infiltration of submucosa, severer pathological degree, stage C-D of Dukes staging and CES-D≥16 scores had significant differences between the recurrence group and the non-recurrence group(P<0.05). Thirty-six patients received resurgery, of which 19 patients reached clinically radical treatment requirements, 34 patients survived 1 year and 20 patients survived 3 years. Conclusion There exists recurrence after rectal cancer surgery, of which the influencing factors are complicated. Corresponding measures aiming at the recurrence factors should be taken to reduce the recurrence.
[Key words] Rectal cancer; Postoperative recurrence; Influencing factor; Prevention
直腸癌(rectal cancer)在消化系統中發(fā)病率僅次于食道癌以及胃癌,約占大腸癌總數的60%左右[1],雖然我國大腸癌的發(fā)病率低于西方發(fā)達國家,但是隨著我國現代化程度的提高,人們的飲食及生活習慣的不斷變化,致使大腸癌的發(fā)病率呈不斷上升的趨勢,依據現在的醫(yī)療技術和水平,直腸癌首選方法仍以手術切除為主,盡管治療方法有了很大的進步,但總體病死率仍然很高,由于復發(fā)直接導致死亡的比率也呈上升趨勢[2]。本文回顧性分析直腸癌手術患者的臨床資料,探討直腸癌術后復發(fā)的影響因素、治療及預防方法,現報道如下。
1 資料與方法
1.1 一般資料
選擇2010年1月~2013年12月浙江省寧波市第九醫(yī)院及浙江大學醫(yī)學院附屬第一醫(yī)院診治的行直腸癌根治術的330例患者作為研究對象,其中男170例,女160例,年齡最小38歲,最大84歲,平均(60.2±13.3)歲,患者臨床表現以反復便血及黏液血便血為主,伴肛門墜脹、排通不暢、大便變細、腹瀉、腹痛、貧血、消瘦、腹脹、里急后重感、腹部包塊、急性腸梗等,經鋇灌腸X線檢查、結腸鏡和病理檢查診斷確診。
1.2 方法
對330例患者進行隨訪,統計局部復發(fā)例數及復發(fā)部位;比較復發(fā)組(觀察組)與未復發(fā)組(對照組)兩組患者教育水平、年齡大小、性別構成、手術方式、腫瘤解剖部位、腫瘤浸潤程度、遠端腸管切緣距腫瘤距離、病理類型、Dukes分期、實施腹腔內化療、情緒障礙(抑郁量表CES-D測評≥16分)之間的差異;觀察復發(fā)直腸癌患者治療方法及預后。
1.3 統計學處理
本研究所得數據用SPSS13.0統計學軟件進行處理,計量資料、計數資料分別應用t檢驗、χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 直腸癌術后復發(fā)情況
對330例患者進行隨訪,隨訪時間最短1年,最長4年,平均(2.98±1.22)年,局部復發(fā)共50例,復發(fā)率為15.15%(50/330);復發(fā)時間距手術后最短5個月,最長4年,平均(1.77±0.42)年。50例復發(fā)部位包括吻合口及周圍組織32例,會陰組織10例,盆腹壁組織8例。
2.2 直腸癌術后復發(fā)相關因素分析
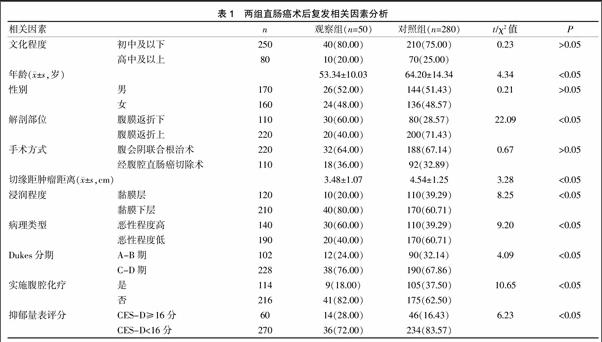
50例觀察組患者年齡(53.3±10.0)歲、切緣距腫瘤距離(3.48±1.07)cm、實施腹腔化療18.00%,均小于對照組的(64.2±14.3)歲、(4.54±1.25)cm、37.50%(P<0.05);觀察組解剖部位腹膜返折下占60.00%、浸潤黏膜下層80.00%、病理惡性程度高60.00%、Dukes分期C-D期76.00%、CES-D≥16分28.00%,均高于對照組的28.57%、60.71%、39.29%、67.86%、16.43%(P<0.05);兩組患者文化程度、手術方式、性別構成比較差異無統計學意義(P>0.05)。見表1。
2.3 復發(fā)患者治療及預后
50例術后復發(fā)的病例中實施再次手術切除共36例(72.00%,36/50),其中19例基本符合臨床根治要求(52.78%,19/36);10例(20.00%,10/50)進行單純近端腸造口術、探查或部分切除;4例(8.00%,4/50)未行手術治療。術后根據個體情況實施FOIFOX4(奧沙利鉑、四氫葉酸鈣、5-氟尿嘧啶)化療42例(84.00%,42/50),盆腔會陰部放療22例(44.00%,22/50)。門診隨訪1年存活34例(68.00%,34/50),3年存活20例(40.00%,20/50)。
3 討論
隨著現代醫(yī)療技術的不斷發(fā)展,人們壽命的延長,但是隨之而來的是社會老齡化的比例升高,為腫瘤的發(fā)展提供了第二個高峰期。我國近20年來尤其是大城市中直腸癌發(fā)病率明顯上升[3];同時隨著社會經濟的發(fā)展、生活水平的改善以及生活方式的改變,由此產生的生態(tài)和生理性負效應,也相應增加了腸癌發(fā)病率,直腸癌以41~65歲期間發(fā)病率最高,其病變尚不清楚,但相關的高危因素主要有以下幾點[4,5]:飲食結構改變、飲酒人群增多、粗纖維食物攝入減少等;有些疾病如家族性腸息肉病,已被公認為癌前期疾病。直腸癌臨床表現有排便次數增多、腹瀉和便秘、便結交替出現,糞便顏色改變,形成黏液樣血便;早期癥狀不明顯,隨著病情發(fā)展,癌腫增大,往往癥狀和體征明顯,如每天排便次數增多,腹瀉和便秘、便結交替出現,糞便的直徑變細,顏色改變,形成黏液樣血便;嚴重時出現里急后重,次數增多,解便不盡感;后期出現梗阻癥狀,并有腹痛、腹脹、直腸疼痛等腹膜刺激癥狀,還可出現全身慢性消耗表現,如貧血、體重減輕、易疲勞、食欲不振、發(fā)熱等。
近年來直腸癌外科治療受到高度重視,麻醉手術及監(jiān)護技術也在不斷地改進,手術適應證放寬,根治切除率不斷提高,盡管治療方法有了很大的進步,但手術后總體病死率仍然較高,復發(fā)侵襲轉移是患者死亡的主要原因之一,局部復發(fā)率在5%~20%左右[6],本文對330例患者隨訪(2.98±1.22)年,術后局部復發(fā)共50例,復發(fā)率為15.15%,與文獻報道一致。直腸癌根治術后復發(fā)是一個動態(tài)的、復雜的、多步驟的過程[7],涉及到同質性的癌細胞之間和異質性的癌細胞與宿主細胞的黏附性以及細胞外基質的降解,影響因素多種多樣[8]。本研究結果顯示術后復發(fā)與下列因素有關:①年齡小。觀察組患者年齡(53.3±10.0)歲小于對照組的(64.2±14.3)歲(P<0.05),與年輕患者直腸癌多為低分化、惡性程度高的腺癌,易被漏診誤診,發(fā)現時大都屬于晚期有關[9]。同時年輕患者工作、生活、精神等方面的壓力較大,生活起居不規(guī)律,不良的生活習慣等危害身體健康,增加復發(fā)可能性。②解剖部位腹膜返折以下復發(fā)率越高,與腹膜返折以下的直腸無漿膜,腫瘤易累及腸壁全層向周圍浸潤,而骨盆狹小,難以徹底清除有關[10]。50例觀察組腫瘤解剖部位腹膜返折下(60.00%)高于對照組的28.57%(P<0.05)。③浸潤程度深,復發(fā)機會高。觀察組患者浸潤黏膜下層(80.00%)高于對照組的60.71%(P<0.05),腫瘤浸潤黏膜下層或侵及臨近臟器,術中的無瘤技術較難掌握,甚至在游離時導致引起瘤細胞種植,直接增加了術后復發(fā)機會[11]。④觀察組患者切緣距腫瘤距離[(3.48±1.07)cm]小于對照組的(4.54±1.25)cm(P<0.05),說明遠端腸管切除的長度不足也是復發(fā)的原因。⑤觀察組病理惡性程度(60.00%)高于對照組的39.29%(P<0.05),易局部復發(fā)。⑥觀察組Dukes分期C-D期(76.00%)高于對照組的67.86%(P<0.05),Dukes分期晚,患者因手術和麻醉打擊,機體免疫力下降,加上腹腔的手術損傷及切口愈合過程中產生的生長因子促進癌細胞生長,最終導致腹腔局部區(qū)域復發(fā)和轉移,同時術中徹底清除的難度越大,局部復發(fā)可能性越高[12]。⑦加溫腸腔內灌注化療,藥液直接作用腫瘤局部,采用不同臥位可使化療藥物與腫瘤充分接觸,在直腸壁和腸系膜血管內保持較高的濃度,對殺滅隱形轉移灶可發(fā)揮作用,直腸腔內化療全身毒性作用小,消滅腫瘤周圍代謝活躍的癌細胞,使腫瘤縮小,降低腫瘤細胞活力,提高手術切除率;同時溫度對化療藥物效果具有促進作用,加溫能改變癌細胞膜通透性,增加藥物與DNA交聯,增強對癌細胞的殺傷力;抑制化療后癌細胞DNA的修復與合成;抑制多種耐藥基因的表達;降低了癌腫組織間隙液壓,從而能夠減少復發(fā)率及醫(yī)源性播散[13],如果未實施腹腔內化療,手術以后復發(fā)率高,觀察組患者實施腹腔化療占18.00%低于對照組的37.50%(P<0.05)。⑦直腸癌的診斷和治療給患者的身心健康以及家庭、經濟等帶來很多危害,極大影響了直腸癌患者的生活質量,直腸癌患者多伴發(fā)焦慮、抑郁等負性情緒。焦慮、抑郁等不良情緒不僅會影響患者的治療效果,而且會影響病情和預后,抑郁情緒使機體免疫功能降低[14],患者對某些突變的上皮細胞的清除能力減弱或喪失,研究還證實緊張的心理因素及不良情緒會抑制胃腸蠕動,導致食物殘渣在腸腔停留時間延長,吸收癌物增多,復發(fā)增加。觀察組CES-D≥16分占28.00%,高于對照組的16.43%(P<0.05)。
直腸癌局部復發(fā)的治療應以延長生存時間、改善生活質量為目的[15],放化療等輔助治療方法雖然能夠在一定程度上緩解患者癥狀,但研究證實并不能顯著改善患者的預后情況。外科手術切除仍是直腸癌局部復發(fā)的有效治療手段,不過總體治療效果仍不甚滿意,很多復發(fā)腫瘤患者發(fā)現時已經失去手術治療時機,對于能進行手術切除的患者,往往合并盆腔多器官臟器的切除,如回腸代膀胱、結腸造口術,嚴重影響患者的生活質量[16]。本文50例術后復發(fā)病例中實施再次手術切除共36例(72.00%),19例基本符合臨床根治要求(52.78%);術后根據個體情況實施FOIFOX4化療及盆腔會陰部放療,門診隨訪1年存活34例(68.00%,34/50),3年存活20例(40.00%,20/50)。
綜上所述,直腸癌根治術后存在一定程度的復發(fā)率,影響因素復雜,應針對復發(fā)因素實施相應的措施以減少復發(fā):杜絕遠端切緣不凈是根治術基本要求,嚴格掌握保肛手術適應證,不能為追求保肛率而實施保肛[17]。對腹膜返折以下直腸癌若與盆壁有粘連或側方有淋巴結轉移時,應行側方清掃,必要時可將髂內動脈靜脈于膀胱上動脈分出處以下全部切除,以求較徹底的側方淋巴結清掃[18]。常規(guī)應用蒸餾水沖洗盆腔和腹腔,以清除積血和脫落細胞,輔助術中腹腔內化療。對伴有情緒障礙尤其是抑郁情緒的癌癥患者制定適宜的個性化心理干預措施進行心理干預,通過認知干預,以相關的醫(yī)學知識為基礎,運用靈活多樣的健康教育方法向患者介紹直腸癌根治術術后注意事項,使患者及其家屬消除恐懼心理,減輕精神壓力,使其正視手術所帶來的外形改變,提高自尊心,使他們以積極樂觀的心態(tài)面對現實,從而帶來正面效應。同時應兼顧預防與治療并重的策略,規(guī)范手術操作以及定期隨訪,在此基礎上降低腫瘤復發(fā)率,并實現復發(fā)癌的早期診斷及治療,延長患者生存時間,改善患者生存質量。
[參考文獻]
[1] 賈寶新. 根治性直腸癌術后局部復發(fā)的預后分析[J]. 河南醫(yī)學研究,2014,23(6):92-93.
[2] 趙公金,張秋霞. 根治性直腸癌術后局部復發(fā)的預后分析[J]. 中國實用醫(yī)藥,2012,7(19):100-101.
[3] 朱德意,朱綏. 全直腸系膜切除術后局部復發(fā)危險因素分析[J]. 中國現代醫(yī)生,2014,52(22):11-13.
[4] 李玉森. 根治性直腸癌術后局部復發(fā)的預后分析[J]. 臨床合理用藥雜志,2014,7(8A):77-78.
[5] 崔冀. 根治性直腸癌術后局部復發(fā)的預后分析[J]. 中華普通外科學文獻(電子版),2009,3(1):126-128.
[6] 譚東新. 低位直腸癌術后局部復發(fā)的原因分析[J]. 臨床外科雜志,2010,18(10):7452-7552.
[7] 于鵬,馬進元,朱步東. 轉移性結直腸癌全身治療原則、現狀和進展[J]. 中華臨床醫(yī)師雜志(電子版),2013年,7(9):168-169.
[8] 楊學堂. 68例直腸癌保肛手術局部復發(fā)因素的臨床分析[J]. 中國醫(yī)藥指南,2013,11(12):551-552.
[9] 易小龍. 結腸癌淋巴結轉移的多因素回歸分析[J]. 天津醫(yī)科大學學報,2010,16(1):78-80.
[10] 吳華燦. 結腸癌術后復發(fā)38例病因分析及防治[J]. 醫(yī)學信息,2009,22(12):1096-1098.
[11] 何云. 直腸癌術后局部復發(fā)的原因及預防、治療對策[J].中國普通外科雜志,2010,15(22):131-133.
[12] 徐海濤,董新舒. 直腸癌術后局部復發(fā)形式及其治療[J].實用腫瘤學雜志,2009,19(16):427-429.
[13] 池畔,林惠銘,陳燕昌,等. 兩種直腸癌根治術應用于全直腸系膜切除術后局部復發(fā)率的比較[J]. 中華外科雜志,2010,40(11):820-821.
[14] 赫鵬,鄭巍巍,李廣俊,等. 直腸癌根治術后局部復發(fā)的相關臨床病理因素[J]. 中國醫(yī)藥指南,2013,11(1):171-172.
[15] 裴勝軍. 淺析根治性直腸癌術后局部復發(fā)的預后因素[J].河南外科學雜志,2012,l8(4):93-94.
[16] 鄒勁,林湯聰,彭培建,等. 復發(fā)大腸癌230例的臨床特征及再次根治性手術的價值[J]. 中華普通外科學文獻(電子版),2012,6(1):19-21.
[17] 錢群,丁召. 直腸癌術后局部復發(fā)的治療[J]. 臨床外科雜志,2014,22(4):240-241.
[18] 郭建虎,盧宗林. 結腸癌術后復發(fā)76例診治分析[J]. 中國肛腸病雜志,2014,34(2):16-17.
(收稿日期:2015-04-10)

