標(biāo)準(zhǔn)大骨瓣減壓術(shù)治療腦疝的臨床療效分析
鄧華,王樹(shù)林
江蘇泰州第二人民醫(yī)院神經(jīng)外科,江蘇泰州 225500
腦疝為顱內(nèi)壓增高的常見(jiàn)并發(fā)癥,也是最為嚴(yán)重的并發(fā)癥。若未及時(shí)針對(duì)腦疝形成原因進(jìn)行處理,則可能導(dǎo)致患者出現(xiàn)神經(jīng)功能損傷,形成生命威脅。開(kāi)顱手術(shù)為腦疝首選治療方案,目前標(biāo)準(zhǔn)大骨瓣減壓術(shù)及常規(guī)去骨瓣開(kāi)顱術(shù)為腦疝治療的主要手術(shù)方案,但是目前尚無(wú)統(tǒng)一手術(shù)方案[1]。選擇一種安全性高,創(chuàng)傷較小,術(shù)后恢復(fù)較快的手術(shù)方案,對(duì)改善患者遠(yuǎn)期預(yù)后具有積極意義。為探討標(biāo)準(zhǔn)大骨瓣減壓術(shù)對(duì)腦疝的臨床治療效果,該研究整群選擇該院2012年3月—2014年7月收治的腦疝患者86 例為研究對(duì)象,對(duì)標(biāo)準(zhǔn)腦疝患者分別使用常規(guī)大骨瓣減壓術(shù)及標(biāo)準(zhǔn)大骨瓣減壓術(shù)治療,現(xiàn)報(bào)道如下。
1 資料與方法
1.1 一般資料
整群選擇腦疝患者86 例為研究對(duì)象,所有患者均經(jīng)顱腦CT及MRI 等檢查,符合中華醫(yī)學(xué)會(huì)心腦血管疾病分會(huì)中腦疝診斷標(biāo)準(zhǔn)[2]。隨機(jī)分為對(duì)照組43 例及觀察組43 例。觀察組:男性23例,女性20 例,年齡21~65 歲,平均年齡(42.6±5.6)歲;發(fā)病至手術(shù)時(shí)間2~9h,平均時(shí)間(5.1±2.3)h;一側(cè)瞳孔發(fā)散36 例,雙側(cè)瞳孔發(fā)散7 例;對(duì)照組:男性24 例,女性19 例,年齡22~68 歲,平均年齡(41.9±5.8)歲;發(fā)病至手術(shù)時(shí)間3~11 h,平均時(shí)間(5.8±2.5)h;一側(cè)瞳孔發(fā)散32 例,雙側(cè)瞳孔發(fā)散11 例;納入標(biāo)準(zhǔn):符合腦疝診斷標(biāo)準(zhǔn)者;18~70 歲;家屬簽署知情同意書(shū);排除標(biāo)準(zhǔn):合并嚴(yán)重凝血功能障礙、惡性腫瘤患者;嚴(yán)重免疫性疾病患者;合并心、腎、肝功能障礙者。
1.2 方法
觀察組實(shí)施標(biāo)準(zhǔn)大骨瓣減壓術(shù),患者取仰臥位,全麻后頭偏向健側(cè)45°。顴弓與耳屏交界處取切口,沿耳廓上至發(fā)際線,經(jīng)乳突到頂骨正中線,取弧形切口。經(jīng)頂骨正中起,沿正中線向前額發(fā)際線取縱形切口,逐層作皮膚、皮下組織分離,在皮瓣下額顳部翻轉(zhuǎn),直至完全暴露顱骨,經(jīng)在蝶骨嵴、顳骨外側(cè)將顱骨咬除,取12 cm×15 cm 骨窗,咬除骨瓣后,顯露腦組織,清除顱內(nèi)血腫及壞死腦組織,置入引流管。
表2 兩組患者治療前后的精神狀態(tài)及神經(jīng)功能指標(biāo)比較(±s)
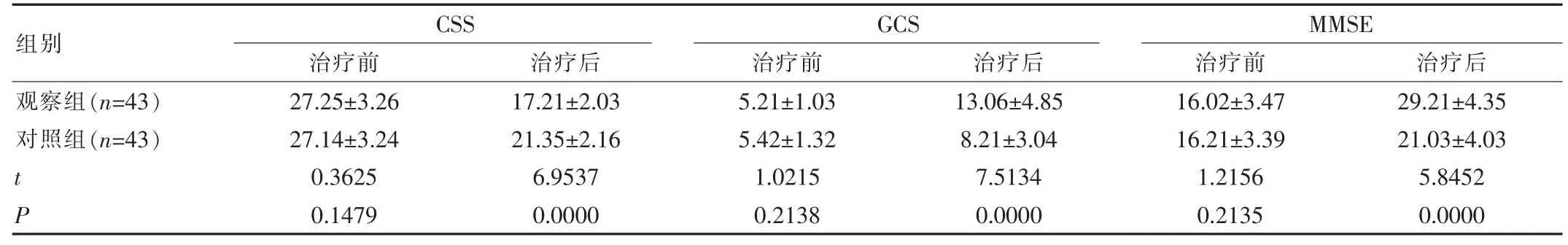
表2 兩組患者治療前后的精神狀態(tài)及神經(jīng)功能指標(biāo)比較(±s)
組別CSS治療前治療后GCS治療前治療后MMSE治療前治療后觀察組(n=43)對(duì)照組(n=43)tP 27.25±3.26 27.14±3.24 0.3625 0.1479 17.21±2.03 21.35±2.16 6.9537 0.0000 5.21±1.03 5.42±1.32 1.0215 0.2138 13.06±4.85 8.21±3.04 7.5134 0.0000 16.02±3.47 16.21±3.39 1.2156 0.2135 29.21±4.35 21.03±4.03 5.8452 0.0000
表3 兩組患者治療前后應(yīng)激狀態(tài)及顱內(nèi)壓水平比較(±s)
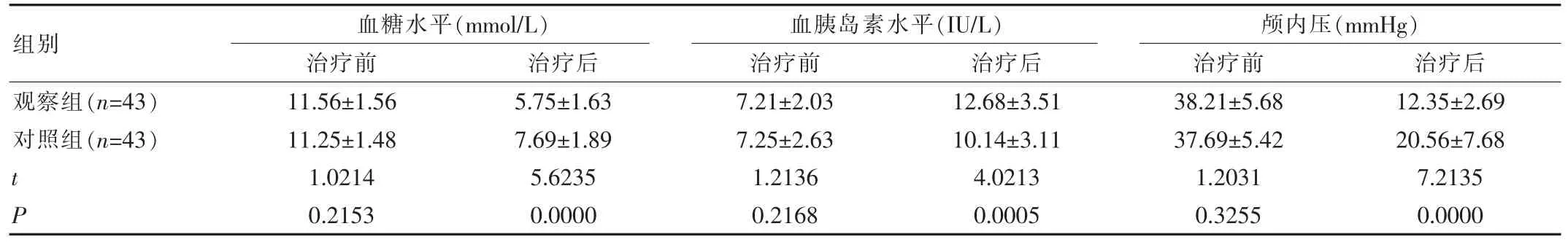
表3 兩組患者治療前后應(yīng)激狀態(tài)及顱內(nèi)壓水平比較(±s)
組別血糖水平(mmol/L)治療前治療后血胰島素水平(IU/L)治療前治療后顱內(nèi)壓(mmHg)治療前治療后觀察組(n=43)對(duì)照組(n=43)tP 11.56±1.56 11.25±1.48 1.0214 0.2153 5.75±1.63 7.69±1.89 5.6235 0.0000 7.21±2.03 7.25±2.63 1.2136 0.2168 12.68±3.51 10.14±3.11 4.0213 0.0005 38.21±5.68 37.69±5.42 1.2031 0.3255 12.35±2.69 20.56±7.68 7.2135 0.0000
對(duì)照組采取常規(guī)去骨瓣減壓術(shù),患者取仰臥位,全麻后將頭偏向健側(cè)45°,額定與顳側(cè)取馬蹄形切口,作顱骨咬除后,取6 cm×5 cm 骨窗,顯露腦組織后,清除顱內(nèi)血腫及壞死組織,置入引流管。
1.3 觀察指標(biāo)
詳細(xì)記錄兩組患者術(shù)中出血量及手術(shù)時(shí)間、引流量及術(shù)后意識(shí)恢復(fù)時(shí)間。在治療前后,分別抽取外周靜脈血5 mL 進(jìn)行血胰島素水平及血糖水平檢測(cè),測(cè)量治療前后的顱內(nèi)壓變化。采取CSS 評(píng)分進(jìn)行神經(jīng)功能評(píng)分及GCS 量表作昏迷狀態(tài)評(píng)分,精神狀態(tài)實(shí)施MMSE 量表[3]。
1.4 統(tǒng)計(jì)方法
數(shù)據(jù)錄入SPSS19.0 軟件進(jìn)行統(tǒng)計(jì)學(xué)處理,計(jì)量資料以均數(shù)±標(biāo)準(zhǔn)差(±s)表示,進(jìn)行t 檢驗(yàn)。
2 結(jié)果
觀察組手術(shù)時(shí)間及術(shù)后恢復(fù)意識(shí)時(shí)間明顯較對(duì)照組短,觀察組術(shù)中出血量及引流量明顯低于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見(jiàn)表1。
表1 兩組患者手術(shù)及術(shù)后恢復(fù)相關(guān)指標(biāo)比較(±s)
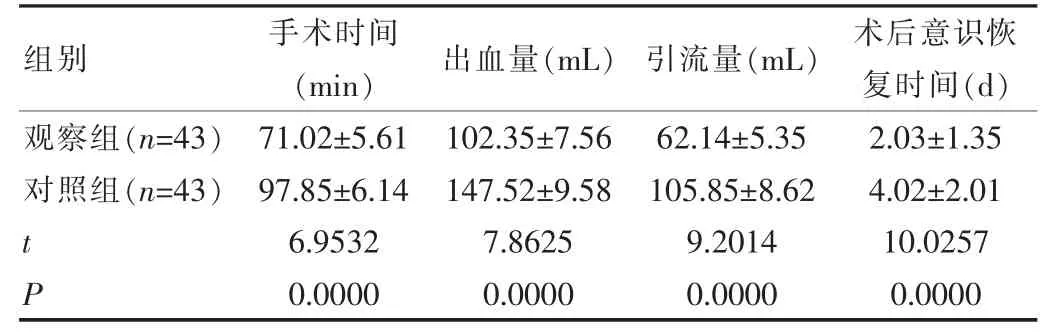
表1 兩組患者手術(shù)及術(shù)后恢復(fù)相關(guān)指標(biāo)比較(±s)
組別手術(shù)時(shí)間(min)出血量(mL)引流量(mL)術(shù)后意識(shí)恢復(fù)時(shí)間(d)觀察組(n=43)對(duì)照組(n=43)tP 71.02±5.61 97.85±6.14 6.9532 0.0000 102.35±7.56 147.52±9.58 7.8625 0.0000 62.14±5.35 105.85±8.62 9.2014 0.0000 2.03±1.35 4.02±2.01 10.0257 0.0000
治療前,兩組患者GCS 及CSS、MMSE 評(píng)分無(wú)差異,經(jīng)治療后,兩組患者評(píng)分均有改善,但是觀察組評(píng)分明顯優(yōu)于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見(jiàn)表2。
對(duì)兩組患者治療前后應(yīng)激狀態(tài)及顱內(nèi)壓水平比較,兩組患者治療前的顱內(nèi)壓、血胰島素水平及血糖水平無(wú)差異,經(jīng)干預(yù)后,兩組患者均有改善,但是觀察組優(yōu)于對(duì)照組,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),見(jiàn)表3。
3 討論
腦疝是顱內(nèi)壓增高形成的疾病,顱內(nèi)壓上升,機(jī)體調(diào)節(jié)機(jī)制紊亂,致使腦組織向壓力較低位置移動(dòng),經(jīng)生理孔道疝出,對(duì)腦干及神經(jīng)、血管造成壓迫,患者出現(xiàn)意識(shí)障礙、瞳孔不對(duì)稱(chēng)及呼吸障礙、感覺(jué)障礙等,對(duì)生命造成威脅[4]。患者出現(xiàn)顱內(nèi)血腫或水腫等占位性病變,會(huì)導(dǎo)致顱內(nèi)壓上升至一定程度[5]。顱內(nèi)出現(xiàn)占位性病變,都可能會(huì)引發(fā)顱內(nèi)壓上升,形成腦疝。必須立即采取有效措施解除腦疝,改善患者預(yù)后[6]。
經(jīng)該組研究顯示,觀察組手術(shù)及術(shù)后指標(biāo)均優(yōu)于對(duì)照組(P<0.05),可見(jiàn),標(biāo)準(zhǔn)大骨瓣減壓術(shù)對(duì)腦疝治療的效果更為顯著,操作較簡(jiǎn)單,術(shù)野開(kāi)闊,能減少手術(shù)創(chuàng)傷,從而利于患者術(shù)后恢復(fù)。雖然常規(guī)去骨瓣減壓術(shù)的損傷較小,但是術(shù)野不開(kāi)闊,極易造成腦組織損傷,血腫清除不徹底等,不利于患者恢復(fù)。標(biāo)準(zhǔn)大骨瓣減壓術(shù)的視野靠闊,可在直視下進(jìn)行血腫清除,發(fā)現(xiàn)遲發(fā)性腦出血,利于快速解除腦干壓迫,保護(hù)腦干功能[7]。
有學(xué)者認(rèn)為[8],標(biāo)準(zhǔn)大骨瓣減壓術(shù)對(duì)降低顱內(nèi)壓具有積極意義。經(jīng)該組研究顯示,觀察組經(jīng)治療后,血糖水平(5.75±1.63)mmol/L,血胰島素水平(12.68±3.51)IU/L,顱內(nèi)壓(12.35±2.69)mmHg,均優(yōu)于對(duì)照組(P<0.05),與以上研究報(bào)道結(jié)果一致。可見(jiàn),標(biāo)準(zhǔn)大骨瓣減壓術(shù)能快速降低顱內(nèi)壓,減少神經(jīng)功能損傷,恢復(fù)生命體征,利于患者遠(yuǎn)期預(yù)后。
綜合上述,標(biāo)準(zhǔn)大骨瓣減壓術(shù)對(duì)腦疝治療的安全性高,利于患者術(shù)后恢復(fù),改善顱內(nèi)壓水平及神經(jīng)功能及精神狀態(tài),減輕機(jī)體應(yīng)激反應(yīng),值得臨床推廣。
[1]黃漢文,魏建功,宋同均,等.改良大骨瓣減壓術(shù)在高血壓基底節(jié)區(qū)腦出血伴腦疝中的應(yīng)用[J].海南醫(yī)學(xué),2015,26(2):182-184.
[2]劉龍生,黃昌堯.額顳大骨瓣減壓術(shù)在高血壓基底節(jié)區(qū)腦出血合并腦疝中的應(yīng)用[J].中國(guó)現(xiàn)代醫(yī)生,2013,51(18):156-157,160.
[3]黃毅.大骨瓣減壓術(shù)在重型顱腦損傷合并腦疝治療中的臨床應(yīng)用分析[J].四川醫(yī)學(xué),2013,34(7):947-949.
[4]吳軍,林秋.標(biāo)準(zhǔn)大骨瓣減壓術(shù)治療腦疝患者的療效分析[J].中國(guó)當(dāng)代醫(yī)藥,2013,20(7):40-41.
[5]李鳳強(qiáng).大骨瓣減壓及腦池引流治療外傷性顱內(nèi)血腫并發(fā)腦疝臨床研究[J].中國(guó)實(shí)用神經(jīng)疾病雜志,2012,15(22):13-15.
[6]黃清.改良去大骨瓣減壓術(shù)治療重型顱腦損傷52 例臨床分析[J].赤峰學(xué)院學(xué)報(bào):自然科學(xué)版,2013,29(12):124-126.
[7]張?jiān)撇?徐兆輝,王云臻,等.標(biāo)準(zhǔn)大骨瓣減壓術(shù)治療幕上高血壓腦出血并腦疝形成123 例[J].健康必讀,2012,89(3 下旬刊):27.
[8]杜建龍,毛青.超低位大骨瓣開(kāi)顱顳肌下減壓術(shù)對(duì)重型顱腦創(chuàng)傷腦疝的療效分析[J].中國(guó)醫(yī)藥導(dǎo)報(bào),2012,9(33):67-69.

