重度顱腦外傷并發肺部感染原因分析
張 峰
山東臨沂高新技術產業開發區人民醫院神經外科 臨沂 276017
重度顱腦損傷(severe head injury,SHI)的患者通常存在較明顯的神經系統癥狀,且連續昏迷12h以上[1]。由于昏迷現象的連續存在,患者缺少咳嗽的自主能力,易造成呼吸道內部的分泌物不易排出,同時,昏迷的患者有時也會出現胃內容物反流情況,這更加重了患者呼吸道異物的風險[2]。據報道分析及臨床經驗觀察,肺部感染在重度顱腦外傷的患者中較為常見,且可以致命。從理論上分析,以上原因可能只是導致患者并發肺部感染的一個方面。本次研究的目的是為了探討重度顱腦外傷并發肺部感染的原因。對相關因素進行單因素分析與多因素分析,從而更好的分析其感染原因,制定有效的預防措施[3]。
1 資料與方法
1.1 一般資料 選取2013-01-2014-01我院接受治療的重度顱腦外傷患者62例。其中,31例并發肺部感染者為觀察組,男21例,女10例;交通事故傷21例,高空墜落傷8例,鈍(銳)器傷2例。31例無肺部感染者為對照組,男22例,女9例;交通事故傷20例,高空墜落傷8例,鈍(銳)器傷3例。所有患者經診斷均被確診為重度顱腦外傷。2組患者一般情況差異無統計學意義(P>0.05),具有可比性。
1.2 實驗方法 回顧性分析2組患者臨床資料,分析并探討2組患者間差異,從而進一步分析感染原因[4]。
1.3 評價指標 年齡、GCS評分、誤吸、脫水劑持續使用時間、抗生素服用時間、糖皮質激素服用時間、傷后就診時間、胸部損傷、肺部疾病史[5]。
1.4 評價方法 單因素分析:統計2組患者各項指標的結果,對比2組患者不同指標間的差異,P<0.05為差異有統計學意義;多因素分析[6]:采用Logistic回歸分析方法對不同的評價指標進行篩選,分析其相關性。
1.5 統計學方法 使用統計學軟件SPSS 19.0分析,計量資料以±s表示,采取t檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 2組單因素對比 觀察組年齡明顯高于對照組,GCS評分明顯低于對照組,誤吸率高于對照組,脫水劑、抗生素以及糖皮質激素服用時間長于對照組,外傷后到醫院就診時間長于對照組,胸部損傷率高于對照組,肺部疾病史人數高于對照組。見表1。

表1 2組單因素對比 [n(%)]
2.2 多因素分析 重度顱腦外傷并發肺部感染與年齡、GCS評分、誤吸、脫水劑持續使用時間、抗生素服用時間、糖皮質激素服用時間、傷后就診時間、胸部損傷、肺部疾病史呈正相關。見表2。
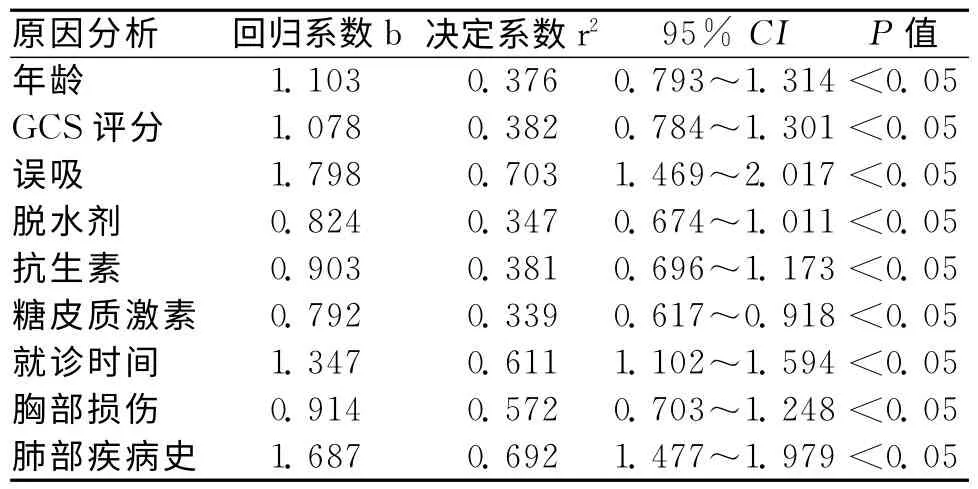
表2 多因素分析
3 討論
由于昏迷、免疫屏障減弱、部分侵入性治療、抗生素的使用等各種原因,重度顱腦外傷患者時常會在院內并發肺部感染,嚴重者甚至可以導致患者死亡[7]。在昏迷期間,患者意識不可自主控制,舌肌松弛造成分泌異物堆積[8]。同時,昏迷期間患者不能自己攝取營養,只能通過胃管的方式向身體內部輸送所需物質,這時也極易導致營養液出現反流現象,從而造成肺部感染[9]。且有時患者出現痰液堆積在呼吸道的情況,吸痰并未起到通常呼吸道的作用,此時氣管切開上呼吸機時,本身對患者上呼吸道是一種侵入性操作,感染的可能性也會相應增加[10]。重度顱腦損傷的患者,經較大的生理創傷后免疫屏障大大減弱,抵抗力下降,與健康人相比原本也就容易引發炎癥的發生。但臨床上如重度顱腦外傷的患者引發了肺部感染,那么究竟哪種原因引起的比較多則需要從臨床患者具體情況分析才可以知道[11]。
通過回顧性分析患者的臨床資料,從年齡、GCS評分、誤吸、脫水劑持續使用時間、抗生素服用時間、糖皮質激素服用時間、傷后就診時間、胸部損傷、肺部疾病史等方面入手,觀察是否與肺部感染有關[12]。結果發現,重度顱腦外傷并發肺部感染與年齡、GCS評分、誤吸、脫水劑持續使用時間、抗生素服用時間、糖皮質激素服用時間、傷后就診時間、胸部損傷、肺部疾病史呈正相關。
綜上所述,年齡、GCS評分、誤吸、脫水劑持續使用時間、抗生素服用時間、糖皮質激素服用時間、傷后就診時間、胸部損傷、肺部疾病史均是重度顱腦外傷并發肺部感染的相關原因。醫護人員可根據研究中所得可能原因制定預防措施,從而降低感染的發生。
[1]張培義,楊允東,李永強.87例重型顱腦損傷氣管切開肺部感染臨床病原學分析[J].山東醫藥,2011,51(27):53-54.
[2]Coester A,Neumann CR,Schmidt MI.Intensive insulin therapy in severe traumatic brain injury:a randomized trial[J].The Journal of Trauma and Acute Care Surgery,2010,68(4):904-911.
[3]Clifton GL,Valadka A,Zygun D,et al.Very early hypothermia induction in patients with severe brain injury(the National Acute Brain Injury Study:Hypothermia II):a randomised trial[J].The Lancet Neurology,2011,10(2):131-139.
[4]季文英,項賢美,張青麗.重型顱腦損傷并發肺部感染的原因分析及護理[J].護士進修雜志,2011,26(9):813-814.
[5]曾憲忠,付謙,羅彥,等.ICU重度顱腦損傷患者肺部感染臨床特征分析[J].醫學臨床研究,2010,27(5):800-801.
[6]居興云,王紅梅,陳志剛.重型顱腦損傷并發肺部感染30例原因分析及早期護理干預[J].齊魯護理雜志:中旬刊,2011,17(9):90-91.
[7]Wang KW,Chen HJ,Lu K,et al.Pneumonia in patients with severe head injury:incidence,risk factors,and outcomes:Clinical article[J].Journal of neurosurgery,2013,118(2):358-363.
[8]Chuang CH.Should patients with head injury receive chest percussion to prevent pneumonia:an example of translating evidence into practice[J].International Journal of Evidence-Based Healthcare,2012,10(3):244-245.
[9]Zilberberg MD,Shorr AF.Ventilator-associated pneumonia:the clinical pulmonary infection score as a surrogate for diagnostics and outcome[J].Clinical Infectious Diseases,2010,51(Supplement 1):S131-S135.
[10]Xiaowei X,Yiyan Z,Li D,et al.Probiotics as supplement for early enteral nutrition decreases infection in severe brain injury[J].Journal of Third Military Medical University,2013,35(6):015.
[11]Denes A,Thornton P,Rothwell N J,et al.Inflammation and brain injury:acute cerebral ischaemia,peripheral and central inflammation[J].Brain behavior and immunity,2010,24(5):708-723.
[12]Lingsma HF,Roozenbeek B,Steyerberg EW,et al.Early prognosis in traumatic brain injury:from prophecies to predictions[J].The Lancet Neurology,2010,9(5):543-554.

