不同消毒時機對顱腦創傷患者院內感染的影響
陳清華 金曉英
湖北黃岡市中心醫院手術室 黃岡 438000
顱腦創傷往往伴隨感染的發生,而創傷發生后數分鐘到數小時內被稱為搶救的“黃金時段”,因此在此期間早期進行快速、有效、正確的急救措施,是防治感染和搶救成功的關鍵[1]。本文就不同消毒時機對顱腦創傷患者院內感染的影響進行觀察,現總結如下。
1 資料與方法
1.1 一般資料 選取2014-01—2014-03我院收治的顱腦創傷患者196例為研究對象,年齡26~71歲,平均(51.6±4.5)歲;男143例,女53例;創傷發生后30min~10h入院,平均(4.8±0.7)h。196例患者隨機分為A組65例,B組65例,C組66例,3組一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 排除標準 年齡>75歲或<18歲;存在心功能異常或3個月內發生急性或慢性心力衰竭;合并其他難以控制的感染性疾病或惡性腫瘤等[2]。
1.2.1 院內感染標準:以顱腦創傷患者入院48h內發生的感染為院內感染。肺部感染:出現咳嗽、咳痰、發熱等臨床表現,聽診肺部有啰音,痰培養結果陽性,影像學檢查支持等;感染性休克:出現相應感染所致休克臨床表現,血液細菌培養結果陽性;尿路感染:尿細菌培養陽性或尿液中性粒細胞>100個/L[3];其他感染:其他部位發生的感染,如腸道感染等;存在感染:發生各種感染的患者;混合感染:存在2種以上類型的感染。
1.3 方法及評價指標 3組均給予抗休克、清創止血、縫合包扎、心電監護、輸液、注射破傷風抗毒素,必要者及時手術處理等對癥治療。并分別選擇其入院后2h、4h、6h內接受抗感染消毒處理,對3組院內感染發生率、院內感染發生時間、生活質量評分、抗生素使用時間、感染治療有效率、病死率及住院時間等指標進行分析比較。
1.4 療效標準 無效:感染情況未得到控制或加重;有效:60%≤感染控制率≤80%;顯效:80%<感染控制率≤100%;有效率=(顯效+有效)/總例數×100%[4]。
1.5 統計學處理 選用SPSS 17.0統計學軟件,計量資料以±s表示,采用t檢驗,組間比較采用配對t檢驗,計數資料應用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 3組院內感染情況比較 3組院內感染發生率分別為29.2%、53.8%、56.1%,與B組和C組比較,A組發生各種院內感染率及混合感染率均為最低,差異有統計學意義(P<0.05)。見表1。

表1 3組院內感染情況比較 [n(%)]
2.2 3組感染相關情況比較 A組院內感染時間晚于B、C 2組,抗生素使用時間和住院時間均少于B組和C組,生活質量量表總分低于B組和C組得分,差異均有統計學意義(P<0.05)。見表2。
表2 3組感染相關情況比較 (±s)
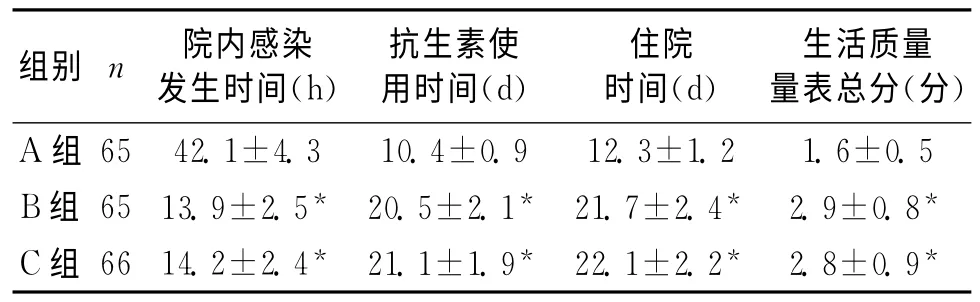
表2 3組感染相關情況比較 (±s)
注:與A組比較,*P均<0.05
組別n 院內感染發生時間(h)抗生素使用時間(d)住院時間(d)生活質量量表總分(分)A組65 42.1±4.3 10.4±0.9 12.3±1.2 1.6±0.5 B組65 13.9±2.5*20.5 ±2.1 *21.7 ±2.4 *2.9 ±0.8 *C組66 14.2±2.4*21.1 ±1.9 *22.1 ±2.2 *2.8 ±0.9 *
2.3 3組治療有效率及病死率比較見表3。
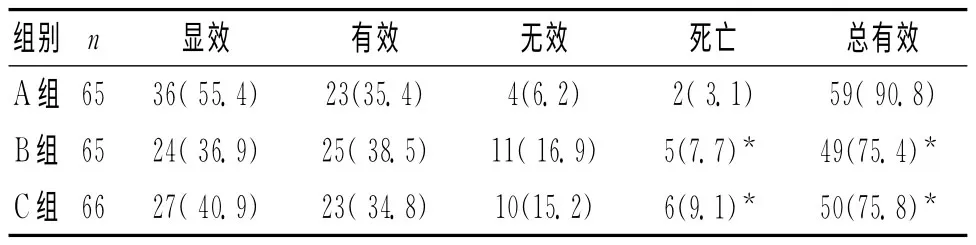
表3 3組治療有效率及病死率比較 [n(%)]
3 討論
據報道,近年來創傷發生率呈不斷上升趨勢,在我國農村人口所有疾患死因中排第4位,在城市人口死亡原因中占第5位[5]。顱腦創傷患者一方面因為創傷往往伴開放創面,多需要置放各種診療性侵入性導管,一方面因為發生嚴重組織毀損或大量失血導致機體免疫力低下,成為感染的易感人群[6]。
感染作為常見的創傷并發癥,各種護理操作不到位,也是導致創傷后發生急性呼吸窘迫綜合征、多器官功能障礙等并發癥的重要原因,感染與2/3甚至3/4的創傷患者后期死因有關,是危害存活創傷患者的最大威脅因素[5]。
因此,早期積極防治創傷后院內感染對于進一步提高救治成功率、降低致殘率和病死率至關重要。治療過程中除給予抗休克、清創止血、縫合包扎、心電監護、輸液、注射破傷風抗毒素,必要時及時手術處理等對癥治療外,還應盡早進行預防性抗感染治療。研究認為,創傷發生后3h內用藥預防感染效果最好,超過6h失去預防作用,因此早期選擇合適時機對創傷患者消毒處理非常必要[7]。
各種診療護理措施的無菌操作是最大限度地減少外源性感染發生可能性的保證,有報道使用標準化配置換藥包進行外科創傷處理可以提高維護依從性、降低感染發生率[8]。因此,在對顱腦創傷患者消毒治療過程中,應嚴格遵守無菌操作標準技術,使用標準化配置換藥包、生理鹽水、10mL一次性無菌注射器、清潔手套[9],以盡量減少院內感染的發生。
本研究提示,選擇入院后2h內給予及時有效的護理并積極抗感染消毒處理,可明顯降低顱腦創傷患者院內感染發生率和病死率,盡早選擇消毒時機還可縮短住院時間和抗生素使用時間,提高生活質量。
[1]孫遲,吳潔華.院內轉運風險及其規避措施的研究進展[J].中華護理雜志,2012,47(11):981-983.
[2]Britt LD,Phillip B,Jurkovich GJ.Acute care surgery[M].Philadelphia:Lippincott Wiliams&Wilkins,2012:1.
[3]Widdision AI,Karanjia ND.Pancratic infection complication pancreatic[J].Br J Sung,2013,80(2):49.
[4]韓宇,郭小紅,畢婧瑋,等.內眼手術不同消毒時機的選擇對預防術后眼內感染效果的研究[J].護理研究,2013,27(1):228-229.
[5]Hilbert P,Lefering R,Stuttmann R.Trauma care in Germany[J].Dtsch Arztebl Int,2010,107(26):463-469.
[6]黃穎,李小剛,酈俊,等.不同轉運方式對創傷患者預后影響的研究[J].中國現代醫學雜志,2012,22(25):90-93.
[7]Parasyn AD,Truskett PG,Bennett M,et al.Acute care surgicala change in culture[J].ANZ J Surg,2010,79(1/2):12-18.
[8]裴輝,羅志毅,劉保池.四種院前創傷評分對顱腦創傷患者的評估研究[J].中華臨床醫師雜志,2011,5(15):4 394-4 400.
[9]許臻曄,陸一鳴.顱腦外科模式在創傷救治中的實踐[J].創傷外科雜志,2014,16(1):71-74.
[10]Davenport RA,Tai N,West A,et al.A major trauma center is a specialty hospital not a hospital of specialties[J].Br J Surg,2010,97(1):109-117.

