糖尿病足潰瘍感染的臨床特點及其預后影響因素分析
糖尿病足潰瘍感染的臨床特點及其預后影響因素分析
柳德元
(北京市朝陽區垂楊柳醫院,北京朝陽區100022)
摘要:目的:觀察研究糖尿病足潰瘍感染的臨床特點及其預后影響因素。方法:選取2010年1月至2013年10月就診的Ⅱ型糖尿病患者154例,根據DF潰瘍的有無,將此154例患者分為觀察組和對照組,對所有患者檢查,比較兩組患者的臨床檢查結果。對于54例DF患者,均采用常規治療,15周后根據痊愈與否將此54例患者分成兩組,分別測定兩組患者的相關指標,并進行分析比較。結果:潰瘍多位于足趾部28例(52.85%);多為不明原因者(51.85%)誘發。經比較,觀察組年齡、病程、收縮壓、血漿總膽固醇、以及神經病變發生率均顯著高于對照組,空腹血糖、糖化血紅蛋白顯著高于對照組,血清總蛋白、白蛋白以及踝肱指數均顯著低于對照組,差異有統計學意義;痊愈組患者的平均年齡、病程、血糖水平、糖化血紅蛋白、神經病變以及動脈病變發生率均顯著低于未痊愈組,:痊愈組足背動脈血流速度、血清白蛋白含量均顯著低于未痊愈組,且差異有統計學意義,痊愈組I級潰瘍率達38.89%,顯著高于未痊愈組,差異有統計學意義。結論:糖尿病足好發于足趾部、多為不明因素誘發,多表現為年齡高、病程長、收縮壓高、膽固醇高、血糖高、血漿蛋白含量低、踝肱指數低,且多伴發下肢神經病變。平均年齡低、病程短、血糖水平及糖化血紅蛋白水平低、神經病變以及動脈病變發生率低、足背動脈血流速度、血清白蛋白含量較高以及潰瘍面積及深度小的者預后較好。嚴格掌握糖尿病組患者的臨床特點和預后影響因素,并積極的預防治療,可以顯著降低DF的發生率,改善其預后。
關鍵詞:糖尿病足潰瘍;臨床特點;影響因素
文章編號:1006-6223(2015)12-2043-03
文獻標識碼:B
血漿蛋白含量低、踝肱指數低,且多伴發下肢神經病變。平均年齡低、病程短、血糖水平及糖化血紅蛋白水平低、神經病變以及動脈病變發生率低、足背動脈血流速度、血清白蛋白含量較高以及潰瘍面積及深度小的者預后較好。嚴格掌握糖尿病組患者的臨床特點和預后影響因素,并積極的預防治療,可以顯著降低DF的發生率,改善其預后。糖尿病足(dinbetic foot,DF)是糖尿病常見的并發癥之一,DF潰瘍感染是發生于糖尿病早期的足部甲溝炎、腳氣等造成的潰爛、化膿等癥狀的總稱[1]。DF是糖尿病患者足部血液循環障礙、神經性營養不良以及足部壓力相對較高共同作用的結果。由于長期足部潰瘍,患者行動受限,并且需要長期控制飲食、服用藥物,大大降低了患者的生活質量[2]。有統計表明,在糖尿病患者中,DF的發生率達16.67%,其中80%的患者可以避免截肢。因此,明確DF潰瘍感染的臨床特點及其預后影響因素對于DF的預防和治療有重要意義。為進一步探討這一問題,筆者對浙江大學附屬第一醫院北侖分院的DF患者的臨床資料加以研究分析,并將結果報道如下:
1資料與方法
1.1一般資料:選取2010年1月至2013年10月于浙江大學附屬第一醫院北侖分院就診的Ⅱ型糖尿病患者154例,其中男67例,女87例,年齡45~78歲,平均年齡(53.40±4.34)歲,患病時間2~28年,平均病程(15.23±4.32)年。根據DF潰瘍的有無將此154例患者分為觀察組和對照組,其中觀察組患有DF,共54例;對照組無DF,共100例。經檢查,所有患者均排除嚴重的心肺疾病、嚴重的肝腎系統障礙以及其他血液系統疾病等。
1.2研究方法:對所有患者行血常規、血糖、糖化血紅蛋白(HbA1c)、血脂代謝以及肝腎功能等相關指標進行檢測,下肢血管彩色多普勒超聲檢查下肢動脈的狹窄及管腔阻塞程度以及足背動脈血流速度,X線檢查患者的足部骨質疏松、脫鈣、骨髓炎、骨質破壞、骨關節病及動脈硬化,以及壞疽等軟組織變化。采用皮膚劃痕實驗等檢測患者的自主神經功能,用大頭釘輕刺檢測患者的痛覺,用棉絮輕觸檢測患者觸覺,用熱水和冷水試管檢測患者皮膚的溫度覺。
1.3治療方法:對于54例DF患者,均采用糖尿病常規降糖治療。于此同時,對于足部潰瘍進行清創、抗感染等治療:對于合并嚴重感染,甚至壞疽的患者,保守治療無效,選在感染部位以上10cm處截肢治療。根據患者的血管狀態,選用前列腺素、抗血小板聚集藥等藥物治療,對于下肢動脈粥樣硬化者采用血管內超聲消融技術治療。15周后對患者的潰瘍愈合狀況進行評價,根據痊愈與否將此54例患者分成兩組,分別測定兩組患者的相關指標。
1.4觀察指標:①兩組患者的平均年齡、平均病程及性別;②潰瘍的部位、數目、大小深度以及誘因;③血糖水平以及糖化血紅蛋白;④血漿總膽固醇(TC)、甘油三脂(TG)水平;⑤患者的血清總蛋白(TP)、白蛋白(ALB);⑥踝肱指數(ABI)
1.5診斷標準[3]:①神經病變:具有以下任何兩項或兩項以上即可診斷為神經病變:感覺異常,下肢肌肉萎縮和(或)畸形、關節畸形等運動功能異常,皮膚干燥、皮溫下降以及臥立位血壓變化等自主神經異常。②DF潰瘍的Wagner分級:I級:淺表潰瘍;II級:深層潰瘍;III級:深層潰瘍,伴骨髓炎和(或)膿腫;IV級:足趾小面積壞疽;V級:大面積壞疽。③潰瘍預后評價:痊愈:創面完全愈合,感染消除,皮膚完整,無大面積的變形;未痊愈:創面持續存在,或截肢(趾)。
1.6統計學方法:采用SPSS13.0軟件對數據進行處理分析,計量資料采用T檢驗,計數資料采用卡方檢驗,以P<0.05為差異有統計學意義。
2結果
2.1DF患者的一般特點:觀察組54例患者中,潰瘍多位于足趾部,共28例(52.85%),其他見于足踝、足背、足底等部位。其中單發者36例,多發者19例。發病誘因包括:創傷后感染者6例(11.11%),燙傷者2例(3.70%),鞋襪等擦傷者3例(5.56%),抓傷后感染者5例(9.26%),自發性大皰病破裂感染者10例(18.52%),不明原因者28例(51.85%)。
2.2兩組患者臨床特點比較:經比較,觀察組其年齡、病程、收縮壓、血漿總膽固醇、以及神經病變發生率均顯著高于對照組,差異有統計學意義(P<0.05);其空腹血糖、糖化血紅蛋白顯著高于對照組,血清總蛋白、白蛋白以及踝肱指數均顯著低于對照組,且差異有統計學意義(P<0.01)。見表1。
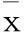
表1 兩組患者臨床特點比較 ( ±s)
與對照組比較,*P<0.05,**P<0.01
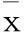
表2 兩組DF患者潰瘍預后影響因素( ±s)
與未痊愈組比較,*P<0.05
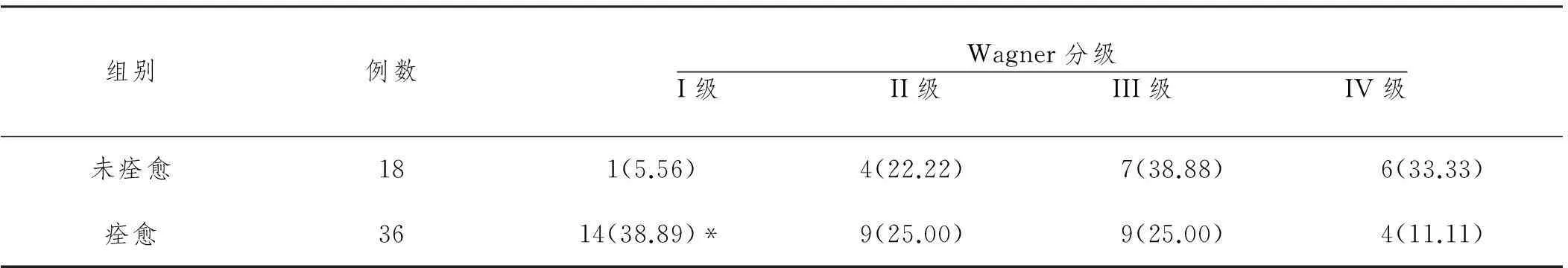
表3 兩組患者的Wagner分級比較 n(%)
與未痊愈組比較,*P<0.05
2.3DF患者潰瘍預后影響因素比較:痊愈組患者的平均年齡、病程、血糖水平、糖化血紅蛋白、神經病變以及動脈病變發生率均顯著低于未痊愈組,痊愈組足背動脈血流速度、血清白蛋白含量均顯著低于未痊愈組,差異有統計學意義。見表2。
2.4兩組DF患者的Wagner分級比較:痊愈組I級潰瘍率達38.89%,顯著高于未痊愈組,差異有統計學意義,見表3。
3討論
糖尿病引起的神經病變使肢端感覺和運動功能減退,尤其見于足部,足部的感覺減退使其易受創傷及灼傷,再加上糖尿病引起的足部神經營養不良以及血液供應減退,導致局部血液循環障礙,創傷難以愈合,潰瘍極易感染,經久不愈[4]。足部長期潰瘍可導致骨質吸收破壞以及關節變形以及壞疽、急性骨髓炎、敗血癥等不良后果,如治療不及時將威脅患者生命[5]。有研究表明,早期治療有助于DF的早期治愈,降低截肢率,因此,掌握糖尿病組的臨床特點以及預后影響因素,有助于DF的及時發現和針對性治療,對于改善DF的預后有重要作用。
本研究結果顯示:DF患者中潰瘍發生于足趾部者共28例(52.85%),表明DF好發于足趾部,因此糖尿病患者如發現足趾部位出現創傷、潰瘍時,應當提高警惕,及時就醫。DF的發病多無明顯的誘因,或者受到未曾察覺的輕度創傷即可導致DF的發生,因此對于糖尿病患者來說,應當時刻警惕避免足部損傷。在本次研究中,與無DF的糖尿病患者相比,DF患者的年齡、病程、收縮壓、血漿總膽固醇、以及神經病變發生率均顯著增高,差異有統計學意義(P<0.05),表明高齡、病程較長、收縮壓較高、高水平的血漿總膽固醇、以及神經病變的發生是導致DF的危險因素。DF患者的空腹血糖、糖化血紅蛋白顯著高于對照組,血清總蛋白、白蛋白以及踝肱指數均顯著低于對照組,且差異有統計學意義(P<0.01),表明DF的發生與血糖水平、血清蛋白含量以及踝部灌注壓有重要聯系[6]。糖化血紅蛋白過高表明近期血糖控制水平不良,血清蛋白含量代表了機體的免疫力,踝肱指數是足背動脈收縮壓與肱動脈收縮壓的比值,代表足部血流灌注不良[7]。高水平的的血糖以及糖化血紅蛋白、低水平的血清蛋白以及ABI值增加了DF的發生率[8]。
對兩組DF患者潰瘍預后影響因素的分析結果表明:平均年齡低、病程短、血糖水平及糖化血紅蛋白水平低、神經病變以及動脈病變發生率低的患者痊愈的可能性較高;足背動脈血流速度、血清白蛋白含量較高的患者預后較好,差異有統計學意義;Wagner分級代表了潰瘍的嚴重程度,級別較低的DF患者的痊愈率較高[9]。由于年齡小,病程短的患者恢復能力較強,血糖水平低的患者病情較輕、血清蛋白含量較高的患者抗感染能力強,它們均有助于潰瘍的愈合;神經病變以及足部動脈供應不足,將導致足部血運障礙、營養不良、抵抗力減低,創口愈合困難,增加了足部壞疽的發生率,影響DF的痊愈[10]。嚴格掌握糖尿病組患者的臨床特點和預后影響因素,并積極的預防治療,可以顯著降低DF的發生率,改善其預后。
參考文獻:
[1]柳嵐,王玉珍,陸祖謙,等.不同血管狀態的糖尿病足潰瘍臨床結局及影響因素分析[J].中國糖尿病雜志,2010,18(8):594~596.
[2]楊群英,薛耀明,曹瑛,等.糖尿病足潰瘍的臨床特點及危險因素分析[J].中國糖尿病雜志,2012,20(3):189~191.
[3]Ndip A,Lavery LA,Bouhon AJ.Diabetic foot disease in people with advanced nephmpathy and those on renal dialysis[J].Curt Diab Rep,2010,10(4):283~290.
[4]楊曉輝,于揚,隋淼,等.糖尿病足潰瘍的臨床特點及危險因素分析[J].中國老年學雜志,2013,33(13):3213~3214.
[5]關小宏,李寶軍,楊彩哲,等.糖尿病足感染的細菌譜變遷與抗感染治療[J].現代中西醫結合雜志,2012,21(10):1029~1032.
[6]王萍,王晶,章秋.糖尿病足及潰瘍發生的臨床特點分析[J].中華臨床醫師雜志(電子版),2011,5(9):2628~2632.
[7]李曉嵐,王敏哲,羅荔,等.老年糖尿病足發病相關因素分析[J].中國老年學雜志,2012,32(10):2062~2064.
[8]郭婕,王鵬華,褚月頡,等.不同深度糖尿病足感染患者的臨床表現、病原茵特點、及耐藥性研究[J].中國全科醫學,2012,15(34):4012~4015.
[9]崔萍,丁寶財.糖尿病足壞死的慢性潰瘍應用中西藥膏臨床治療報道[J].中國醫藥導報,2009,7(1):94~95..
[10]張喜英,王滌非.2型糖尿病患者糖尿病足危險因素研究[J].中國全科醫學,2011,14(5):1629~1631.

