醫院常見病原菌分布及耐藥性分析
李琴春(云南省交通中心醫院,云南昆明650041)
近年來,隨著抗生素的廣泛使用,病原菌的分布和構成發生變遷,常見病原菌的耐藥性也呈上升趨勢,醫院感染的發生率逐年上升,不僅加重患者的痛苦和經濟負擔,也給臨床診治帶來很大困難。針對這一嚴峻問題,本文對本院醫院內感染常見病原菌的分布及耐藥情況進行總結分析,現報道如下。
1 資料與方法
1.1 一般資料 選取2014 年1~12 月本院住院患者送檢的下呼吸道標本、血液、尿液、傷口分泌物、引流液等標本中分離的病原菌,排除同一患者相同部位重復分離菌株。
1.2 質控菌株 金黃色葡萄球菌ATCC25923,大腸埃希菌ATCC25922、ATCC35218,銅綠假單胞菌ATCC27853,糞腸球菌ATCC29212 均來自云南省臨床檢驗中心。
1.3 細菌鑒定及藥敏試驗 嚴格按照《全國臨床檢驗操作規程》[1]進行操作,采用珠海迪爾生物工程公司的DL-96Ⅱ測定系統,對相關細菌進行鑒定及藥敏試驗(MIC 法),藥敏結果判讀參照美國臨床實驗室標準化協會(CLSI)最新版執行。
1.4 數據處理 采用世界衛生組織推薦的WHONET5.6軟件對數據進行統計分析。
2 結 果
2.1 病原菌分布 2014 年共分離出主要病原菌907株,其中革蘭陰性菌770 株,占84.9%,以肺炎克雷伯菌、大腸埃希菌、銅綠假單胞菌為主;革蘭陽性菌137 株,占15.1%,以葡萄球菌、肺炎鏈球菌、腸球菌為主,見表1。
2.2 主要革蘭陰性菌對抗菌藥的耐藥情況 主要檢出的革蘭陰性桿菌中肺炎克雷伯菌、大腸埃希菌對阿米卡星、哌拉西林/他唑巴坦、替卡西林/棒酸、頭孢哌酮/舒巴坦、亞胺培南保持較低的耐藥率,銅綠假單胞菌對頭孢他啶、阿米卡星、替卡西林/棒酸、頭孢哌酮/舒巴坦、亞胺培南保持稍低耐藥率,三者對其他抗菌藥普遍表現較高耐藥性,見表2。
2.3 主要革蘭陽性菌對抗菌藥的耐藥情況 主要檢出的革蘭陽性菌中葡萄球菌除對利奈唑烷、萬古霉素、利福平保持較低耐藥性外,對大多數抗菌藥呈現高耐藥性;青霉素、氯霉素、利奈唑烷、萬古霉素、左氧氟沙星、頭孢吡肟對肺炎鏈球菌保持較好活性,而腸球菌在本院主要為糞腸球菌和屎腸球菌,僅對利奈唑烷、萬古霉素耐藥率較低,其他均呈現高耐藥性。見表3。
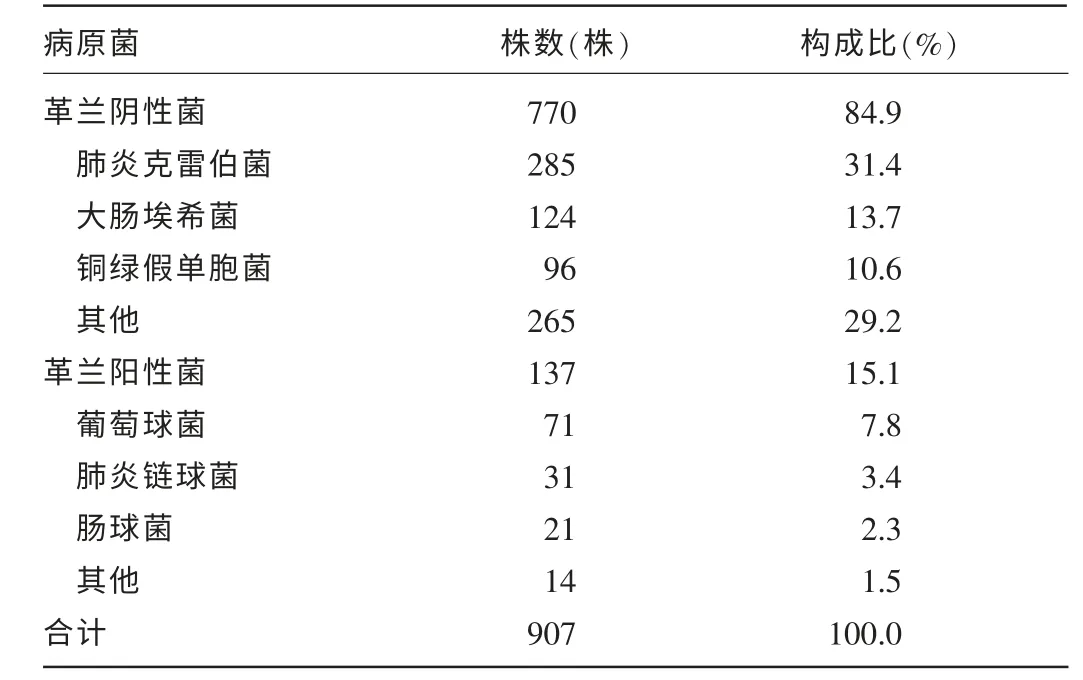
表1 病原菌分布及構成比
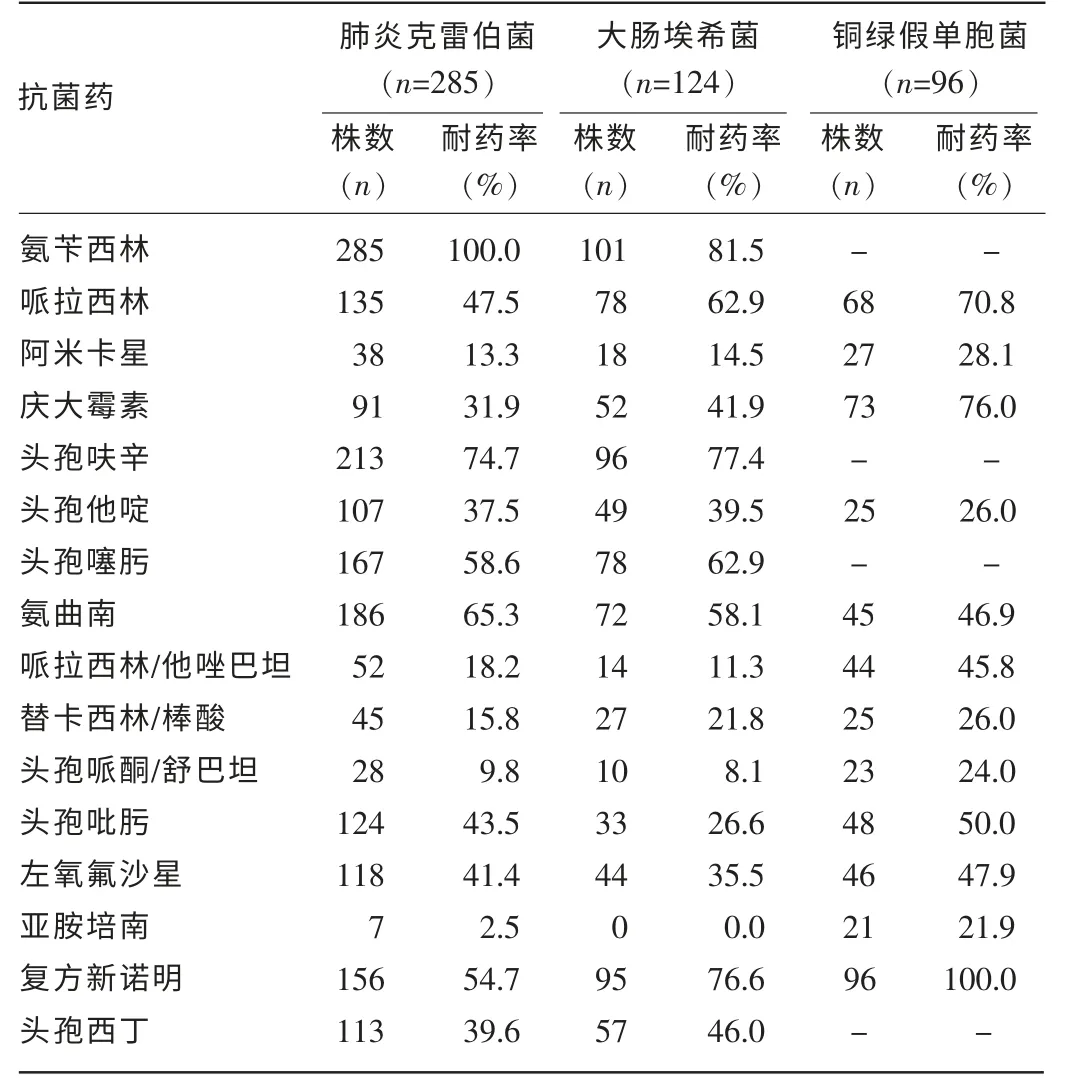
表2 主要革蘭陰性菌對抗菌藥物的耐藥情況
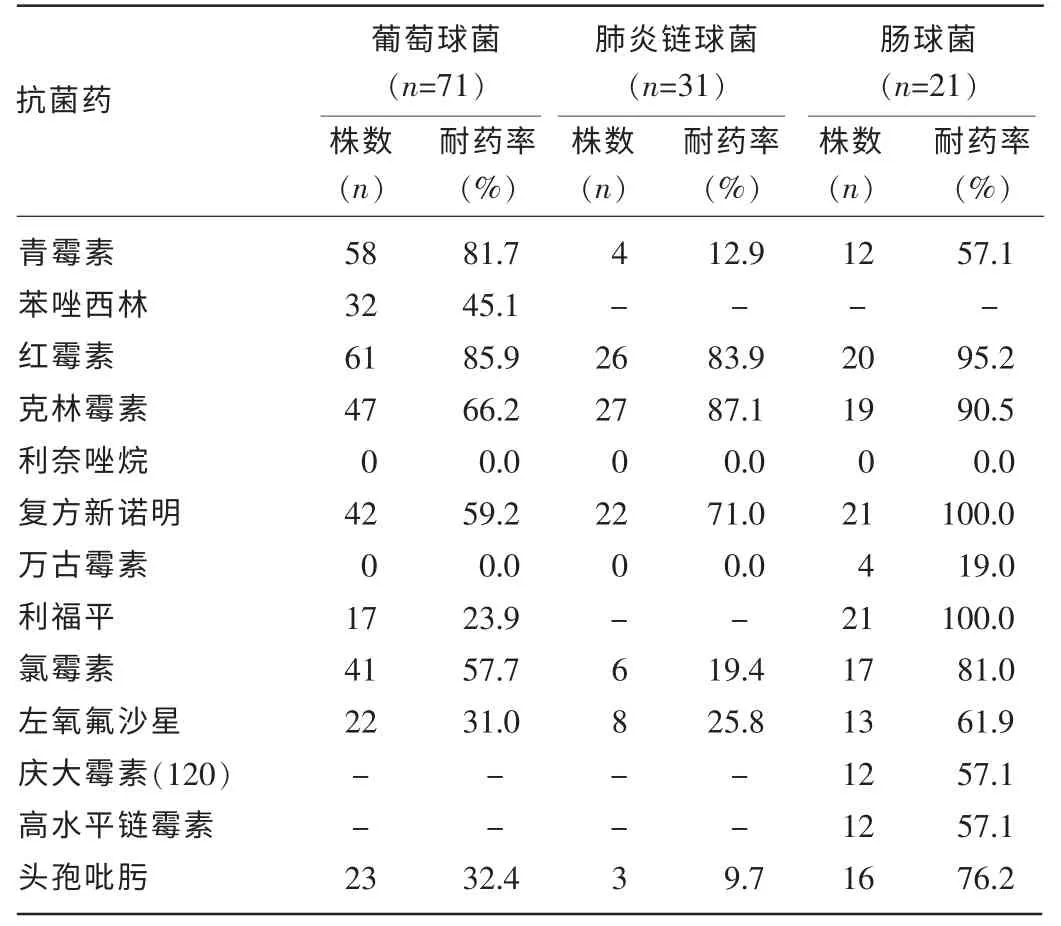
表3 主要革蘭陽性菌對抗菌藥物的耐藥情況
3 討 論
3.1 醫院內感染病原菌細菌譜構成特點 革蘭陰性桿菌在醫院內感染中仍占主要地位,本研究中前三位分別為肺炎克雷伯菌、大腸埃希菌、銅綠假單胞菌,與相關報道吻合[2],稍有不同的是本院的肺炎克雷伯菌排名第一,這可能與送檢標本的類型有關。肺炎克雷伯菌主要引起肺部、尿道、傷口、導管、血液感染,后者更是在多種情況下引起內源性醫院內感染。在常規檢測中,本研究對分離的肺炎克雷伯菌和大腸埃希菌進行了超廣譜β 內酰胺酶(ESBLs)檢測,其陽性率分別為33.7%(96/285)和62.9%(78/124),低于相關報道[3]。而銅綠假單胞菌則主要來自于痰液、傷口分泌物等。
在檢出的革蘭陽性球菌中,前3 位細菌依次為葡萄球菌、肺炎鏈球菌、腸球菌,金黃色葡萄球菌主要來自痰液和膿液,凝固酶陰性葡萄球菌主要來自尿液。近年來,耐甲氧西林金黃色葡萄球菌(MRSA)和耐甲氧西林凝固酶陰性葡萄球菌(MRCNS)的檢出率逐漸升高[4],本院MRSA 和MRCNS 的檢出率分別為32.4%(23/71)和28.2%(20/71),雖然低于相關報道[5],但在本院仍呈逐年上升趨勢。肺炎鏈球菌在本院主要來自于成人;腸球菌中以糞腸球菌和屎腸球菌為主,主要來自尿液、傷口分泌物、引流液等。
3.2 醫院內感染病原菌的耐藥特點
3.2.1 肺炎克雷伯菌和大腸埃希菌 本研究結果表明,該2 種菌對常見抗菌藥物的耐藥性相似,對阿米卡星、哌拉西林/他唑巴坦、替卡西林/棒酸、頭孢哌酮/舒巴坦、亞胺培南的耐藥率低于20%,其中耐藥率最低的是亞胺培南,而對其他抗菌藥均呈現較高耐藥性。因此,在第一時間內進行細菌學檢驗及根據藥敏結果選擇合理抗菌藥物尤為重要,能明顯縮短控制感染的時間,減少抗菌藥物的使用周期[6]。
3.2.2 銅綠假單胞菌 為常見致病菌,可引起多種感染,對頭孢他啶、阿米卡星、替卡西林/棒酸、頭孢哌酮/舒巴坦、亞胺培南耐藥率低于30%,對其他抗菌藥物均呈高度耐藥,并常出現多重耐藥,特別是來自于重癥監護病房(ICU)的菌株,與相關報道一致[7]。
3.2.3 葡萄球菌 MRSA 和MRCNS 對常用抗菌藥物的耐藥性明顯高于甲氧西林敏感金黃色葡萄球菌(MSSA)和甲氧西林敏感凝固酶陰性葡萄球菌(MSCNS),目前抗菌活性較好的有利奈唑烷、萬古霉素、利福平等。
3.2.4 肺炎鏈球菌 肺炎鏈球菌除對紅霉素、克林霉素、復方新諾明耐藥率較高外,對青霉素、利奈唑烷、萬古霉素、左氧氟沙星、氯霉素、頭孢吡肟保持較低耐藥性。
3.2.5 腸球菌 主要為糞腸球菌和屎腸球菌,除對利奈唑烷、萬古霉素耐藥率較低外,對其他抗菌藥耐藥性很高,且呈現多重耐藥性,屎腸球菌比糞腸球菌耐藥率更高,更進一步證實了相關報道[8]的研究結果。近年來,隨著耐萬古霉素腸球菌的不斷檢出,治療腸球菌引起的感染將面臨更嚴峻的問題。
總之,由于不同地區細菌譜構成和細菌耐藥性各具特點,所以,醫院應加強對臨床細菌的監測,定期分析本地區病原菌分布和細菌耐藥性,為臨床合理使用抗菌藥物、提高臨床療效、減少耐藥菌的發生提供科學依據。
[1] 葉應嫵,王毓三,申子瑜. 全國臨床檢驗操作規程[M]. 南京:東南大學出版社,2006:275.
[2] 蔣連強,凌宙貴,劉濱,等. 醫院病原菌分布及耐藥性監測分析[J]. 中華醫院感染學雜志,2014,24(5):1081-1083.
[3] 阮慧白,謝錦榮,周壯麗,等. 產ESBLs 大腸埃希菌與肺炎克雷伯菌耐藥性監測[J]. 中華醫院感染學雜志,2013,23(23):5818-5819.
[4] 肖永紅,沈萍,魏澤慶,等.Mohnarin 2011 年度全國細菌耐藥性監測[J]. 中華醫院感染學雜志,2012,22(22):4946-4962.
[5] 潘云軍,劉慧,郭衛紅,等. 醫院感染金黃色葡萄球菌的臨床特征及耐藥性分析[J]. 國際檢驗醫學雜志,2014,35(4):482-484.
[6] 劉興態,汪華,曾蓉. 產ESBLs 肺炎克雷伯菌和大腸埃希菌的檢測及耐藥性分析[J]. 檢驗醫學與臨床,2007,4(3):182-183.
[7] 劉德華,胡大春,盧贊,等. 銅綠假單胞菌的耐藥性變遷分析[J].國際檢驗醫學雜志,2014,35(22):3072-3073.
[8] 馬瑜珊,張任飛,潘淑,等.230 株腸球菌的臨床分布及耐藥性分析[J]. 實驗與檢驗醫學,2014,32(2):193-194.

