對進行無痛胃鏡檢查的胃腸疾病患者實施優質護理的效果分析
李 艷
(江蘇省南京市仙林鼓樓醫院 江蘇 南京 210046)
無痛胃鏡檢查是消化內科臨床上一種常用的檢查方法[1]。該檢查方法具有操作簡便、安全、無痛的特點,現已被廣泛地應用在胃腸疾病的臨床診斷中[2]。研究發現,在對胃腸疾病患者進行無痛胃鏡檢查期間,對其進行優質護理的效果不錯,可有效地確保其臨床檢查的順利進行。為了進一步探討此護理方法的臨床效果,筆者進行了本次研究。現將研究結果報告如下:
1 資料與方法
1.1 一般資料
本次研究的對象是2014年11月~2015年11月期間在我院進行無痛胃鏡檢查的60例胃腸疾病患者。我們將這些患者隨機分為優質組(30例)和對照組(30例)。在這些患者中,有男性患者45例,女性患者15例。他們的年齡在28~55歲之間,平均年齡為(35.6±2.4)歲。在這些患者中,有上消化道出血患者20例,有胃潰瘍患者18例,有萎縮性胃炎患者14例,有胃息肉患者8例。本次研究的納入標準是:①經臨床診斷確診需要進行無痛胃鏡檢查的患者;②不存在進行上消化道鋇餐造影檢查適應癥的患者[3];③對進行無痛胃鏡檢查依從性好的患者。本次研究的排除標準是:①心肺功能不全的患者;②存在精神障礙的患者;③處于妊娠期、哺乳期的患者。這些患者均對本次研究知情同意,且均簽署了自愿參加本次研究的知情同意書。兩組患者在性別、年齡、疾病類型等一般資料方面相比差異不具有統計學意義(P>0.05),具有可比性。
1.2 護理方法
在這些患者進行無痛胃鏡檢查前,我院為其均使用3 mg的咪達唑侖(宜昌人福藥業有限責任公司生產,國藥準字為H20065729)和25 mg的哌替啶(宜昌人福藥業有限責任公司生產,國藥準字為H42022102)進行靜脈推注,以對其進行局部麻醉。患者的睫毛反射完全消失后,對其進行無痛胃鏡檢查。我院對兩組患者均進行常規護理。進行常規護理的方法是:①護理人員指導患者在進行無痛胃鏡檢查的前8~12 h禁食,在進行無痛胃鏡檢查的前4~6 h禁水,以防其在檢查時因胃內容物反流而發生窒息。②在對患者進行無痛胃鏡檢查時,護理人員指導其取左側臥位,并讓其保持屈膝的姿勢。在患者手臂直且粗的血管上建立靜脈通路[3]。③護理人員在患者的口腔內放入口墊,并指導其將口墊咬住。護理人員站在患者身前約25 cm的位置,用左手固定其口墊,用右手拿胃鏡,指導患者用鼻進行深呼吸后放松身體,然后將胃鏡沿著其口墊置入其胃部。在為患者置入胃鏡的過程中如果遇到阻力,護理人員可稍作停頓,并指導其做吞咽的動作。在患者做此動作時為其置入胃鏡。在此期間,護理人員密切觀察患者的面部表情,并對其呼吸、心率進行監測。當患者的喉部出現痙攣且伴有尖銳的喉鳴音時,護理人員遵醫囑為其使用面罩進行加壓給氧治療。④檢查結束后,護理人員將患者送到麻醉復蘇室中休息0.5 h。在此期間,仔細觀察患者的神志是否清醒,并觀察其呼吸、脈搏等生命體征的變化情況。當患者的定向能力恢復正常時方可讓其離開。在患者離開麻醉復蘇室前,護理人員告知其在進行無痛胃鏡檢查的2 h后方可進食、飲水,食物以易消化的流質食物或半流質食物為主,在檢查結束后的12 h內禁止飲酒。在此基礎上,對優質組患者進行優質護理。進行優質護理的方法是:①在對患者進行無痛胃鏡檢查前,護理人員應為其詳細講解進行此項檢查的方法、必要性、可能引發的不良反應以對不良反應進行處理的方法,以增加其對無痛胃鏡檢查的了解。同時,護理人員應多鼓勵、安慰患者,在與患者進行溝通時充分了解其心理狀態,根據患者的心理狀態對其進行有針對性的心理疏導。此外,護理人員應耐心地解答患者提出的問題,以消除其顧慮,進而提高其對進行無痛胃鏡檢查的配合度。②護理人員應充分了解患者進行無痛胃鏡檢查的適應癥及禁忌癥,認真查閱患者的病例,以了解其是否存在無痛胃鏡檢查史、家族病史、麻醉藥物過敏史及心肝腎等重要器官的疾病史,進而評估患者是否具有進行無痛胃鏡檢查的適應癥。③當確定可以對患者進行無痛胃鏡檢查后,護理人員應指導其集中注意力,用腹式呼吸法進行呼吸,吸氣5 s后再呼氣5s,進行此項練習的時間為60 s,進行此項練習的目的是讓患者機體各部位的肌肉處于放松的狀態。④在對患者進行麻醉前,護理人員應指導其取舒適的體位,并將其口墊固定妥善,密切監測其血壓、脈搏、呼吸、血氧飽和度等生命體征的變化情況。在為患者靜脈推注麻醉藥物時,患者如果出現呼吸抑制、血壓下降、惡心、躁動等不良反應,護理人員應及時將此情況報告麻醉醫師,并協助麻醉醫師對此情況進行處理。⑤在進行檢查時,部分患者會出現咽部不適、有異物感的癥狀,護理人員應告知其不要用力咳嗽,以免使其消化道粘膜出現損傷。檢查結束后,護理人員應指導患者在檢查結束后的3 d內用鹽水漱口,并告知其如果出現嘔血、吞咽困難的癥狀應及時入院就診[4]。
1.3 觀察指標
觀察兩組患者進行無痛胃鏡檢查的時間及當時其血壓、心率的變化情況。
1.4 評定標準
在進行護理前后,分別使用焦慮自評量表(Self-Rating Anxiety Scale,SAS)對兩組患者焦慮的程度進行評估。
1.5 統計學方法 我們采用SPSS17.0統計學軟件包對本研究中的數據進行分析處理,計量資料用均數±標準差(±s)表示,采用t檢驗,計數資料用百分比(%)表示,采用χ2檢驗。P<0.05為差異具有統計學意義。
2 結果
2.1 兩組患者在進行護理前后其SAS的評分及進行無痛胃鏡檢查時間的比較
進行護理后,優質組患者SAS的平均評分明顯低于對照組患者;優質組患者進行無痛胃鏡檢查的平均時間明顯短于對照組患者,二者相比差異具有統計學意義(P<0.05)。詳情見表1:
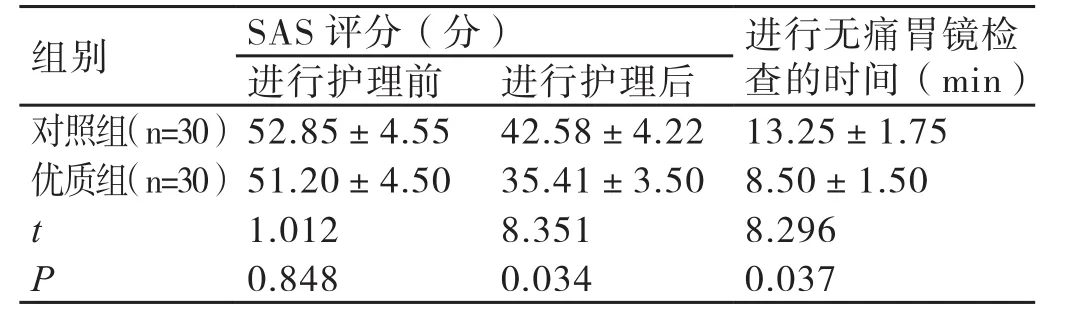
表1 兩組患者在進行護理前后其SAS的評分及進行無痛胃鏡檢查時間的比較(x ±s)
2.2 兩組患者在進行無痛胃鏡檢查期間其血壓、心率的比較
在進行無痛胃鏡檢查期間,與對照組患者相比,優質組患者血壓、心率的變化均不明顯,差異具有統計學意義(P<0.05)。詳情見表2:
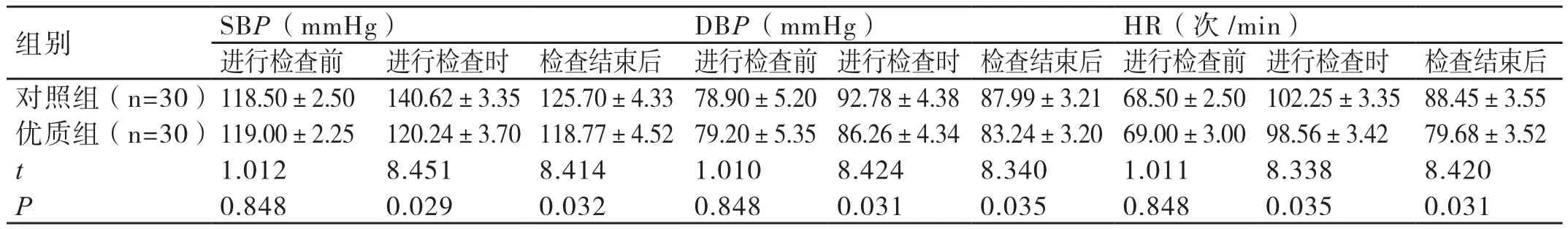
表2 兩組患者在進行無痛胃鏡檢查期間其血壓、心率的比較( x ±s)
3 討論
研究發現,在對胃腸疾病患者進行無痛胃鏡檢查期間,對其進行優質護理的效果不錯,可有效地改善其負面情緒,提高其對進行無痛胃鏡檢查的依從性,進而降低其發生麻醉不良反應的幾率[5]。
本次研究的結果證實,對進行無痛胃鏡檢查的胃腸疾病患者實施優質護理的效果顯著。此護理方法值得在臨床上推廣應用。
[1] 雷萍.探究靜脈麻醉鎮痛法在患者胃鏡檢查中的應用效果觀察及護理[J].世界最新醫學信息文摘,2015,35(71):208-209.
[2] 信延芳,高麗華,閆思玉.體位護理聯合心理干預對無痛胃鏡檢查效果的影響[J].臨床醫藥文獻電子雜志,2015,33(29):6099-6102.
[3] 王慧.全程護理干預對無痛胃鏡檢查患者的效果觀察[J].中國現代醫藥雜志,2015,11(10):58-60.
[4] 周雪明,蔣維連.堅強概念對胃鏡檢查患者焦慮及自尊狀況的影響[J].護士進修雜志,2014,15(14):1309-1311.
[5] 張碧紅,李琴.鹽酸丁卡因噴霧麻醉在胃鏡檢查中的應用及護理[J].中國醫藥指南,2014,33(31):264-265.

