孕足月羊水過少對分娩方式和母兒圍生結局影響
李珍
河南商丘市婦幼保健院婦產科 商丘 476000
?
孕足月羊水過少對分娩方式和母兒圍生結局影響
李珍
河南商丘市婦幼保健院婦產科商丘476000
【摘要】目的探討孕足月羊水過少對分娩方式與母嬰圍生結局的影響。方法選取2010-02—2013-02間收治的150例孕足月羊水過少產婦為觀察組,再選取同期150例孕足月入院終止妊娠者為對照組。將2組產婦分娩方式和母嬰圍生結局的差異進行分析討論。 結果觀察組產婦的引產、手術助產、剖宮產、孕產婦宮縮乏力、產道裂傷、產后出血、羊水糞染、胎兒宮內窘迫、新生兒窒息、低出生體質量兒發生率顯著高于對照組,差異有統計學意義(P<0.05)。 結論孕足月羊水過少可對母兒圍生結局造成不良影響,須及時采取相應措施,必要時及時終止妊娠,減少不良圍生結局的發生率。
【關鍵詞】羊水過少;分娩方式;圍生結局
羊水過少是產科常見的并發癥之一 ,孕婦所處的妊娠時期不同,羊水過少的原因也會不同[1]。早發型羊水過少可導致胎兒畸形、死亡、臟器缺如。晚發型羊水過少常因過期妊娠胎盤功能減退、羊膜病變、胎膜破裂、母體因素(妊娠期高血壓疾病、脫水、貧血、服用藥物)等所致[2]。現對150例孕足月羊水過少產婦的臨床資料進行回顧性分析,以探討孕足月羊水過少對分娩方式與母嬰圍生結局的影響,報道如下。
1資料與方法
1.1一般資料選取我院2010-02—2013-02間婦產科收治的150例孕足月羊水過少產婦作為觀察組。年齡21~36歲,孕周37~40周。選擇同期150例孕足月入院終止妊娠產婦作為對照組。年齡22~35歲,孕周37~40周。 產婦均為單胎妊娠,均排除其他產科并發癥及內外科合并癥。2組產婦的年齡、分娩孕周等一般資料對比,差異無統計學意義(P>0.05),具有可比性。
1.2方法采用菲利普B型超聲檢測2組產婦羊水量,對2組產婦引產、手術助產、剖宮產發生率,宮縮乏力、產道裂傷、產后出血情況、羊水糞染、胎兒宮內窘迫、新生兒窒息以及低出生體質量兒發生率等孕產婦圍生指標及結局予以回顧性對比。
1.3羊水過少診斷標準[3]依據超聲檢查結合羊水量直接測量,其中B超檢查為測量4個象限羊水指數(AFI), AFI≤5 cm。羊水量直接測量為在陰道分娩破膜時用容器放在外陰收集羊水,當羊水量<300 mL或剖宮產時吸引器收集羊水量<300 mL時認為是羊水過少。本組排除妊娠期高血壓疾病、貧血、胎膜早破、服用藥物等母體因素導致的羊水過少者。
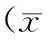
2結果
2.12組孕產婦分娩方式和圍生結局的比較2組分娩方式和圍生結局結果比較,觀察組明顯高于對照組,差異有統計學意義(P<0.05),見表1。
2.22組圍生兒妊娠結局的比較2組圍生兒妊娠結局差異顯著,觀察組明顯高于對照組,差異有統計學意義(P<0.05),見表2。
3討論
在妊娠期間保持合適量的羊水可避免胎兒受到外界壓力刺激,使胎兒處于相對穩定的環境,防止胎兒粘連,可促進胎兒消化道和肺的發育及減少胎動造成的不適感。臨產后前羊水囊可以擴張宮頸內口,使其分娩更加容易。產后羊水破膜可減少產后感染。而羊水減少會降低外界壓力等不良刺激的緩沖作用,胎兒的抗打擊能力以及恢復能力低下,并增加胎兒宮內缺氧率。長期慢性宮內缺氧會導致胎兒出現紅細胞增多、低血糖、低血鈣、高膽紅素血等癥。加大胎兒肌肉骨骼的畸形率。而孕足月羊水過少則在分娩時擴張宮頸作用減弱,且潤滑作用小,加長產程,增加分娩難度,容易造成孕婦產道裂傷、產后出血等,會提高引產率、手術助產率、剖宮產率和提高圍生兒發病率[4]。因此婦產科醫師應重視孕足月羊水過少的圍生期處理。對于羊水過少合并正常胎兒者,可根據胎兒發育大小、骨盆及軟產道情況予以陰道試產,適當放寬剖宮產指征。如陰道分娩過程中出現胎兒異常或胎糞污染應行剖宮產術。如發現胎兒畸形者需早予以引產終止妊娠,避免圍生兒并發癥。對于過期妊娠并發羊水過少者,確診后應及時終止妊娠。
4參考文獻
[1]程玉梅,王欣.羊水過少的診斷及治療進展[J].中國計劃生育學雜志,2010,18(7):444-446.
[2]許玉雯.羊水過少中不同羊水量對分娩結局的影響[J].中國實用醫藥,2013,8(21):65-66.
[3]馬清惠.足月妊娠合并羊水過少臨床分析[J].臨床合理用藥,2015,8(5A):127-128.
[4]杜愛琪.延期妊娠合并羊水過少母嬰結局180例分析[J].中山大學學報(醫學科學版),2009,30(2):125-129.
(收稿2015-12-09)
Full-term pregnancy oligohydramnios mode of delivery and perinatal outcomes on mother and infant
LiZhen.
ShangqiuMaternityandChildCareHospital,Shangqiu,Henan476000,China
【Key words】Oligohydramnios; Delivery methods; Perinatal outcome
【Abstract】ObjectiveTo investigate the full-term pregnancy oligohydramnios impact on the mode of delivery and maternal perinatal outcome. MethodsChoose between our hospital from February 2010 to February 2013 treated 150 cases of Obstetrics and Gynecology term oligohydramnios pregnant patients, as the experimental group, and then select 150 cases in the same period of pregnancy termination of pregnancy term hospitalized patients, Set in the control group. The difference in maternal mode of delivery and perinatal outcome results of the two groups were analyzed and discussed. ResultsThe experimental group were abortion, surgical midwifery, cesarean section, maternal uterine inertia, birth canal laceration, postpartum hemorrhage, amniotic fluid, fetal distress, neonatal asphyxia, low birth weight children were significantly high in the control group, the difference was statistically significant (P<0.05). ConclusionFull-term pregnancy oligohydramnios may adversely affect perinatal outcome, medical termination of pregnancy in patients to promptly take appropriate measures to reduce the adverse perinatal outcome incidence.
【中圖分類號】R714.43
【文獻標識碼】B
【文章編號】1077-8991(2016)02-0009-02

