不同麻醉和鎮(zhèn)痛方法對(duì)老年患者非心臟手術(shù)后期認(rèn)知功能的影響
伍小敏 杜忠舉吳 躍于泳健 蔡 放 (浙江省人民醫(yī)院麻醉科,浙江 杭州 3004)
?
不同麻醉和鎮(zhèn)痛方法對(duì)老年患者非心臟手術(shù)后期認(rèn)知功能的影響
伍小敏杜忠舉1吳躍1于泳健蔡放(浙江省人民醫(yī)院麻醉科,浙江杭州310014)
〔摘要〕目的探討不同麻醉和鎮(zhèn)痛方法對(duì)老年患者非心臟手術(shù)后期認(rèn)知功能的影響。方法60例老年手術(shù)患者隨機(jī)分為對(duì)照組及觀察組,各30例。觀察組患者采用硬膜外麻醉;術(shù)后采用硬膜外自控鎮(zhèn)痛,選用0.125%羅派卡因250 ml,其中含舒芬太尼0.5 mg/L,以4 ml/h速度進(jìn)行背景輸注,自控注射量2 ml/次,鎖定時(shí)間20 min。對(duì)照組采用全麻;術(shù)后進(jìn)行靜脈自控鎮(zhèn)痛(每100 ml含舒芬太尼100 μg背景輸注1 ml/h,自控注射量2 ml/次,時(shí)間鎖定10 min)。比較兩組患者術(shù)前12 h、術(shù)后12、24、36 h的簡(jiǎn)易精神狀態(tài)量表( MMSE)評(píng)分,并統(tǒng)計(jì)兩患者術(shù)后7 d認(rèn)知功能障礙的發(fā)生率,記錄術(shù)后4、8、16、32、48 h的視覺(jué)模擬疼痛評(píng)分( VAS),采用匹茲堡睡眠質(zhì)量指數(shù)( PSQI)對(duì)患者睡眠質(zhì)量指數(shù)進(jìn)行評(píng)價(jià),采用狀態(tài)-特質(zhì)焦慮問(wèn)卷( STAI)對(duì)患者情緒進(jìn)行評(píng)價(jià)。結(jié)果術(shù)前兩組患者M(jìn)MSE評(píng)分無(wú)差異,隨著術(shù)后鎮(zhèn)痛時(shí)間的延長(zhǎng),各組MMSE評(píng)分均有所升高。觀察組在術(shù)后12、24、36 h MMSE評(píng)分均高于對(duì)照組( P<0.05)。且觀察組術(shù)后7 d認(rèn)知障礙的發(fā)生率為20.00%明顯低于對(duì)照組的33.33%( P<0.05)。隨著術(shù)后鎮(zhèn)痛時(shí)間的延長(zhǎng),各組VAS評(píng)分均有所下降。觀察組在術(shù)后4、8、16、32 h VAS評(píng)分均低于對(duì)照組( P<0.05)。術(shù)后48 h時(shí),兩組VAS評(píng)分無(wú)顯著差異( P>0.05)。觀察組患者PSQI評(píng)分以及焦慮評(píng)分顯著低于對(duì)照組( P<0.05)。結(jié)論選用硬膜外麻醉及相應(yīng)的鎮(zhèn)痛方式對(duì)老年非心臟手術(shù)患者的術(shù)后認(rèn)知功能影響較小,并能顯著改善患者術(shù)后睡眠和焦慮評(píng)分。
〔關(guān)鍵詞〕認(rèn)知功能;麻醉方式;鎮(zhèn)痛;疼痛;睡眠;情緒
1杭州市第三人民醫(yī)院
第一作者:伍小敏( 1975-),男,副主任醫(yī)師,主要從事帶狀皰疹后遺神經(jīng)瘤的免疫機(jī)制研究。
術(shù)后認(rèn)知功能障礙( POCD)的發(fā)生常會(huì)影響病人康復(fù),導(dǎo)致肢體功能障礙,從而延長(zhǎng)了住院時(shí)間,若情況嚴(yán)重,患者出院后仍舊不能進(jìn)行日常工作生活,從而嚴(yán)重影響患者生活質(zhì)量〔1,2〕。有研究認(rèn)為,殘余的麻醉藥物尚未代謝,大型手術(shù)可引起機(jī)體的應(yīng)激反應(yīng)導(dǎo)致POCD發(fā)生〔3〕。采用全身-硬膜外復(fù)合麻醉可減少患者麻醉藥的用量,因此患者術(shù)后蘇醒較快,而合理的采用復(fù)合硬膜外的鎮(zhèn)痛方法也可有效地減輕老年患者對(duì)手術(shù)刺激產(chǎn)生的應(yīng)激反應(yīng)〔4,5〕。本研究探討不同麻醉和鎮(zhèn)痛方法對(duì)老年患者非心臟手術(shù)后POCD的影響。
1資料與方法
1. 1一般資料2010年10月至2012年12月收治的老年手術(shù)患者60例。納入標(biāo)準(zhǔn)〔6〕:所有患者均行腰椎手術(shù),ASAⅠ級(jí)或Ⅱ級(jí),無(wú)重要臟器及神經(jīng)系統(tǒng)疾病史,近期內(nèi)未服用對(duì)神經(jīng)肌肉有影響的藥物。排除標(biāo)準(zhǔn):患者既往存在精神或者神經(jīng)系統(tǒng)疾病,嚴(yán)重心、肝、腎等重要器官疾病,長(zhǎng)期依賴鎮(zhèn)痛藥或安定類藥物的病人,對(duì)本組研究所用藥物過(guò)敏者。60例患者隨機(jī)分為對(duì)照組及觀察組各30例。兩組性別、年齡、體重、體質(zhì)指數(shù)( BMI),手術(shù)時(shí)間等一般資料無(wú)差異( P>0.05),見(jiàn)表1。

表1三組患者一般資料比較( x±s,n=30)
1. 2方法兩組患者入室后開(kāi)放靜脈通路,監(jiān)測(cè)血壓( BP)、心率( HR)、血氧飽和度( SpO2),觀察組觀察組患者采用硬膜外麻醉,術(shù)中經(jīng)硬膜外管持續(xù)輸注2%利多卡因5 ml/h維持麻醉;術(shù)中經(jīng)硬膜外管持續(xù)輸注2%利多卡因5 ml/h并復(fù)合低濃度異氟烷、60%氧化亞氮持續(xù)吸入維持麻醉,并間斷靜脈注射羅庫(kù)溴銨15 mg;術(shù)后對(duì)患者進(jìn)行硬膜外自控鎮(zhèn)痛( 0.125%羅派卡因250 ml,其中包含舒芬太尼0.5 mg/L,背景輸注速度選為4 ml/h,自控注射量2 ml/次,時(shí)間鎖定20 min)。對(duì)照組采用芬太尼4 μg/L靶控輸注和丙泊酚1.5 mg/kg、羅庫(kù)溴銨0.6 mg/kg行麻醉誘導(dǎo);術(shù)中給予瑞芬太尼3 μg/L靶控輸注和低濃度七氟醚持續(xù)吸入維持麻醉,間斷靜脈注射羅庫(kù)溴銨15 mg維持肌松;術(shù)畢前30 min靜脈注射舒芬太尼5 μg;術(shù)后進(jìn)行靜脈自控鎮(zhèn)痛(每100 ml含舒芬太尼100 μg,背景輸注1 ml/h,自控注射量2 ml/次,時(shí)間鎖定6 min)。
1. 3觀察指標(biāo)和臨床療效評(píng)價(jià)標(biāo)準(zhǔn)〔6〕采用目前常用簡(jiǎn)易精神狀態(tài)量表( MMSE)對(duì)患者在術(shù)前12 h、術(shù)后12、24、36 h行MMSE量表測(cè)驗(yàn)進(jìn)行神經(jīng)精神功能測(cè)驗(yàn),并統(tǒng)計(jì)兩患者術(shù)后7 d認(rèn)知功能障礙的發(fā)生率分別于術(shù)后4、8、16、32、48 h,采用視覺(jué)模擬疼痛評(píng)分( VAS)標(biāo)準(zhǔn)評(píng)價(jià)兩組患者疼痛程度。于術(shù)后48 h,采用匹茲堡睡眠質(zhì)量指數(shù)( PSQI)對(duì)患者睡眠質(zhì)量指數(shù)進(jìn)行評(píng)價(jià),該評(píng)分表的總分范圍是0~21分;采用狀態(tài)-特質(zhì)焦慮問(wèn)卷( STAI)對(duì)患者情緒進(jìn)行評(píng)價(jià),內(nèi)容包括狀態(tài)焦慮量表( SAI)及特質(zhì)焦慮量表( T-AI),總分范圍為20~80分。密切監(jiān)測(cè)患者生命指征,包括血壓、心率等,觀察患者不良反應(yīng)的發(fā)生率,如有異常及時(shí)處理。
1. 4統(tǒng)計(jì)學(xué)方法采用SPSS17.0軟件進(jìn)行分析,計(jì)量資料采用t檢驗(yàn),計(jì)數(shù)資料采用χ2檢驗(yàn)。
2結(jié)果
2. 1兩組患者不同時(shí)間點(diǎn)MMSE評(píng)分及術(shù)后7 d認(rèn)知障礙發(fā)生率術(shù)前兩組患者M(jìn)MSE評(píng)分無(wú)差異,隨著術(shù)后鎮(zhèn)痛時(shí)間的延長(zhǎng),各組MMSE評(píng)分均有所升高。觀察組在術(shù)后12、24、36 h MMSE評(píng)分均高于對(duì)照組( P<0.05)。且觀察組術(shù)后7 d認(rèn)知障礙的發(fā)生率明顯低于對(duì)照組( P<0.05)。見(jiàn)表2。
表2兩組患者不同時(shí)間點(diǎn)MMSE評(píng)分及術(shù)后7 d認(rèn)知障礙發(fā)生率的比較(±s,n=30)
與對(duì)照組比較: 1) P<0.05,下表同
組別MMSE評(píng)分(分)術(shù)前12 h 術(shù)后12 h 術(shù)后24 h 術(shù)后36 h術(shù)后7 d認(rèn)知障礙發(fā)生率〔n( %)〕對(duì)照組 26.72±5.32 22.36±5.67 24.85±6.78 25.01±7.21 10( 33.33)觀察組 26.81±5.53 23.65±5.581) 25.98±6.351) 27.17±7.131) 6( 20.00)1)
2. 2兩組患者不同時(shí)間點(diǎn)VAS疼痛評(píng)分的比較隨著術(shù)后鎮(zhèn)痛時(shí)間的延長(zhǎng),各組VAS評(píng)分均有所下降。觀察組在術(shù)后4、8、16、32 h VAS評(píng)分均低于對(duì)照組( P<0.05)。術(shù)后48 h時(shí),兩組VAS評(píng)分無(wú)顯著差異( P>0.05)。見(jiàn)表3。
2. 3兩組患者睡眠質(zhì)量指數(shù)和焦慮評(píng)分觀察組患者睡眠質(zhì)量指數(shù)評(píng)分以及焦慮評(píng)分顯著低于對(duì)照組( P<0.05)。見(jiàn)表4。
表3兩組患者不同時(shí)間點(diǎn)VAS疼痛評(píng)分的比較(±s,分,n=30)

表3兩組患者不同時(shí)間點(diǎn)VAS疼痛評(píng)分的比較(±s,分,n=30)
組別 4 h 8 h 16 h 32 h 48 h對(duì)照組 2.72±0.32 2.36±0.67 1.85±0.78 1.01±0.21 0.08±0.03觀察組 1.81±0.531) 1.65±0.581) 0.98±0.351) 0.67±0.131) 0.06±0.02
表4兩組患者睡眠質(zhì)量指數(shù)和焦慮評(píng)分(±s,分,n=30)
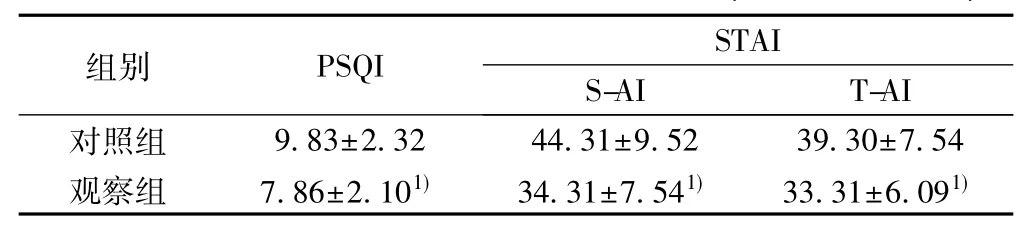
表4兩組患者睡眠質(zhì)量指數(shù)和焦慮評(píng)分(±s,分,n=30)
組別 PSQI STAI S-AI T-AI對(duì)照組 9.83±2.32 44.31±9.52 39.30±7.54觀察組 7.86±2.101) 34.31±7.541) 33.31±6.091)
3討論
老年患者術(shù)后出現(xiàn)認(rèn)知障礙是指麻醉、手術(shù)后出現(xiàn)記憶力、注意集中能力等智力受到損害〔7〕,屬于一種輕度的神經(jīng)認(rèn)知紊亂〔8〕,需通過(guò)神經(jīng)精神測(cè)定來(lái)診斷。本病易高發(fā)于老年人是由于老年人的中樞神經(jīng)系統(tǒng)處于退化的狀態(tài)〔9,10〕,當(dāng)行手術(shù)和麻醉后,這些外界因素誘發(fā)或加重的神經(jīng)功能退行性改變,由此引發(fā)中樞神經(jīng)、內(nèi)分泌和免疫三大系統(tǒng)的紊亂〔11〕。有研究發(fā)現(xiàn),全身麻醉和局部麻醉對(duì)人體生理功能的影響有顯著的差別,尤其對(duì)大腦供血供氧以及對(duì)腦代謝的生理影響是不同的。而術(shù)后鎮(zhèn)痛是另一大致認(rèn)知障礙發(fā)生的重要因素〔12,13〕,目前較多靠阿片類藥物來(lái)減輕疼痛,但使用阿片類藥物后,人體腺苷酸以及乙酰膽堿水平都會(huì)出現(xiàn)不同程度的下降,相對(duì)老年人更甚,由于腺苷酸的減少可導(dǎo)致睡眠質(zhì)量變差,并對(duì)痛覺(jué)敏感,而乙酰膽堿與認(rèn)知功能密切相關(guān),乙酰膽堿的下降直接導(dǎo)致認(rèn)知功能受損〔14〕。
本研究顯示,選用硬膜外麻醉及相應(yīng)的鎮(zhèn)痛方式對(duì)老年非心臟手術(shù)患者的術(shù)后認(rèn)知功能影響較小,并能顯著改善患者術(shù)后睡眠和焦慮評(píng)分,值得臨床推廣。
4參考文獻(xiàn)
1馮昌盛,張玉龍,涂發(fā)平,等.兩種不同麻醉方式對(duì)老年前列腺汽化術(shù)患者術(shù)后認(rèn)知功能的影響〔J〕.重慶醫(yī)學(xué),2012; 41( 32) : 3389-90,3393.
2黃志蓮,李軍,連慶泉,等.老年術(shù)后認(rèn)知障礙研究現(xiàn)狀〔J〕.溫州醫(yī)學(xué)院學(xué)報(bào),2005; 35( 5) : 435-封三.
3楊澤勇,徐瑩華,費(fèi)鳳英,等.老年患者術(shù)后認(rèn)知功能障礙與IL-1β、IL-6和TNF-α的表達(dá)〔J〕.臨床麻醉學(xué)雜志,2010; 26( 9) : 764-6.
4高書(shū)軍.不同麻醉方式對(duì)老年髖關(guān)節(jié)置換術(shù)后患者認(rèn)知功能的影響〔J〕.貴陽(yáng)醫(yī)學(xué)院學(xué)報(bào),2015; 40( 1) : 100-3.
5鮑寧,呂黃偉.不同麻醉方式對(duì)婦科開(kāi)腹手術(shù)術(shù)后早期認(rèn)知功能的影響〔J〕.山西醫(yī)藥雜志,2010; 39( 19) : 920-1.
6文利東,代傳興,林麗,等.不同全麻方式對(duì)腹部手術(shù)患者術(shù)后認(rèn)知功能影響的比較〔J〕.重慶醫(yī)學(xué),2013; 42( 29) : 3508-9,3511.
7宋瑞鳳,程橋,田首元,等.不同全身麻醉方式對(duì)老年消化道腫瘤患者手術(shù)后早期認(rèn)知功能的影響〔J〕.中國(guó)藥物與臨床,2012; 12( 7) : 870-2.
8袁東彬,楊武,賴峰,等.不同麻醉方法對(duì)老年患者非心臟手術(shù)后早期認(rèn)知的影響〔J〕.中國(guó)現(xiàn)代藥物應(yīng)用,2013; 7( 3) : 49-50.
9夏燕飛,黃浩,周嘉莉,等.全身麻醉和硬膜外麻醉對(duì)老年骨科患者術(shù)后短期認(rèn)知功能的影響〔J〕.中華老年醫(yī)學(xué)雜志,2012; 31( 2) : 144-6.
10夏瑾瑋,鐘遠(yuǎn),張中偉,等.老年糖尿病患者的術(shù)后認(rèn)知功能障礙與圍術(shù)期炎性反應(yīng)的臨床研究〔J〕.中華老年心腦血管病雜志,2013; 15( 7) : 687-91.
11趙璞,何龍,李志松,等.帕瑞昔布鈉對(duì)老年膝關(guān)節(jié)置換術(shù)患者術(shù)后早期認(rèn)知功能的影響〔J〕.中國(guó)老年學(xué)雜志,2012; 32( 19) : 4115-7.
12陳輝春,金凱,蒲青凡,等.圍手術(shù)期靜滴血必凈對(duì)老年人腹部手術(shù)術(shù)后早期認(rèn)知功能障礙的影響〔J〕.實(shí)用醫(yī)學(xué)雜志,2012; 28( 9) : 1526-8.
13 Borgeat A,Tewes E,Biaasca N,et al.Patient-controlled interscalene analgesia with ropivacaine after major shoulder surgery: PCIA vs PCA〔J〕.Br J Anaesth,1998; 81( 4) : 603-5.
14李升文.不同麻醉和鎮(zhèn)痛方法對(duì)非心臟手術(shù)后早期認(rèn)知功能的影響〔J〕.中國(guó)衛(wèi)生產(chǎn)業(yè),2013; 4( 12) : 106-7.
〔2014-11-09修回〕
(編輯安冉冉/曹夢(mèng)園)
基金項(xiàng)目:浙江省自然科學(xué)基金項(xiàng)目( LY15H090014)
〔中圖分類號(hào)〕R749
〔文獻(xiàn)標(biāo)識(shí)碼〕A
〔文章編號(hào)〕1005-9202( 2016) 02-0388-03;
doi:10. 3969/j. issn. 1005-9202. 2016. 02. 063
- 中國(guó)老年學(xué)雜志的其它文章
- 經(jīng)支氣管鏡治療老年氣管內(nèi)神經(jīng)鞘瘤3例及文獻(xiàn)復(fù)習(xí)
- Narcotrend腦電監(jiān)測(cè)在胸腔鏡下老年患者瓣膜置換術(shù)快通道麻醉中的應(yīng)用
- 卵巢癌術(shù)后合并乳腺假血管瘤樣間質(zhì)增生1例
- 老年風(fēng)濕性二尖瓣中重度狹窄合并主動(dòng)脈瓣輕中度關(guān)閉不全患者行經(jīng)皮二尖瓣球囊擴(kuò)張術(shù)的療效
- 伏針?lè)筚N治療退行性膝關(guān)節(jié)病的臨床療效
- 電刺激舌下神經(jīng)治療阻塞性呼吸睡眠暫停低通氣綜合征的臨床觀察

