小骨窗開顱術治療老年高血壓腦出血臨床研究
王 寧 黃書嵐(通訊作者)
武漢大學人民醫院神經外科 武漢 441000
小骨窗開顱術治療老年高血壓腦出血臨床研究
王寧黃書嵐(通訊作者)
武漢大學人民醫院神經外科武漢441000
【摘要】目的探討小骨窗開顱術治療老年高血壓腦出血的臨床效果。方法選取我院2012-06—2014-09收治的高血壓腦出血患者64例,隨機分成2組,對照組行常規骨瓣清除術,實驗組實施小骨窗開顱術,對比2組臨床療效、手術時間、住院時間、術中出血量、神經功能缺損評分及并發癥發生情況。結果實驗組總有效率(96.88% vs 75.00%)明顯高于對照組,差異有統計學意義(P<0.05);2組術前神經功能缺損評分(40.50±5.67 vs 40.85±7.00)比較差異無統計學意義(P>0.05),但實驗組術后7、14、28 d神經功能缺損評分(23.46±6.37 vs 27.04±7.70;17.62±6.07 vs 21.46±8.41;12.08±5.31 vs 20.74±6.94)較對照組低(P<0.05);實驗組手術時間(45.11±9.17 vs 115.16±18.75)、住院時間(17.25±4.55 vs 23.44±5.64)、術中出血量(52.42±9.32 vs 185.12±12.45)均低于對照組,差異有統計學意義(P<0.05);實驗組并發癥發生率(18.74% vs 53.13%)顯著低于對照組,差異有統計學意義(P<0.05)。結論小骨窗開顱術治療老年高血壓腦出血臨床療效優于常規骨瓣清除術,安全指數高,應引起足夠重視。
【關鍵詞】常規骨瓣清除術;小骨窗開顱術;老年高血壓腦出血
高血壓腦出血作為臨床上的一種常見病癥,具有較高的患病率、致殘率及致死率,臨床上多以盡快清除血腫、降低顱內壓、調節原發腦損害及腦循環為治療關鍵,而以往外科常規治療及內科保守治療預后較差,隨著微創手術的不斷發展,小骨窗開顱術得到廣泛推廣[1]。本研究主要對2012-06—2014-09我院接受治療的高血壓腦出血患者開展對照研究,現報告如下。
1資料與方法
1.1臨床資料選擇2012-06—2014-09我院接受手術治療的64例高血壓腦出血患者,應用隨機平行對照法,隨機分成2組各32例,對照組女13例,男19例,年齡(64.21±2.74)歲。實驗組女12例,男20例,年齡(63.35±2.69)歲。2組臨床資料對比差異無統計學意義(P>0.05),具有可比性。
1.2納入標準(1)符合《各類腦血管疾病診斷要點》[2]中的高血壓腦出血臨床診斷標準,均發病于7 h內,屬于急診手術者;(2)ASA(美國麻醉協會)分級Ⅰ~Ⅲ級;(3)均經頭顱CT、病理學檢查證實為高血壓腦出血;(4)無肝腎等嚴重臟器疾病;(5)伴單側基底節區出血,患側肌力4級以下,入院時血壓最高215/140 mmHg;(6)臨床資料齊全,均簽署知情同意書。
1.3排除標準(1)嚴重心、肝、呼吸、循環、神經、代謝功能紊亂者;(2)惡性腫瘤及嚴重感染者;(3)血液系統疾病者;(4)混合性卒中、出血性梗死、小腦或顱內動脈瘤、腦干出血、動靜脈畸形、出血破入蛛網膜下腔者。
1.4方法
1.4.1常規骨瓣清除術:患者全身麻醉,基底節出血者選取擴大翼點入路,待肌骨瓣打開后切開硬腦膜,適度分開側裂后誘導島葉暴露,并將其切開至2 cm左右,于視野內顯露血腫;顱壓過高者順著顳中回(或上回)將腦皮質切開至2~3 cm,顯露血腫,于直視下清除血腫后,血腫腔內留置硅膠管(12號)引流。待硬腦膜縫合后放置硬膜外負壓引流管,準確復位肌骨瓣后予以固定,關顱;皮質下出血者依據血腫位置予以開顱清除處理。
1.4.2小骨窗開顱術:根據頭顱CT檢查結果,規避與關鍵功能或血管區相接觸,以離血腫最近處為基點,作一直切口(長約4 cm),確保其與外側裂顳部呈水平狀。對頭皮作切開處理,行顱骨品字形鉆孔(三枚),并對周圍骨質予以咬除,構成骨窗,確保其直徑3 cm左右。然后,借助骨蠟對骨窗緣予以止血,電凝硬腦膜,并置入骨窗緣部位,呈懸吊“+”字,待硬腦膜剪開后以腦皮層為基點,選擇其表面血管相對較少部位,結合頭顱CT片穿刺結果,對出血部位進行詳細觀察。繼后對大腦皮質作電凝并切開處置,待侵入血腫腔后選擇中間為起始點,借助吸引器對血腫部位予以抽吸作業,吸引器壓力適當,預防腦組織損傷。不必強求清除于血腫壁附著的薄層血腫。待止血后采用0.9%氯化鈉溶液沖洗血腫腔確保沖洗徹底。將明膠海綿或止血紗置入血腫腔內壁,作貼敷處置,并于血腫腔行硅膠引流管(12號)置入處理,術后維持24~72 h可拔除。術后維持血壓穩定,規避外界刺激,若發現患者異常躁動,可予以鎮靜劑;必要時強化NICU監護,詳細觀察顱內壓變化狀況,重視并發癥防治,應用維護腦細胞藥物,必要時行氣管切開或留置胃管鼻飼等處理。
1.5觀察指標觀察2組臨床治療效果;以《中國卒中患者神經功能缺損評分標準》[3](CSS)為參照,于術前及術后7、14、28 d行神經功能缺損評分,主要涵蓋5個因子,即凝視、意識、四肢、步行能力及言語,總分0~45分。得分越高,提示神經功能缺損程度越嚴重;觀察2組手術時間、住院時間、術中出血量變化情況;觀察2組并發癥發生情況,主要包括再出血、顱內感染、腦疝及多器官功能障礙等。
1.6療效評估標準采用ADL(日常生活能力)分級法[4],對2組臨床療效進行系統評估,包括5個級別,其中Ⅰ級表示日常生活基本恢復,Ⅱ級表示生活基本可自理,Ⅲ級表示生活部分自理,Ⅳ級提示呈臥床狀(伴有意識),V級表示呈植物狀態生存;(1)痊愈:Ⅰ級;(2)好轉:Ⅱ~Ⅲ級;(3)無效:Ⅳ~V級。總有效率=(痊愈+好轉)/總病例數×100%。
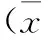
2結果
2.12組臨床療效比較2組臨床療效比較差異有統計學意義(P<0.05)。見表1。
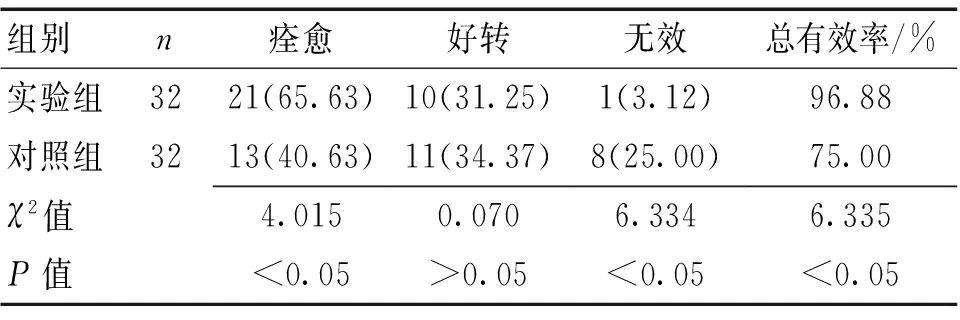
表1 2組臨床療效對比 [n(%)]
2.22組神經功能缺損評分對比術前實驗組神經功能缺損評分與對照組比較差異無統計學意義(P>0.05);術后7、14、28 d對照組神經功能缺損評分較實驗組高,差異有統計學意義(P<0.05)。見表2。
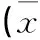
表2 2組神經功能缺損評分對比±s,分)
2.32組手術時間、住院時間及術中出血量對比對照組手術時間及住院時間較實驗組長,術中出血量較實驗組高,差異均有統計學意義(P<0.05)。見表3。
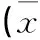
表3 2組手術時間、住院時間及術中出血量比較±s)
2.42組并發癥情況比較2組并發癥發生率比較差異有統計學意義(χ2=4.784,P<0.05)。見表4。

表4 2組并發癥比較 [n(%)]
3討論
高血壓腦出血作為高血壓較為常見的一種并發癥,多由于腦微小動脈破裂前刺激局部腦組織造,引起原發性損傷及腦內血腫,進而刺激周圍腦組織,引發周圍組織缺血、壞死或水腫[5]。相關資料提示,大部分高血壓腦出血多屬于短暫性出血,通常于發病30 min后即可構成血腫,6 h左右后漸停,但與血腫相接近的腦細胞壞死、腦組織水腫無可逆性,與時間呈正相關,于24 h時水腫達高峰值[6]。由此可見,高血壓腦出血通常以出血后6~7 h內為最佳手術時機,一般越早清除血腫,原發性腦損傷恢復逆轉的誘導性則越大,患者預后越佳。本文所有病例手術時機多為6~7 h內,部分于7~24 h內開展,少數>24 h。
目前,手術方式已成為治療高血壓腦出血的關鍵手段,主要以盡早將腦內血腫徹底清除、誘導顱內壓正常、阻滯出血等為根本目的[7]。現階段,臨床上較為普遍的手術方案包括6種:錐顱碎吸術、立體定向血腫穿刺抽吸引流溶栓術、血腫穿刺抽吸引流術、加去骨瓣減壓術、小骨窗開顱血腫清除術、骨瓣開顱血腫清除術。前3種手術方案雖具有創傷小、時間段等特點,但僅對血腫進行抽吸,就活動性出血而言,需行止血處理,術后再出血發生率相對較大,故臨床推廣范圍受限[8]。而大骨瓣開顱術可將血腫徹底清除,但伴創傷大、時間長、并發癥多等缺陷,且腦水腫反應強烈,神經功能恢復速度異常緩慢,具有極高的病死率與致殘率,有關統計發現,該術式病死率高達50%左右,故臨床應用受限[9]。而小骨瓣開顱手術可徹底清除血腫,對患者的創傷小,并于直視下可實現止血目的,已成為治療高血壓腦出血的有效手段[10]。相較于常規骨瓣清除術來講,小骨窗開顱術主要優勢表現在6個方面:(1)短時間內可將血腫徹底清除,規避血腫刺激腦組織,進而降低神經功能繼發性損害發生率;(2)止血效果頗佳,術后二次出血發生率低;(3)手術創傷較小,麻醉于手術時間較短,可有效降低術中出血量,減少術中腦組織損傷,緩解術后腦水腫反應,并發癥發生率低,并能有效留取神經功能;(4)無需顱骨修補,可規避二次手術創傷,減少臨床治療費用;(5)可于直視情況下手術,預防其他血管形成新的出血,降低手術風險性;(6)手術操作簡單,可快速切入病灶,減少顱內壓,誘導腦組織血供快速恢復,預防再次腦梗死,減少致死率及致殘率[11-14]。
本文發現,對照組總有效率較實驗組低(P<0.05),且術后7、14、28 d時神經功能缺損評分顯著低于對照組(P<0.05),充分提示小骨窗開顱術治療高血壓腦出血能快速清除顱內血腫,改善顱腦損傷,緩解手術對機體的損害,進而調節患者神經功能。另外,本研究顯示,實驗組手術時間、住院時間、術中出血量及并發癥發生率均優于對照組(P<0.05),提示小骨窗開顱術治療老年高血壓腦出血具有療效確切、創傷小、時間短等優勢。
雖小骨窗開顱術優勢較多,但亦存在缺陷,如骨窗小、伴不完全手術減壓缺陷,特別是出血中晚期后易形成腦水腫,故要嚴格掌握手術時機及手術適應證[15]。一般情況下,輕中型腦出血者可推行小骨窗開顱術,重型腦出血者多提倡標準化開顱去骨瓣減壓術;Ⅱ~Ⅲ級者、輕度意識障礙者、病情穩定者可采用小骨窗開顱術[16]。另外,高血壓腦出血手術治療的最高境界主要是指盡可能地清除血腫、減少顱內壓、降低手術損傷,一旦過度重視血腫清除的徹底性,必然加重腦血管、腦組織損傷,而血腫清除一旦過少,則無法有效減少顱內壓,亦無法提高手術效果,故須在兩者間尋求一個平衡點[17]。
另外,需要注意的是,在血腫腔內操作時須維持動作輕柔,降低腦組織損傷發生率[18]。術后需嚴格控制血壓,穩定血壓150~160/90~95 mmHg[19]。必要時予以脫水劑處理,預防腦水腫,術后引流管須維持暢通,重視營養支持治療,積極防治并發癥[20]。此外,由于高血壓腦出血患者術后需長期臥床,具有較高的肺部感染率,故拔管前應重視常規腦脊液檢查,詳細觀察腦脊液中細胞數及生化指標變化情況,一旦提示腦室內感染,即刻予以抗生素灌洗引流治療,積極改善患者預后。
綜上所述,小骨窗開顱術對改善高血壓腦出血患者預后具有重要的應用價值,并發癥少,能有效促進神經功能恢復,改善患者預后,值得臨床進一步推廣應用。
4參考文獻
[1]麥曉,歐海榮,覃木秀,等.不同手術方法治療高血壓腦出血的臨床觀察[J].河北醫學,2010,16(3):317-319.
[2]中華神經科學會,中華神經外科學會.各類腦血管疾病診斷要點[J].中華神經科雜志,1996,29(6):379-380.
[3]高樹旺,劉泳.顯微鏡下小骨窗開顱術加尿激酶灌注治療高血壓腦出血臨床觀察[J].陜西醫學雜志,2013,22(11):1 497-1 498.
[4]姜濤.小骨窗微創腦出血清除術在高血壓腦出血治療中的臨床應用[J].中國民康醫學,2014,26(1):54-55.
[5]吳繼宏.小骨窗腦血腫清除術治療高血壓腦出血患者的效果[J].中國醫藥指南,2014,12(26):131.
[6]朱林,吳玉勤,周可為,等.小骨窗顱內血腫清除術與常規開顱術治療高血壓腦出血的臨床效果[J].吉林醫學,2014,35(10):2 134-2 135.
[7]馮衛東,梁景利,呂云峰,等.高血壓腦出血術式及手術時機的選擇[J].中國醫藥導報,2012,9(28):54-55.
[8]夏海全,姜昊榮,顧天一,等.小骨窗開顱術與顱骨鉆孔引流術治療高血壓腦出血的對比研究[J].中國醫師進修雜志,2011,34(35):8-10.
[9]華棟,白向飛.顯微鏡下小骨窗開顱術與尿激酶灌注治療高血壓腦出血的效果觀察[J].中國實用神經疾病雜志,2014,23(11):115-116.
[10]陳卉.小骨窗開顱術治療中等量基底節區高血壓腦出血的臨床療效[J].四川醫學,2012,33(11):1 950-1 952.
[11]侯劍,李明國,張艷,等.早期小骨窗腦血腫清除術治療高血壓腦出血55例[J].中國廠礦醫學,2009,22(4):437-437.
[12]馮艷琴,黃敏,葉寶霞,等.小骨窗開顱術治療高血壓腦血腫的療效觀察和護理[J].鄖陽醫學院學報,2009,28(1):95-96.
[13]張新.小骨窗開顱手術治療高齡高血壓腦出血患者的56例療效觀察[J].中國醫學創新,2013,24(25):41-42.
[14]盧飆,周剛.軟通道微創與小骨窗開顱治療高血壓腦出血術后再出血臨床探討[J].中國基層醫藥,2013,20(16):2 494-2 495.
[15]葛永興,周繼業,王壽海,等.小骨窗開顱手術治療高血壓腦出血效果分析[J].河北醫藥,2011,33(24):3 737-3 739.
[16]魏常洪.小骨窗側裂入路治療高血壓腦出血36例分析[J].湖南中醫藥大學學報,2012,32(6):35-36.
[17]黃遠航,唐建建,樊庚,等.小骨窗開顱治療高血壓基底節區出血的臨床研究[J].四川醫學,2010,31(10):1 522-1 524.
[18]符貴雅,閆晨光,宋全生,等.定向軟通道穿刺術與小骨窗開顱術治療高血壓腦出血臨床對照分析[J].中西醫結合心腦血管病雜志,2011,09(1):124-125.
[19]郝統一,李彥.小骨窗微創開顱術治療高血壓腦出血35例臨床觀察[J].中國醫學創新,2013,12(15):116.
[20]陳勇,程旭峰.小骨窗顱內血腫清除術治療高血壓腦出血的臨床療效與安全性評價[J].中國現代醫生,2014,52(13):147-150.
(收稿 2015-01-23)
Clinical study of small bone window craniotomy in the treatment of aged hypertensive intracerebral hemorrhage
WangNing,HuangShulan
DepartmentofNeurosurgery,RenminHospitalofWuhanUniversity,Wuhan430060,China
【Abstract】Objective To investigate the clinical effect of small bone window craniotomy in treating aged hypertensive intracerebral hemorrhage.Methods 64 patients with hypertensive intracerebral hemorrhage in our hospital from June 2012 to September 2014 were selected. They were divided into two groups, control group was given removal of conventional bone flap and observation group was given small bone window craniotomy. The clinical effect, operation time, hospital stay, intraoperatve blood soss, NIHSS and complication occurrence situation of the two groups were compared. Results The total efficiency of observation group was obviously higher than that of control group (96.88% vs 75.00%), the difference was statistically significant (P<0.05). The NIHSS score of the two groups before treatment (40.50±5.67 vs 40.85±7.00) had no significant difference (P>0.05). After treatment of 7th, 14th and 28th day, NIHSS of observation group was lower than that of control group (23.46±6.37 vs 27.04±7.70; 17.62±6.07 vs 21.46±8.41; 12.08±5.31 vs 20.74±6.94) (P<0.05). Operation time ((45.11±9.17) minutes vs (115.16±18.75) minutes), hospital stay ((17.25±4.55) days vs (23.44±5.64) days), and intraoperative amount of bleeding of observation group were obviously lower than those of control group ((52.42±9.32) mL vs (185.12±12.45) mL), the differences were statistically significant (P<0.05). Complication occurrence rate of observation group was obviously lower than that of control group (18.74% vs 53.13%), the difference was statistically significant (P<0.05). Conclusion The application of small bone window craniotomy in treating aged hypertensive intracerebral hemorrhage has better clinical effect than removal of conventional bone flap. Safety index is higher and it is worthy of clinical application.
【Key words】Removal of conventional bone flap; Small bone window craniotomy; Aged hypertensive intracerebral hemorrhage
【中圖分類號】R743.34
【文獻標識碼】A
【文章編號】1673-5110(2016)11-0027-03

