二甲雙胍治療妊娠期糖尿病用藥效果及安全性初步評定
邱瑞雪 張麗華

[摘要] 目的 關于二甲雙胍對于治療妊娠期糖尿病用藥效果及安全性的初步評定。 方法 該次研究選取該院2012年4月—2015年4月期間收治的100例妊娠期糖尿病患者作為研究對象。對照組患者采用諾和靈30R治療;觀察組患者采用二甲雙胍治療。觀察指標為觀患者治療前后糖化血紅蛋白、空腹血糖指數、餐后2小時血糖指數及并發癥的情況。 結果 觀察組患者糖化血紅蛋白、空腹血糖指數、餐后2小時血糖指數在治療前后變化非常明顯。相比之對照組,觀察組治療效果顯著,且剖宮產、巨大兒、尿路感染、胎膜早破、妊高癥等并發癥發生率相對低于對照組。 結論 二甲雙胍對于治療妊娠期糖尿病效果顯著,并發癥少,值得在臨床上進一步推廣。[關鍵詞] 二甲雙胍;妊娠期;糖尿病;療效分析[中圖分類號] R714
[文獻標識碼] A
[文章編號] 1672-4062(2016)03(a)-0028-03Metformin Treatment of Gestational Diabetes Drug Efficacy, and Safety Preliminary EvaluationQIU Rui-xue1,ZHANG Li-hia21.Xingtai charity hospital, Xingtai,Hebei Province, 054001 China;2.Xingtai qiaodong yu rang bridge community health service centers,Xingtai,Hebei Province, 054001 China[Abstract] Objective Of metformin for the treatment of gestational diabetes drug efficacy, and safety of a preliminary evaluation. Methods This study selected from April 2012 to April 2015 admitted during the period of 100 cases of gestational diabetes patients as the research object. The control group were treated by gnosis and 30 r treatment; The observation group were treated by metformin treatment. Results Observation group of patients with glycosylated hemoglobin, fasting blood glucose, blood sugar 2 hours after meal index changes before and after therapy is very obvious. Compared with the control group, the observation group therapy effect is remarkable, and cesarean section, macrosomia, urinary tract infection, incidence of complications such as premature rupture of membranes, pih is relatively lower than the control group. Conclusion Metformin for the treatment of gestational diabetes, fewer complications, worthy of further promotion in clinic.[Key words] Metformin; Pregnancy; Diabetes; The curative effect妊娠期糖尿病 (gestational diabetes mellitus,GDM)是指妊娠前糖代謝正常或有潛在糖耐量減退、妊娠期才出現或確診的糖尿病[1]。研究表明,妊娠期糖尿病患者發生妊娠期高血壓綜合征、自然流產及早產的可能性增加。而血糖控制不良患者的酮癥酸中毒的發生率也相對較高,將會進一步增加新生兒并發癥的發生率,因而對妊娠期糖尿病患者應及早治療[2]。該研究選取該院2012年4月—2015年4月期間收治的100例妊娠期糖尿病患者作為研究對象,現報道如下。1 資料與方法1.1 一般資料該研究選取該院2012年4月—2015年4月期間收治的100例妊娠期糖尿病患者作為研究對象。隨機分成對照組和觀察組,每組有50例患者。所有患者均符合診斷標準,剔除所有對實驗有影響的孕婦患者。對照組:妊娠期糖尿病患者年齡21~38歲,者平均年齡(28.5±6.4)歲。孕周17.0~33.0周,平均(20.7±5.9)周。觀察組:妊娠期糖尿病患者年齡22~39歲,平均年齡(28.8±6.7)歲。孕周18.0~33.0周,平均(20.8±6.1)周。兩組患者均符合國際妊娠與糖尿病研究協會2010年制定的妊娠期糖尿病診斷標準。且均排除影響實驗結果的疾病,如:嚴重感染和外傷、心力衰竭、肝腎功能不全、貧血、酮癥酸中毒以及對該次實驗藥物嚴重過敏者。診斷標準:孕周16~43周患者口服50 g葡萄糖1 h后測患者血糖,>7.8 mmol/L為糖篩差異常,再進一步測空腹血糖,正常患者進一步做葡萄糖耐量試驗。根據國際妊娠與糖尿病研究協會2010年制定的妊娠期糖尿病診斷標準,口服75 g葡萄糖后葡萄糖耐量試驗診斷界值:空腹、1 h、2 h血糖值分別為5.1、10.0、8.5 mmol/L(92、180、153 mg/dl)。對照組和觀察組妊娠期糖尿病患者在年齡,性別比例,病程等資料比較無明顯差異(P>0.05)。1.2 方法1.2.1 對照組方式 對照組妊娠期糖尿病患者采用諾和靈30R治療,具體用法用量如下:起始劑量0.2~0.3 U/(kg·d),早餐前注射全天劑量的2/3,晚餐前注射剩余劑量。注射時間約為餐前0.5 h,方式皮下注射[3]。1.2.2 觀察組方式 觀察組妊娠期糖尿病患者口服二甲雙胍治療,具體用法用量如下:3次/d,0.5 g/次。兩組患者均要接受12周的治療,治療完成后測定兩組患者餐后兩小時及空腹血糖指數,并監測兩組肝腎功能,觀察妊娠結局。1.3 觀察指標觀察患者治療前后糖化血紅蛋白、空腹血糖指數、餐后2小時血糖指數及并發癥情況。1.4 統計方法采用SPSS 18.0軟件對各項觀察指標情況進行統計處理。計數資料用率(%)表示,采用χ2檢驗,計量資料用(x±s)表示,采用t檢驗,以P<0.05為差異具有統計學意義。2 結果兩組妊娠期糖尿病患者之間,對比其治療后的糖化血紅蛋白、空腹血糖指數、餐后2小時血糖指數并發癥差異具有統計學意義(P<0.05)。見表1、表2。表2
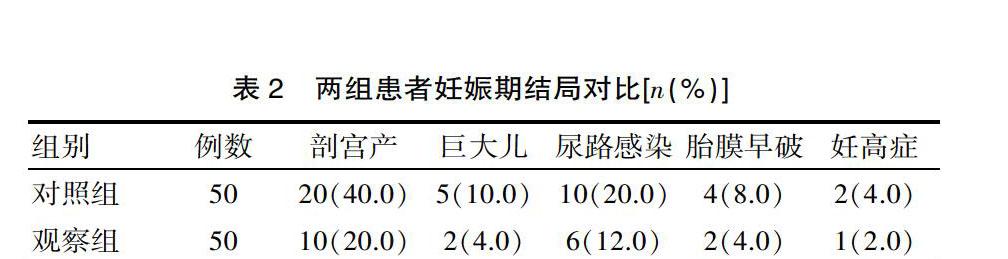
兩組患者妊娠期結局對比[n(%)]
注:對照組無并發癥者9例;觀察組無并發癥者29例。3 討論妊娠期糖尿病有兩種情況,一種為妊娠期前糖代謝正常或有潛在糖耐量減退、妊娠期才出現或確診的糖尿病[4];另一種為妊娠前已確診患糖尿病。孕婦懷孕期間由于孕婦體內的雌性激素、孕酮等各類激素含量增加,使得機體的胰島素抵抗加重[5-6],而孕婦的胎盤催乳素也可能引起胰島素敏感性降低,且胎盤內胰島素降解酶加速胰島素降解,因此孕婦易發生妊娠期糖尿病,尤其是在妊娠晚期。而孕婦體內理想的血糖水平是保證母嬰安全及減少母嬰并發癥的關鍵。諾和靈30R主要成分是一種低精蛋白鋅胰島素,它主要用于治療糖尿病[7]。它在治療糖尿病上有著非常重要的作用,然而它也會造成患者體內血糖水平波動。胰島素降血糖的途徑主要是胰島素與肌肉和脂肪細胞上的胰島素受體結合后,能促進葡萄糖的吸收,抑制肝臟葡萄糖的釋放,從而達到降血糖的效果。而諾和靈30R是一種雙效胰島素抑制劑,可以抑制胰島素的含量,從而降低血糖[8]。但是服用該藥有可能會出現低血糖反應、高血糖反應、視覺異常、全身不適等癥狀。二甲雙胍是臨床上較為常見的一種降糖類藥物,由于二甲雙胍中鹽酸二甲雙胍的比重很大[9],能夠使胰島素和受體的結合得到有效增強,進一步使胰島素的敏感性得到有效提升。在胰島素抵抗減弱的情況下,使胰β細胞對胰島素的分泌產生刺激作用,進而起到降低空腹血糖及餐后 2 小時血糖的作用,最終使患者的胰島素抵抗能力得到有效強化。從實驗數據上來分析,觀察組患者在采用二甲雙胍治療后,其剖宮產、巨大兒、尿路感染、胎膜早破、妊高癥等并發癥明顯低于對照組。其治療前后的糖化血紅蛋白、空腹血糖指數、餐后2小時血糖指數的差異較大,說明二甲雙胍對于妊娠期糖尿病的治療效果越好。二甲雙胍能有效的控制孕婦體內血糖,避免了孕婦巨大兒的形成,減少其尿路感染、胎膜早破、妊高癥等并發癥的發生。該次研究結果表明,觀察組妊娠期糖尿病患者無論從糖化血紅蛋白、空腹血糖指數、餐后2小時血糖指數、并發癥等各項指標均優于對照組(P<0.05)。綜上所述,二甲雙胍對于治療妊娠期糖尿病效果顯著,并發癥少,值得在臨床上進一步推廣。[參考文獻][1] 王春鳳.妊娠期糖尿病患者治療新進展[J].國際婦產科學雜志,2012,39(6):589-592,619. [2] 孟彬彬,陳哲紅.二甲雙胍治療43例妊娠糖尿病的療效分析[J].中國初級衛生保健,2013,27(5):57-58.[3] 周莉,吳連方,范玲,等.妊娠期糖尿病孕婦產后糖代謝異常的影響因素[J].首都醫科大學學報,2012,33(2):263-267.[4] 謝明聰.生物合成人胰島素注射液聯合營養干預應用于妊娠期糖尿病患者對于妊娠結局的影響探析[J].中國醫師進修雜志,2014,37(15):54-56.[5] Vanky,E.,DeZegher,F.,Díaz,M,et al.On the potential of metformin to prevent preterm delivery in women with polycystic ovary syndrome - An epi-analysis[J].Acta Obstetricia et Gynecologica Scandinavica: Official Publication of the Nordisk Forening for Obstetrik och Gynekologi,2012,91(12):1460-1464. [6] Gandhi,P.,Bustani,R.,Madhuvrata,P,et al.Introduction of metformin for gestational diabetes mellitus in clinical practice: Has it had an impact [J].European Journal of Obstetrics, Gynecology and Reproductive Biology: An International Journal,2012,160(2):147-150.[7] 孫平平,李華萍,趙芳,等.妊娠期糖代謝異常導致巨大兒發生的危險因素分析[J].實用婦產科雜志,2012,28(1):64-67.[8] 戴夢昭.維格列汀聯用二甲雙胍治療2型糖尿病療效和安全性的 Meta 分析[J].中國全科醫學,2013,6(29): 2714-2717.[9] 何莉穎,方明.沙格列汀聯合二甲雙胍治療2型糖尿病的療效及安全性評價[J].現代實用醫學,2014,3(8):299-300.
(收稿日期:2015-12-03)

