肝腎綜合征患者血同型半胱氨酸和PCT水平探討
楊禎玲,晏潔影,何均輝,鐘遠慎
(深圳市寶安區松崗人民醫院 內二科,廣東 深圳 518105)
?
·臨床醫學·
肝腎綜合征患者血同型半胱氨酸和PCT水平探討
楊禎玲,晏潔影,何均輝,鐘遠慎
(深圳市寶安區松崗人民醫院內二科,廣東深圳518105)
【摘要】目的:探討肝腎綜合征(HRS)患者血同型半胱氨酸(Hcy)和降鈣素原(PCT)水平對其預后的影響。方法:回顧性分析2013年1月~2015年9月肝硬化患者173例臨床資料,非HRS患者86例(對照組),HRS患者87例(觀察組);HRS患者中生存患者42例(生存組),死亡患者45例(死亡組)。檢測并統計分析各組患者血清Hcy和PCT水平,并分析與患者預后的相關性。結果:觀察組患者血清Hcy和PCT分別為(37.60±3.13)μmol/L和(18.42±2.33)μg/L,均高于對照組(19.84±2.81)μmol/L和(6.76±2.03)μg/L,差異有統計學意義(P<0.05);死亡組患者血清Hcy和PCT分別為(45.52±3.48)μmol/L和(20.87±2.56)μg/L,均高于生存組(30.70±3.19)μmol/L和(12.49±2.24)μg/L,差異有統計學意義(P<0.05)。HRS存活患者治療后血清Hcy和PCT分別為(22.64±3.28)μmol/L和(9.14±2.13)μg/L,均低于治療前,差異有統計學意義(P<0.05)。腎功能不全代償期、腎功能不全失代償期、腎功能衰竭期及尿毒癥晚期血清Hcy和PCT逐漸增高,差異有統計學意義(P<0.05)。結論:血清Hcy和PCT水平與肝硬化患者是否合并HRS、以及HRS的嚴重程度均有一定的關系,且能夠影響HRS預后。
【關鍵詞】肝硬化;肝腎綜合征;同型半胱氨酸;降鈣素原
【DOI】10.3969/j.issn.1002-0217.2016.04.022
肝腎綜合征(hepatorenal syndrome,HRS)是晚期肝硬化患者發生的一種進行性、功能性腎損傷,患者無腎臟原發病變,主要表現為腎功能不全、代謝廢物潴留、 酸堿平衡紊亂等。在臨床診治過程中,尋找HRS發生的早期預警、預后評估指標,對于患者的及時診治具有重要的臨床意義[1]。同型半胱氨酸(homocysteine,Hcy)是一種含硫氨基酸,與心腦血管疾病的發生發展有密切的聯系,有研究[2-3]認為血清高Hcy也是重要的腎臟病相關危險因素之一。降鈣素原(procalcitonin,PCT)與機體炎癥反應的嚴重程度具有一定的相關性。目前通過檢測血液中Hcy和PCT水平變化以預測、評估HRS損傷狀況研究較少,本研究回顧性分析肝腎綜合征患者血Hcy和PCT水平,并分析對患者預后的影響,為臨床治療提供依據。
1資料與方法
1.1一般資料選擇本院2013年1月~2015年9月肝硬化患者173例,納入病例均符合肝硬化診斷標準,男性91例,女性82例,年齡43~76歲,平均(59.71±8.65)歲,其中86例非HRS患者為對照組,男性45例,女性41例,平均年齡(59.62±8.51)歲;HRS患者87例(觀察組),均符合《國際腹水研究小組肝腎綜合征診斷標準》,男性46例,女性41例,平均年齡(59.80±8.72)歲;腎功能不全代償期20例、腎功能不全失代償期21例、腎功能衰竭期24例、尿毒癥晚期22例。HRS患者中生存患者42例(生存組),死亡患者45例(死亡組),各組患者性別、年齡比較,差異無統計學意義(P>0.05)。排除病例:原發性腎臟疾病、上消化道大出血及合并有全身感染的患者。
1.2治療和檢測指標所有患者均給予保肝,及時糾正水和電解質,利尿劑及擴容等綜合治療;合并感染者給予抗生素治療。
患者均抽取空腹靜脈血5 mL,檢測血清Hcy、PCT濃度。Hcy檢測應用酶法技術(日立 7600 生化分析儀)進行檢測,PCT應用電化學發光法(羅氏公司的e601化學發光儀)進行檢測[4]。
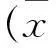
2結果
2.1兩組患者血清Hcy和PCT比較本次研究結果顯示,觀察組患者血清Hcy、PCT分別為(37.60±3.13)μmol/L和(18.42±2.33)μg/L,均高于對照組,差異有統計學意義(P<0.05),見表1。
2.2HRS患者血清Hcy和PCT比較本次研究結果顯示,HRS患者死亡組血清Hcy、PCT分別為(45.52±3.48)μmol/L和(20.87±2.56)μg/L,均高于生存組,差異有統計學意義(P<0.05),見表2。
表1兩組患者血清Hcy和PCT水平比較

組別例數Hcy/(μmol/L)PCT/(μg/L)對照組8619.84±2.816.76±2.03觀察組8737.60±3.13▲18.42±2.33▲t39.25635.077P<0.05<0.05
▲與生存組比較,P<0.05。
表2HRS患者血清Hcy和PCT水平比較

組別例數Hcy/(μmol/L)PCT/(μg/L)生存組4230.70±3.1912.49±2.24死亡組4545.52±3.48▲20.87±2.56▲t20.66116.200P<0.05<0.05
▲與生存組比較,P<0.05。
2.3HRS存活患者治療前后血清Hcy和PCT比較本次研究結果顯示,HRS存活患者治療后血清Hcy和PCT分別為(22.64±3.28)μmol/L和(9.14±2.13)μg/L,均低于治療前,差異有統計學意義(P<0.05),見表3。
表3HRS存活患者治療前后血清Hcy和PCT比較

組別例數Hcy/(μmol/L)PCT/(μg/L)治療前4230.70±3.1912.49±2.24治療后4222.64±3.28▲9.14±2.13▲t11.6067.150P<0.05<0.05
▲與治療前比較,P<0.05。
2.4不同程度HRS患者血清Hcy和PCT比較本次研究結果顯示,腎功能不全代償期、腎功能不全失代償期、腎功能衰竭期后及尿毒癥晚期血清Hcy和PCT逐漸增高,差異有統計學意義(P<0.05),見表4。
表4HRS患者各組血清Hcy和PCT比較
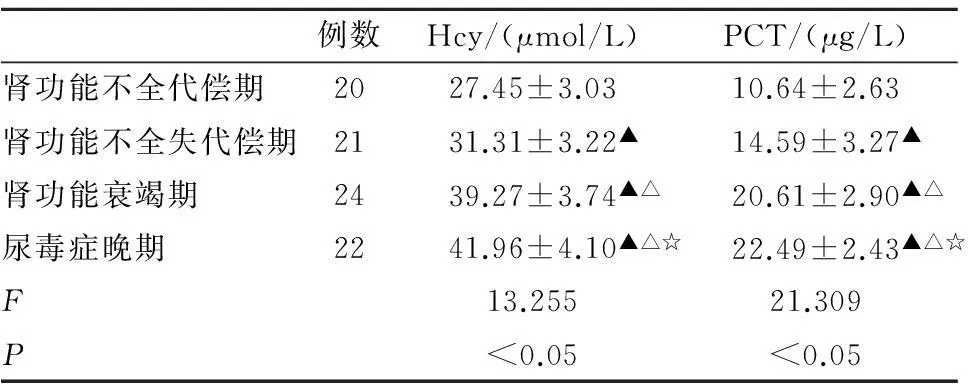
例數Hcy/(μmol/L)PCT/(μg/L)腎功能不全代償期2027.45±3.0310.64±2.63腎功能不全失代償期2131.31±3.22▲14.59±3.27▲腎功能衰竭期2439.27±3.74▲△20.61±2.90▲△尿毒癥晚期2241.96±4.10▲△☆22.49±2.43▲△☆F13.25521.309P<0.05<0.05
▲與腎功能不全代償期比較,△腎功能不全失代償期,☆腎功能衰竭期,P均<0.05。
2.5血清Hcy和PCT水平與肝硬化HRS患者預后Logistic分析結果以肝硬化HRS患者Hcy和PCT平均水平為分界點,賦值Hcy≥37.60 μmol/L為1,Hcy<37.60 μmol/L為0,PCT≥18.42 μg/L為1,PCT<18.42 μg/L為0,進行非條件Logistic回歸分析,結果顯示,Hcy≥37.60 μmol/L和PCT≥18.42 μg/L均為肝硬化HRS患者死亡的危險因素(P<0.05)。見表5。
表5血清Hcy和PCT水平與肝硬化HRS患者預后Logistic分析結果

變量BS.E.WaldPExp(B)OR(95%CI)LowerUpperHcy≥37.60μmol/L1.1740.4835.9130.0153.2361.2568.339PCT≥18.42μg/L1.6580.50210.9040.0015.2501.96214.047
3討論
HRS是重癥肝病終末期常見的一種并發癥,常發生于晚期肝硬化、門靜脈高壓、肝衰竭等患者,是導致重癥肝病患者死亡的常見原因。其主要病理學改變是腎臟血管強烈收縮導致的腎小球濾過率下降,而內臟其他小血管明顯擴張,全身血管阻力和動脈壓下降[5]。
楊志娜等[6]研究認為腎臟疾病患者病情慢性化加重其血Hcy值顯著升高,Hcy可增加自由基活性,促進內皮細胞損傷,影響腎臟腎小球基底膜細胞功能,改變腎小球過濾膜電荷選擇性、孔徑大小,增高腎小球內壓,導致腎臟疾病的發生。PCT是一種細菌嚴重感染的標志物,PCT 是一種降鈣素前肽物質,分子量大約為13 kU,含116個氨基酸,對疾病的診治和預后評估具有重要意義[7]。本次研究結果顯示,觀察組患者血清Hcy和PCT均高于對照組,死亡組患者血清Hcy和PCT均高于生存組,且隨患者嚴重程度的加重而上升,差異均有統計學意義(P<0.05)。提示HRS患者血清Hcy和PCT水平顯著上升,且血清Hcy和PCT水平能夠反映患者的腎臟病變程度及預后。Hcy又稱高半胱氨酸,在血液中易氧化產生大量自由基,破壞細胞膜的完整性而導致內皮細胞損傷和功能減退,還能夠抑制肝素的合成和血栓調節素的表達,促進血小板聚集、 引起微血管硬化和微血栓形成,促進腎臟功能的減退,并加重其進展[8]。一定程度上,Hcy水平可作為腎臟病變程度的一種參考指標。生理條件下血清PCT水平較低,在病理狀態下,機體受細菌、病毒等微生物及炎性反應因子的刺激,PCT 除了由甲狀腺C細胞產生、分泌,還可由其他器官組織的巨噬細胞、單核細胞等產生,血清PCT濃度顯著增高。因此,PCT在HRS的早期診斷、病情評估、判斷預后等方面均有重要價值。有研究認為[9],HRS的發生,PCT作為一種炎性因子,可能參與炎癥的病理生理過程,在治療過程中將炎癥因子作為肝硬化合并HRS的新靶點越來越受到臨床關注。本次研究結果顯示,HRS存活患者治療后血清Hcy和PCT均低于治療前,說明治療后患者顯著好轉,血清Hcy和PCT降低,對于患者的治療預后具有一定的評估價值。對于肝硬化合并HRS患者在使用常規檢驗制度的同時,聯合應用Hcy和PCT指標以提高患者診治評估的準確性[10]。
綜上所述,HRS患者血清Hcy和PCT水平顯著上升,且隨患者嚴重程度的加重而上升,與死亡及預后等相關。
【參考文獻】
[1]高海麗,王新偉,梁海軍,等.CRRT聯合PE治療晚期重癥肝炎合并肝腎綜合征的療效觀察[J].中華醫院感染學雜志,2014,24(5):1191-1193.
[2]MARZANO A,DEBERNARDI VENON W,etal.Hepatorenalsyndrome after treatment of visceral leishmaniasis requiring terlipressin therapy[J].Minerva gastroenterologicae dietologica,2015,61(3):171-172.
[3]蔡均均,韓濤.肝硬化患者急性腎損傷的診斷與治療[J].臨床肝膽病雜志,2014,30(12):1352-1356.
[4]王靜艷,竇曉光.肝腎綜合征發生的危險因素及防治[J].中國實用內科雜志,2013,33(9):687-689.
[5]張啟迪.肝腎綜合征診治研究進展[J].胃腸病學,2013,18(12):756-759.
[6]楊志娜,田衛東,胡金川,等.高同型半胱氨酸血癥與腎臟疾病的相關研究[J].國際檢驗醫學雜志,2013,34(5):630-632.
[7]POLYZOS SA,KOUNTOURAS J,ANASTASILAKIS AD,etal.Association between circulating irisin and homocysteine in patients with nonalcoholic fatty liver disease[J].Endocrine,2015,49(2):560-562.
[8]李謹革.肝衰竭并發肝腎綜合征臨床診治進展[J].實用肝臟病雜志,2014,17(2):198-201.
[9]傅叁君,高國生,胡愛榮,等.血清降鈣素原和常用炎癥指標聯合CTP評分對慢加急性肝衰竭短期預后的預測價值[J].中國實用內科雜志,2015,35(6):519-522.
[10] NAKAMURA Y,MURAI A,MIZUNUMA M,etal.Potential use of procalcitonin as biomarker for bacterial sepsis in patients with or without acute kidney injury[J].Journal of infection and chemotherapy,2015,21(4):257-263.
文章編號:1002-0217(2016)04-0378-03
基金項目:深圳市寶安區科技創新計劃項目(2015242)
收稿日期:2015-09-24
作者簡介:楊禎玲(1982-),女,主治醫師,(電話)13723797602,(電子信箱) bh_809@sina.com.
【文獻標識碼】【中圖號】R 575.2;R 692A
Blood homocysteine and procalcitonin level in predicting the outcomes of patients hepatorenal syndrome
YANG Zhenling,YAN Jieying,HE Junhui,ZHONG Yuanshen
No.2 Department of Internal Medicine,Songgang People′s Hospital of Baoan District,Shenzhen 518105,China
【Abstract】Objective: To investigate the levels of serum homocysteine(Hcy) and calcitonin (PCT) in predicting the prognosis in patients with hepatorenal syndrome(HRS).Methods:173 cirrhotic patients were included in our hospital between January 2013 and September in 2015,and were divided into cases with HRS(observational group,n=87) and without HRS(control group,n=86).Then cases with HRS were subgrouped into survival group(n=42) and death group(n=45) for examination of the levels of serum Hcy and PCT in each group and analysis of the factors affecting the prognosis.Results:Patients in the observational group had higher levels of blood Hcy and PCT than the controls[(37.60±3.13)μmol/L and (18.42±2.33)μg/L vs.(19.84±2.81)μmol/L and (6.76±2.03)μg/L,respectively],the difference was statistically significant (P<0.05).Serum Hcy and PCT levels were higher in death group than those of survivals[(45.52±3.48)μmol/L and(20.87±2.56)μg/L vs.(30.70±3.19)μmol/L and(12.49±2.24)μg/L,respectively],and the difference was also significant(P<0.05).The levels of serum Hcy and PCT were lower[(22.64±3.28)μmol/L and (9.14±2.13)μg/L] for survivals after medication compared to pre-medication(P<0.05).In renal reserve compensatory period,renal function insufficiency period,renal failure period and uremia period,elevated Hcy and PCT levels were observed in all patients and the difference was statistically significant (P<0.05).Conclusion:Blood levels of Hcy and PCT are associated with cirrhotic patients with concomitant HRS and its severity as well as prognosis.
【Key words】liver cirrhosis;hepatorenal syndrome;homocysteine;procalcitonin

