探討2型糖尿病患者空腹血糖與24∶00血皮質(zhì)醇相關(guān)性
劉穎北京市昌平區(qū)中西醫(yī)結(jié)合醫(yī)院
探討2型糖尿病患者空腹血糖與24∶00血皮質(zhì)醇相關(guān)性
劉穎
北京市昌平區(qū)中西醫(yī)結(jié)合醫(yī)院
目的探討2型糖尿病伴血糖控制不佳患者的血皮質(zhì)醇與空腹血糖(FBG)、糖化血紅蛋白(HbAlc)、體質(zhì)指數(shù)(BMI)等之間的相關(guān)性。方法 回顧性分析2013年1月至2015年4月期間在北京大學(xué)第三醫(yī)院內(nèi)分泌科曾檢測過皮質(zhì)醇的住院患者,除外腎上腺占位及垂體病變的患者,余下2型糖尿病伴血糖控制不佳的患者57例,無糖尿病的患者43例,對(duì)比分析兩組患者的血皮質(zhì)醇水平的差異以及其與FBG、HbAlc、BMI之間相關(guān)性。結(jié)果 (1)糖尿病組(n=57例),與對(duì)照組(n=43例)相比較,全天血皮質(zhì)醇水平增高,而24:00血皮質(zhì)醇水平明顯升高,兩組差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。(2)糖尿病組與對(duì)照組的FBG、HbAlc、BMI的結(jié)果對(duì)比分析差異均有統(tǒng)計(jì)學(xué)意義(P <0.05)。(3)糖尿病組24:00血皮質(zhì)醇水平與空腹血糖呈正相關(guān)。結(jié)論 2型糖尿病伴血糖控制不佳的患者24:00血皮質(zhì)醇與空腹血糖呈正相關(guān)。
2型糖尿病;皮質(zhì)醇;空腹血糖;糖化血紅蛋白
近年來糖尿病與神經(jīng)內(nèi)分泌系統(tǒng)之間的關(guān)系日益受到重視,國內(nèi)外大量文獻(xiàn)證實(shí),糖尿病伴血糖控制不佳的患者存在下丘腦-垂體-腎上腺(HPA)軸調(diào)控失常,以皮質(zhì)醇分泌增多為主要表現(xiàn)。本研究回顧性分析北京大學(xué)第三醫(yī)院內(nèi)分泌科在2013年1月至2015年4月期間曾檢測過皮質(zhì)醇的住院患者,除外腎上腺占位及垂體病變的患者,余下57例2型糖尿病伴血糖控制不佳的住院患者血清皮質(zhì)醇的變化,探討血清皮質(zhì)醇與FBG、HbAlc、BMI之間的相關(guān)性。
對(duì)象與方法
對(duì)象
1.一般資料
收集在2013年1月至2015年4月期間在北京大學(xué)第三醫(yī)院內(nèi)分泌科住院并曾檢測過皮質(zhì)醇的2型糖尿病伴血糖控制不佳的患者(糖尿病組)及無糖尿病患者(對(duì)照組)的病歷資料。
治療組57例,病程3周~30年,其中男性35例,女性22例,年齡16~80歲,平均年齡45.17±18.33歲。對(duì)照組43例,其中男性23人,女性20人,年齡18~79歲,平均年齡44.51±17.93歲。
2.入選標(biāo)準(zhǔn)
所有患者均無其他影響糖代謝疾病如:庫欣綜合征、原發(fā)性醛固酮增多癥、甲狀腺功能亢進(jìn)等。
糖尿病組患者入選標(biāo)準(zhǔn):符合1999年WHO糖尿病診斷及分型標(biāo)準(zhǔn),排除1型糖尿病、妊娠糖尿病及其他特殊類型糖尿病,近6個(gè)月無酮癥酸中毒及低血糖事件發(fā)生。
對(duì)照組患者入選標(biāo)準(zhǔn):排除應(yīng)用影響糖代謝的藥物,如:糖皮質(zhì)激素、β受體阻滯劑等。
3.排除標(biāo)準(zhǔn)
所有患者均除外腎上腺占位性疾病及垂體病變、酗酒、抑郁、急性嚴(yán)重感染、嚴(yán)重心腦血管疾病、創(chuàng)傷、嚴(yán)重肝腎功能不全。
方法
回顧性分析患者病歷資料,包括性別、年齡、入院日期、臨床診斷、影像學(xué)資料等,進(jìn)行綜合分析。
1.檢測方法
所有患者均行肘靜脈處留置針治療,防止靜脈抽血時(shí)產(chǎn)生不良的應(yīng)激,避免結(jié)果有誤差。于08:00空腹(禁食8小時(shí)以上)安靜狀態(tài)下抽血測定FBG、HbAlc、血皮質(zhì)醇,同日16:00和24:00抽血測定血皮質(zhì)醇,所有標(biāo)本當(dāng)天檢測。用放射免疫法檢測血皮質(zhì)醇濃度,其正常參考值:清晨08:00 5μg/dl~25μg/dl,用酶免法檢測糖化血紅蛋白,其正常參考值為:4.0%~6.0%。
2.統(tǒng)計(jì)學(xué)處理
采用SPSS13.0統(tǒng)計(jì)軟件處理,采用成組設(shè)計(jì)秩和檢測,組間檢測結(jié)果均以χ±s表示,組間差異比較采用t檢驗(yàn),計(jì)數(shù)資料以百分率表示,組間比較采用χ2檢驗(yàn),并采用直線相關(guān)分析,顯著性檢驗(yàn)水平為P<0.05。
結(jié)果
患者基本情況對(duì)比
對(duì)比結(jié)果見表1。兩組患者對(duì)比性別、年齡,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),對(duì)比BMI、HbAlc、FBG差異有統(tǒng)計(jì)學(xué)意義(P<0.05)
血清皮質(zhì)醇分泌情況對(duì)比
1.血皮質(zhì)醇水平對(duì)比
糖尿病組與對(duì)照組比較,全天血皮質(zhì)醇水平均升高,尤其24:00血皮質(zhì)醇水平顯著升高,差異有統(tǒng)計(jì)學(xué)意義(P<0.05),08:00及16:00血皮質(zhì)醇水平略升高,但差異無統(tǒng)計(jì)學(xué)意義(P>0.05),見表2與圖1。
2.血皮質(zhì)醇水平與其他參數(shù)相關(guān)性
糖尿病組患者24:00血皮質(zhì)醇水平與FBG具有顯著相關(guān)性(P<0.05);與HbAlc有線性相關(guān)趨勢,但P>0.05;與 BMI無相關(guān)性(P>0.05),見圖2。對(duì)照組患者24:00血皮質(zhì)醇水平與FBG、HbAlc、BMI均無相關(guān)性(P<0.05)。
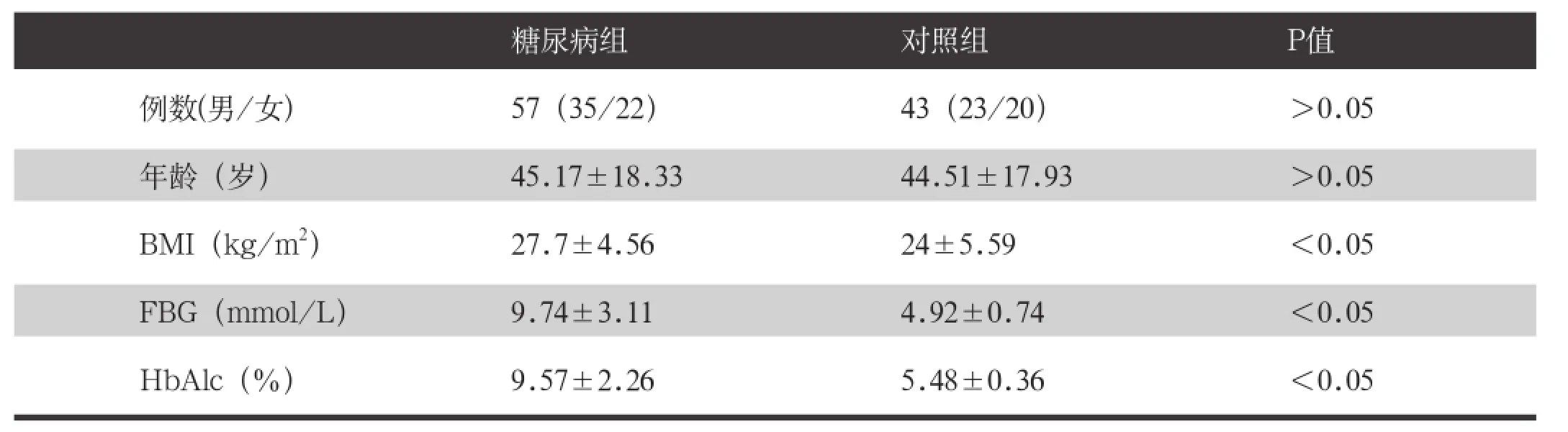
表1 糖尿病組與對(duì)照組基本情況對(duì)比
結(jié)論
2型糖尿病伴血糖控制不佳患者24:00血皮質(zhì)醇水平與空腹血糖呈正相關(guān)。
討論
2型糖尿病是一組以高血糖為主要特征的臨床綜合征。臨床常見到不同程度的胰島素抵抗及β細(xì)胞失代償所導(dǎo)致的慢性高血糖。
下丘腦-垂體-腎上腺(HPA)軸是神經(jīng)內(nèi)分泌系統(tǒng)的重要組成部分,高血糖與胰島素抵抗可能改變HPA軸的功能[1],主要體現(xiàn)在皮質(zhì)醇高分泌。
Bellastella G等的研究[2]發(fā)現(xiàn),2型糖尿病組午夜血皮質(zhì)醇與清晨空腹血糖之間有顯著相關(guān)性(P=0.004),他們提出血糖波動(dòng)可能會(huì)干擾HPA軸正常激素分泌節(jié)律,可能導(dǎo)致缺乏對(duì)夜間血皮質(zhì)醇分泌的抑制,為什么會(huì)有這樣的結(jié)果有待于進(jìn)一步研究。本研究結(jié)果顯示,糖尿病伴血糖控制不佳患者血皮質(zhì)醇水平增高,尤其24:00血清皮質(zhì)醇水平明顯高于對(duì)照組,且與空腹血糖呈正相關(guān),與其報(bào)道一致。
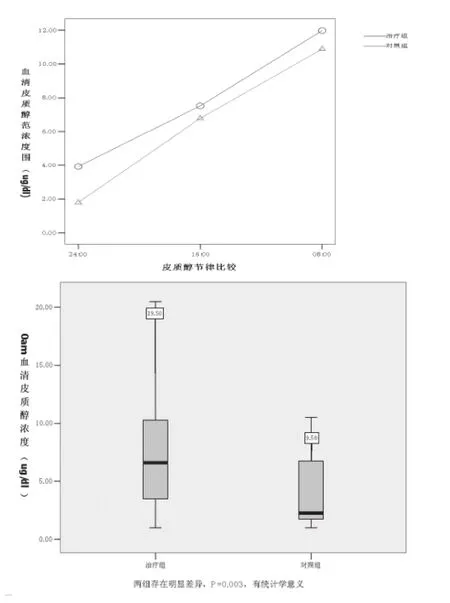
圖1 兩組皮質(zhì)醇水平比較
糖尿病伴血糖控制不佳患者的血皮質(zhì)醇水平持續(xù)升高的原因目前尚不完全明了,Bellastella G等[2]提出在校正了年齡與BMI之后,皮質(zhì)醇水平與空腹血糖相關(guān),他們認(rèn)為這與糖皮質(zhì)激素刺激肝臟糖異生相關(guān),導(dǎo)致空腹血糖升高,此外,糖皮質(zhì)激素抑制骨骼肌中的胰島素功能并增加脂肪組織的功能,促進(jìn)代謝綜合征的進(jìn)展,皮質(zhì)醇抑制胰島素對(duì)肌肉(促進(jìn)肌糖原合成)、肝臟(促進(jìn)肝糖原合成)和脂肪組織(抑制脂肪分解)的作用,導(dǎo)致全身胰島素抵抗,使糖代謝紊亂難以控制,因此形成惡性循環(huán)。
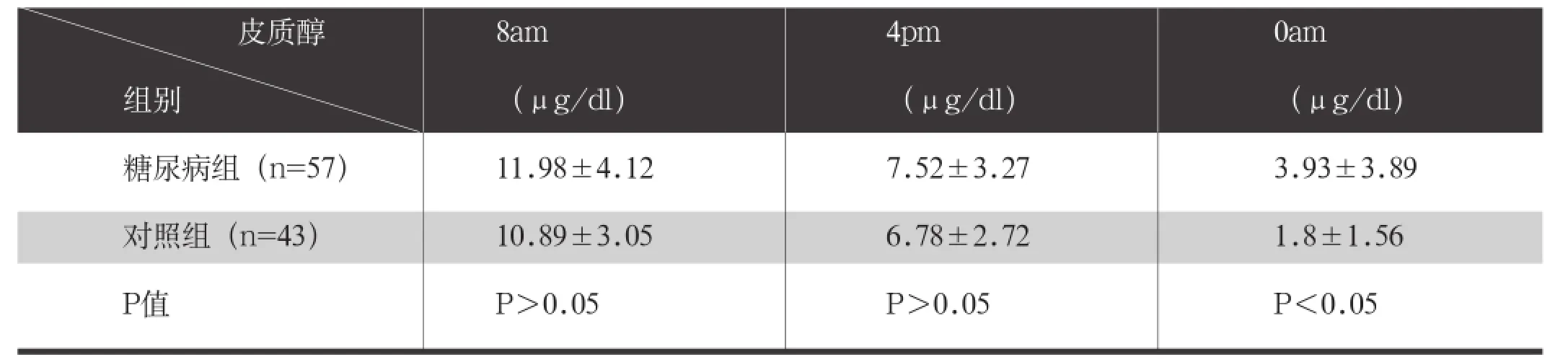
表2 糖尿病組與對(duì)照組血皮質(zhì)醇水平對(duì)比

圖2 糖尿病組血皮質(zhì)醇水平與其他參數(shù)的相關(guān)性
Oltmanns KM等的研究[3]及王碧玉的研究[4]均發(fā)現(xiàn),2型糖尿病組午夜皮質(zhì)醇與糖化血紅蛋白之間有著顯著相關(guān)性,本研究結(jié)果發(fā)現(xiàn)糖化血紅蛋白對(duì)24:00皮質(zhì)醇的影響較小,但兩者仍存在線性趨勢,考慮可能與病例數(shù)量少、患者血糖過高且無明顯梯度有關(guān)。
Oltmanns KM等的研究[3]還發(fā)現(xiàn),2型糖尿病組午夜皮質(zhì)醇與BMI之間有著顯著相關(guān)性,但Sat Byul Park等研究[5]發(fā)現(xiàn)皮質(zhì)醇與BMI之間呈負(fù)相關(guān)。本研究發(fā)現(xiàn),糖尿病患者24:00的血清皮質(zhì)醇水平與BMI無相關(guān)性,同時(shí)對(duì)全體入組患者的24:00血皮質(zhì)醇及其BMI進(jìn)行分析,結(jié)果P>0.05,考慮可能存在方法局限性,如橫斷面研究設(shè)計(jì)、小樣本,導(dǎo)致了這些矛盾。
總之,本研究顯示,2型糖尿病血糖控制不佳者,血清皮質(zhì)醇呈高分泌狀態(tài),尤其以24:00皮質(zhì)醇水平升高顯著,且與空腹血糖呈正相關(guān),在臨床工作中應(yīng)該引起重視,可考慮將皮質(zhì)醇水平作為糖尿病患者血糖控制情況的評(píng)價(jià)指標(biāo)之一。對(duì)于糖尿病患者優(yōu)化血糖管理及制定個(gè)體化治療方案具有重要意義。
本研究仍存在不足之處:
1.本研究僅僅為住院患者的回顧性分析,且病例數(shù)少。
2.血糖控制良好之后未復(fù)測皮質(zhì)醇水平,對(duì)皮質(zhì)醇節(jié)律改善情況不了解,未進(jìn)行動(dòng)態(tài)觀察變化。
1 Chan O, Inouye K, Riddell MC, et al. Diabetes and the hypothalamopituitary-adrenal (HPA) axis. Minerva Endocrinol,2003,28:87-102.
2 Bellastella G, Maiorino MI, et al. Serum but not salivary cortisol levels are influenced by daily glycemic oscillations in type 2 diabetes. Endocrinol,2015,28:87-102.
3 Oltmanns KM, Dodt B, Schultes B, et al. Cortisol correlates with metabolic disturbances in a population study of type 2 diabetic patients. Eur J Endocrinol,2006,154;325-331.
4 王碧玉. 2型糖尿病患者聯(lián)合檢測糖化血紅蛋白和皮質(zhì)醇的臨床意義. 檢驗(yàn)醫(yī)學(xué)與臨床,2011,13:1596-1597.
5 Sat Byul Park, James A. Blumenthal, Soon Young Lee,et al. Association of Cortisol and the Metabolic Syndrome in Korean Men and Women. J Korean Med Sci,2011,26(7):914-918.
10.3969/j.issn.1672-7851.2016.05.006

