孕期個體化營養(yǎng)指導(dǎo)與常規(guī)健康指導(dǎo)對妊娠糖尿病孕婦的影響比較
王英芬 王枸允 謝敏慧 葛麗亞.浙江省寧海縣婦幼保健院產(chǎn)科,浙江寧海 35600;.浙江省寧海縣婦幼保健院健康教育科,浙江寧海 35600
孕期個體化營養(yǎng)指導(dǎo)與常規(guī)健康指導(dǎo)對妊娠糖尿病孕婦的影響比較
王英芬1王枸允2謝敏慧2葛麗亞2
1.浙江省寧海縣婦幼保健院產(chǎn)科,浙江寧海315600;2.浙江省寧海縣婦幼保健院健康教育科,浙江寧海315600
目的 探討孕期個體化營養(yǎng)指導(dǎo)與常規(guī)健康指導(dǎo)對妊娠糖尿病孕婦的影響。方法 選取我院2012年6月~2015年6月400例確診妊娠糖尿病孕婦進行干預(yù)研究,根據(jù)護理方法不同分為試驗組和對照組各200例,對照組采用常規(guī)健康指導(dǎo)進行護理干預(yù),試驗組在對照組的基礎(chǔ)上進行孕期個體化營養(yǎng)指導(dǎo),干預(yù)至生產(chǎn),記錄患者的孕前、孕期血壓、身高、體重,計算體重指數(shù)、OGTT結(jié)果、血紅蛋白值等生化指標(biāo),觀察兩組患者的孕期體重和圍產(chǎn)結(jié)局。結(jié)果 試驗組的平均體重指數(shù)增長明顯低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05);兩組干預(yù)后的空腹血糖、餐后2 h血糖和糖化血紅蛋白均明顯優(yōu)于干預(yù)前,差異有統(tǒng)計學(xué)意義(P<0.05);而且干預(yù)后試驗組的空腹血糖、餐后2 h血糖和糖化血紅蛋白均明顯優(yōu)于對照組,差異有統(tǒng)計學(xué)意義(P<0.05);試驗組干預(yù)后的血脂水平明顯優(yōu)于對照組,差異有統(tǒng)計學(xué)意義(P<0.05);試驗組的并發(fā)癥發(fā)生率和不良妊娠結(jié)局發(fā)生率明顯低于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。結(jié)論 對妊娠糖尿病孕婦進行孕期個體化營養(yǎng)指導(dǎo)可以很好地控制血糖水平,減少體重增加、并發(fā)癥和不良妊娠結(jié)局的發(fā)生。
孕期個體化營養(yǎng)指導(dǎo);常規(guī)健康指導(dǎo);妊娠糖尿病孕婦;妊娠結(jié)局
[Abstract]Objective To study the individualized nutritional guidance during pregnancy and regular health guidance effect on the pregnant women with gestational diabetes.Methods From June 2012 to June 2015,a total of 400 cases of confirmed pregnant women with gestational diabetes were study,According to the different nursing method,divided into experimental group and the control group(n=200),the control group used conventional nursing of health guidance for the patients,the experimental group on the basis of the control group gave individualized nutritional guidance during pregnancy,the intervention to the production,recorded the patient's pregnancy,pregnancy,height,weight,blood pressure calculating body mass index,the result of OGTT,hemoglobin value,and other biochemical indicators,observed the pregnancy weight and perinatal of two groups patients.Results The average weight of index of experimental group was obviously lower than the control group,with statistical significance(P<0.05);after the intervention,the fasting blood glucose,2 h postprandial blood glucose,and glycosylated blood of two group were better than the befor the intervention, with statistical significance(P<0.05);And after the intervention,the fasting blood glucose,2 h postprandial blood glucose and glycosylated hemoglobin of experimental group were significantly better than the control group,with statistical significance(P<0.05);After the intervention,the lipid levels of experimental group was better than control group, with statistical significance(P<0.05);The incidence of complications and adverse pregnancy outcomes of experimental group was significantly lower than the control group,with statistical significance(P<0.05).Conclusion The individualized nutritional guidance during pregnancy on pregnant women with gestational diabetes can be very good control of blood sugar levels,reduce weight gain,the occurrence of complications and adverse pregnancy outcomes.
[Key words]Individualized nutritional guidance during pregnancy;Regular health guidance;Gestational diabetes mellitus pregnant women;Pregnancy outcomes
妊娠期糖尿病(gestational diabetes mellitus,GDM)在臨床比較常見,發(fā)生率約為1.5%~14%,對妊娠結(jié)局的影響比較大。妊娠期糖尿病孕婦體內(nèi)出現(xiàn)胰島素抵抗,并影響胰島β細胞的分泌[1,2],最終導(dǎo)致不良妊娠結(jié)局的發(fā)生,故臨床醫(yī)師應(yīng)對此病引起足夠的重視,合理指導(dǎo)患者的營養(yǎng)飲食。對妊娠期糖尿病孕婦進行相應(yīng)的營養(yǎng)指導(dǎo)可以更好地改善患者的血糖血脂,控制好患者的血糖水平,以減少不良妊娠結(jié)局和并發(fā)癥的發(fā)生[3,4]。本研究根據(jù)本院研制的孕期營養(yǎng)指導(dǎo)方案對200例妊娠期糖尿病患者進行干預(yù),并與常規(guī)健康指導(dǎo)進行比較,從而確定孕期營養(yǎng)指導(dǎo)方案對妊娠期糖尿病的干預(yù)效果,現(xiàn)報道如下。
1 資料與方法
1.1一般資料
我院于2012年6月~2015年6月的400例確診妊娠糖尿病孕婦進行干預(yù)研究,所有患者經(jīng)過血糖等生化指標(biāo)的檢查并確診為妊娠糖尿病,孕前沒有糖尿病史,精神正常。排除有肝、腎功能嚴(yán)重?fù)p害以及感染、糖尿病酮癥酸中毒等并發(fā)癥[5]。患者自愿參加本次研究,并簽訂同意書。隨機分為試驗組和對照組,其中試驗組患者200例,年齡22~42歲,平均(29.9±5.9)歲;孕次1~4次,平均(2.6±0.2)次;產(chǎn)次1~4次,平均(2.1± 0.1)次;孕前BMI(18~32)kg/m2,平均(20.9±2.8)kg/m2;診斷孕周24~36周,平均(28.3±2.9)周;分娩孕周30~42周,平均(37.9±2.6)周。對照組患者200例,年齡21~41歲,平均(28.9±5.2)歲;孕次1~4次,平均(2.3± 0.5)次;產(chǎn)次1~4次,平均(2.0±0.2)次;孕前BMI 19~32 kg/m2,平均(20.5±2.3)kg/m2;診斷孕周25~37周,平均(28.9±2.5)周;分娩孕周31~41周,平均(37.3±2.4)周。兩組患者在基本資料方面比較差異無統(tǒng)計學(xué)意義(P>0.05),具有可比性。
1.2方法
1.2.1對照組進行常規(guī)健康指導(dǎo)。產(chǎn)檢醫(yī)生進行常規(guī)營養(yǎng)指導(dǎo),在孕婦學(xué)校接受常規(guī)孕期健康教育講座,主要包括孕期保健、孕期營養(yǎng)、孕婦心理健康保健及胎兒教育、母乳喂養(yǎng)與新生兒護理、分娩與盆底康復(fù)[6]。1.2.2試驗組在對照組的基礎(chǔ)上進行孕期個體化營養(yǎng)指導(dǎo)。具體如下:①在本院及轄區(qū)內(nèi)3所衛(wèi)生院健康教育課堂宣傳。婚孕前保健中心進行保健知識宣傳;產(chǎn)科門診對檢查建卡的孕婦,發(fā)放聽課證;通過多種途徑提醒孕婦及家屬來院聽課;參加講座的同時發(fā)放有關(guān)宣傳資料,如孕期營養(yǎng)須知、孕期體重管理、不同孕周膳食搭配指導(dǎo)轉(zhuǎn)盤等,同時提供咨詢、交流等服務(wù);課后及時收集資料、做好記錄。在新婚學(xué)校、孕婦學(xué)校進行均衡飲食、科學(xué)運動、合理增重重要性宣講;根據(jù)不同孕周營養(yǎng)需求,結(jié)合本地區(qū)飲食習(xí)慣制作研發(fā)孕早、中、晚期膳食搭配轉(zhuǎn)盤,具有可操作性,方便孕產(chǎn)婦及家人使用[7]。②對正常體重指數(shù)孕婦的營養(yǎng)干預(yù)。以健康教育講授及不同孕周膳食搭配轉(zhuǎn)盤發(fā)放形式傳播孕期科學(xué)膳食、適當(dāng)運動對控制體重過度增長,保障胎嬰兒健康、降低因體重增長過多所導(dǎo)致剖宮產(chǎn)率的關(guān)系,以其轉(zhuǎn)變孕產(chǎn)婦及家人的健康理念,采取健康生活方式。③對體重指數(shù)異常或血糖異常孕婦,指導(dǎo)記錄膳食日記,查找原因,針對性地進行個體化指導(dǎo),如飲食、運動等。孕期營養(yǎng)門診咨詢、指導(dǎo)孕期營養(yǎng)門診提供個性化指導(dǎo)。通過詢問孕婦日常飲食習(xí)慣、查看孕期膳食調(diào)查表、了解孕期體重增長趨勢,綜合分析進食結(jié)構(gòu)是否合理,每日運動量等,針對性給予飲食指導(dǎo)[8]。監(jiān)測孕期檢查體重增長情況、定期電話回訪,提高孕婦遵醫(yī)行為,增加孕婦依從性。
1.3觀察指標(biāo)
兩組患者干預(yù)3個月后對患者平均體重增長、血糖和血脂及并發(fā)癥和不良妊娠結(jié)局進行統(tǒng)計分析。
1.4統(tǒng)計學(xué)方法
采用SPSS17.0統(tǒng)計處理軟件進行處理,所有資料符合正態(tài)分布,計量結(jié)果以均數(shù)±標(biāo)準(zhǔn)差(x±s)表示,組間比較采用t檢驗,計數(shù)數(shù)據(jù)用[n(%)]進行表示,并進行χ2檢驗,P<0.05為差異有統(tǒng)計學(xué)意義。
2 結(jié)果
2.1兩組患者的平均體重指數(shù)增長比較
試驗組的平均體重指數(shù)增長為(12.9±2.6)kg,對照組為(15.9±3.4)kg,試驗組的平均體重指數(shù)增長明顯低于對照組,差異有統(tǒng)計學(xué)意義(t=12.549,P<0.05)。
2.2兩組患者的空腹血糖、餐后2 h血糖和糖化血紅蛋白比較
由表1可知,兩組干預(yù)后的空腹血糖、餐后2 h血糖和糖化血紅蛋白均明顯優(yōu)于干預(yù)前,差異有統(tǒng)計學(xué)意義(P<0.05);而且干預(yù)后試驗組的空腹血糖、餐后2 h血糖和糖化血紅蛋白均明顯優(yōu)于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。
表1 兩組患者的空腹血糖、餐后2 h血糖和糖化血紅蛋白比較
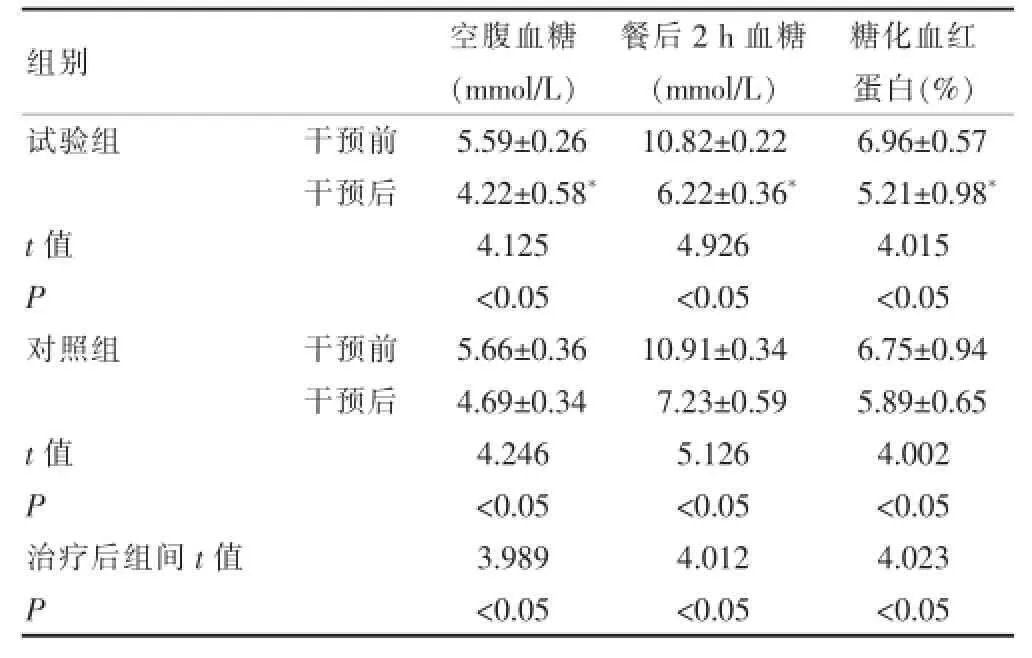
表1 兩組患者的空腹血糖、餐后2 h血糖和糖化血紅蛋白比較
組別 空腹血糖(mmol/L)餐后2 h血糖(mmol/L)糖化血紅蛋白(%)試驗組 干預(yù)前干預(yù)后t值P對照組 干預(yù)前干預(yù)后t值P治療后組間t值P 5.59±0.26 4.22±0.58*4.125 <0.05 5.66±0.36 4.69±0.34 4.246 <0.05 3.989 <0.05 10.82±0.22 6.22±0.36*4.926 <0.05 10.91±0.34 7.23±0.59 5.126 <0.05 4.012 <0.05 6.96±0.57 5.21±0.98*4.015 <0.05 6.75±0.94 5.89±0.65 4.002 <0.05 4.023 <0.05
2.3兩組患者的并發(fā)癥發(fā)生率比較
由表2可知,試驗組的并發(fā)癥發(fā)生率明顯低于對照組,差異有統(tǒng)計學(xué)意義(χ2=21.365,P<0.05)。
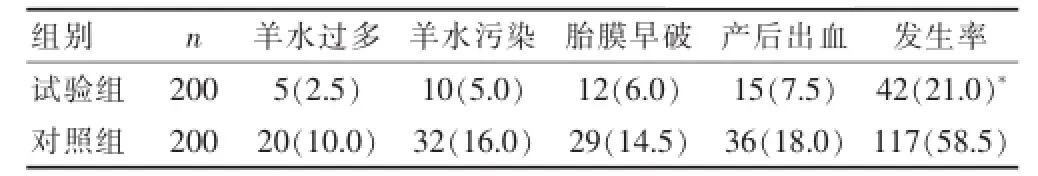
表2 兩組患者的并發(fā)癥發(fā)生率比較[n(%)]
2.4兩組患者的不良妊娠結(jié)局發(fā)生率比較
由表3可知,試驗組的不良妊娠結(jié)局發(fā)生率明顯低于對照組,差異有統(tǒng)計學(xué)意義(χ2=18.865,P<0.05)。

表3 兩組患者的不良妊娠結(jié)局發(fā)生率比較[n(%)]
2.5兩組患者的血脂水平比較
由表4可知,試驗組干預(yù)后的血脂水平明顯優(yōu)于對照組,差異有統(tǒng)計學(xué)意義(P<0.05)。
表4 兩組患者的血脂水平比較
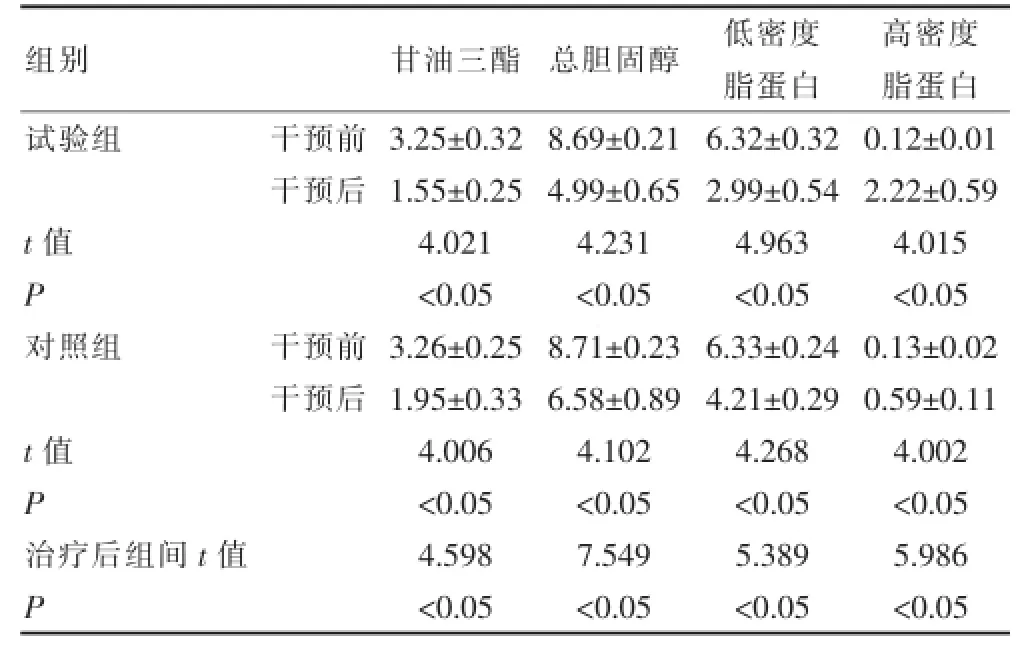
表4 兩組患者的血脂水平比較
組別試驗組甘油三酯 總膽固醇 低密度脂蛋白高密度脂蛋白干預(yù)前干預(yù)后t值 P對照組干預(yù)前干預(yù)后t值 P治療后組間t值P3.25±0.321.55±0.25 4.021 <0.053.26±0.251.95±0.33 4.006<0.054.598<0.058.69±0.214.99±0.65 4.231 <0.058.71±0.236.58±0.89 4.102<0.057.549<0.056.32±0.322.99±0.54 4.963 <0.056.33±0.244.21±0.29 4.268<0.055.389<0.050.12±0.012.22±0.59 4.015 <0.050.13±0.020.59±0.11 4.002<0.055.986<0.05
3 討論
3.1孕期個體化營養(yǎng)指導(dǎo)與妊娠糖尿病孕婦孕期體質(zhì)量增長的關(guān)系
體重質(zhì)量是評價營養(yǎng)狀況的重要指標(biāo),與遺傳、飲食及生活方式等有密切關(guān)系[9]。多方面的研究顯示孕婦的體重對妊娠結(jié)局有影響,而孕婦的體重主要包括胎兒、胎盤和羊水的重量,還有母體、子宮和乳房增大,血容量增加等的重量[10]。而營養(yǎng)過剩后過多的脂肪就會增加在胎兒和孕婦身上,隨著能量的堆積就會導(dǎo)致代謝紊亂,因此就會出現(xiàn)妊娠期糖尿病、糖耐量異常等情況,而妊娠期糖尿病是最常見的并發(fā)癥之一。對發(fā)生妊娠期糖尿病的孕婦進行營養(yǎng)指導(dǎo)對預(yù)防病情的加重具有重要作用。研究[11]發(fā)現(xiàn)對妊娠期糖尿病的患者進行營養(yǎng)指導(dǎo)干預(yù)后患者的體重增長重量得到很好控制,減少不良妊娠結(jié)局的發(fā)生。本研究的結(jié)果和此研究基本一致,采用孕期個體化營養(yǎng)指導(dǎo)可以將患者的體重控制在合理的范圍,對減少不良妊娠結(jié)局具有重要作用。
3.2孕期個體化營養(yǎng)指導(dǎo)與妊娠糖尿病孕婦血糖血脂的關(guān)系
妊娠糖尿病孕婦多存在血糖和血脂異常情況,對患者進行營養(yǎng)控制指導(dǎo)可以有效改善患者的血糖和血脂水平。本研究通過孕期個體化營養(yǎng)指導(dǎo)后患者的空腹血糖、餐后2 h血糖和糖化血紅蛋白均得到明顯降低,而且對不同患者進行個性化營養(yǎng)指導(dǎo)可以更好改善患者的血糖和血脂水平,使其得到很快控制。有研究[12]報道對妊娠糖尿病孕婦進行營養(yǎng)指導(dǎo)可以很好的干預(yù)患者的空腹血糖、餐后2 h血糖和糖化血紅蛋白,而且患者的血脂四項水平也得到改善。本研究與此結(jié)果基本一致。說明了采用孕期個體化營養(yǎng)指導(dǎo)可以控制患者的血糖和血脂水平,使患者的血糖和血脂穩(wěn)定,從而減少不良妊娠結(jié)局的發(fā)生[13-15]。
3.3孕期個體化營養(yǎng)指導(dǎo)與妊娠糖尿病孕婦并發(fā)癥和不良妊娠結(jié)局的關(guān)系
妊娠糖尿病孕婦容易發(fā)生羊水過多、羊水污染、胎膜早破、產(chǎn)后出血等并發(fā)癥,而且也容易出現(xiàn)胎兒宮內(nèi)窘迫、巨大兒、早產(chǎn)、新生兒窒息等不良妊娠結(jié)局[16,17],而這些不良情況的發(fā)生與血糖代謝異常有關(guān),因此對發(fā)生妊娠糖尿病的患者進行治療和干預(yù)可以減少不良妊娠結(jié)局的發(fā)生,具有積極意義。據(jù)研究[18-20]報道發(fā)現(xiàn)對妊娠糖尿病患者進行孕期營養(yǎng)指導(dǎo)可以減少產(chǎn)科并發(fā)癥以及不良妊娠結(jié)局的發(fā)生。本研究結(jié)果發(fā)現(xiàn)對患者進行孕期個體化營養(yǎng)指導(dǎo)后產(chǎn)科并發(fā)癥的發(fā)生率為21.0%,明顯少于對照組的58.5%,而不良妊娠結(jié)局發(fā)生率為5.0%,明顯少于對照組的22.5%。由此可見對妊娠糖尿病患者進行孕期個體化營養(yǎng)指導(dǎo)可以減少產(chǎn)科并發(fā)癥和不良妊娠結(jié)局的發(fā)生,更適合妊娠糖尿病患者的干預(yù)治療。
綜上所述,對妊娠糖尿病孕婦進行孕期個體化營養(yǎng)指導(dǎo)可以很好的控制血糖和血脂水平,減少體重增加、并發(fā)癥和不良妊娠結(jié)局的發(fā)生。
[1]黃偉,谷斌斌,王毅.營養(yǎng)干預(yù)對妊娠糖尿病的影響及意義[J].浙江預(yù)防醫(yī)學(xué),2012,24(10):59-61.
[2]郭美英,李玉梅,劉冬菊,等.妊娠期糖尿病孕婦個體化營養(yǎng)干預(yù)的效果觀察[J].護理學(xué)報,2015,22(18):52-55.
[3]陳春霞,索虹蔚,霍江華.基于都哈理論營養(yǎng)干預(yù)對孕婦體質(zhì)量增長及妊娠結(jié)局的影響[J].護理學(xué)報,2015,22 (20):52-54.
[4]張海虹.食品交換份法營養(yǎng)干預(yù)對妊娠期糖尿病孕婦妊娠結(jié)局的影響[J].上海預(yù)防醫(yī)學(xué),2013,25(5):229-231.
[5]陳曉甜,許萍,李潔,等.強化的個體化營養(yǎng)管理對妊娠期糖尿病孕婦的影響[J].中華臨床醫(yī)師雜志(電子版),2012,6(7):1914-1916.
[6]董麗敏,印娟.早期綜合護理干預(yù)對妊娠期糖尿病患者血糖控制和妊娠結(jié)局的影響[J].河北醫(yī)藥,2015,37(19):3006-3009.
[7]沈穎,余靜,張玉蘭,等.早期個體化綜合干預(yù)對妊娠糖尿病高危孕婦的效果評價[J].同濟大學(xué)學(xué)報(醫(yī)學(xué)版),2015,36(2):84-88.
[8]陳彩芳,葉艷貞,黃小瓊.個體化醫(yī)學(xué)營養(yǎng)治療對妊娠期糖尿病妊娠結(jié)局的影響[J].現(xiàn)代醫(yī)院,2014,14(3):31-34.
[9]吳岐珍,王文玲,周敏,等.孕期個體化營養(yǎng)指導(dǎo)對妊娠結(jié)局及新生兒出生體質(zhì)量的影響[J].中華婦幼臨床醫(yī)學(xué)雜志(電子版),2014,10(1):87-90.
[10]張慧,楊志英.個體化營養(yǎng)治療聯(lián)合運動療法用于妊娠期糖尿病的效果分析[J].吉林醫(yī)學(xué),2012,33(16):3369-3372.
[11]鐘利若,夏正杰,張立軍,等.孕期營養(yǎng)個體化供給對妊娠結(jié)局及新生兒狀況的影響[J].臨床和實驗醫(yī)學(xué)雜志,2012,11(13):1014-1016.
[12]曾祥麗.孕期個性化膳食指導(dǎo)和營養(yǎng)管理對妊娠結(jié)局及新生兒狀況的影響[J].海南醫(yī)學(xué),2014,25(16):2448-2450.
[13]張海虹,劉紅亞,王劍,等.妊娠期糖尿病孕期營養(yǎng)管理與臨床分析[J].浙江預(yù)防醫(yī)學(xué),2015,27(9):943-946.
[14]郭美英,李玉梅,劉冬菊.個體化營養(yǎng)干預(yù)對孕婦孕期體質(zhì)量增長及奸娠結(jié)局的影響[J].現(xiàn)代臨床護理,2015,14(5):23-27.
[15]丁麗麗,程博,陳燕波,等.孕中期營養(yǎng)指導(dǎo)對妊娠糖尿病孕婦體重增長及妊娠結(jié)局的影響研究[J].中國食物與營養(yǎng),2015,21(12):69-72.
[16]譚曉艷,譚玉玲,鄭麗遷.妊娠糖尿病患者的綜合護理策略及效果分析[J].中華護理教育,2011,8(9):503-505.
[17]鄒丹,金豐梅.早期護理干預(yù)對妊娠期糖尿病妊娠結(jié)局的影響[J].臨床護理雜志,2013,12(5):12-14.
[18]張立新.妊娠期糖尿病的護理干預(yù)及對母嬰的影響分析[J].中國醫(yī)藥指南,2013,11(11):366-367.
[19]潘小佳,胡善榮,孫園,等.妊娠期糖尿病護理干預(yù)對孕婦及圍生兒結(jié)局的影響[J].中國當(dāng)代醫(yī)藥,2013,12 (20):134-135.
[20]趙惠娟.孕期健康營養(yǎng)指導(dǎo)對孕期營養(yǎng)及分娩結(jié)局影響分析[J].中國實用醫(yī)藥,2015,10(32):265-266.
Effect of individualized nutritional guidance during pregnancy and regular health guiding on the pregnant women with gestational diabetes
WANG Yingfen1WANG Gouyun2XIE Minhui2GE Liya2
1.Department of Obstetrics,Maternal and Child Health Hospital of Ninghai County in Zhejiang Province,Ninghai 315600,China;2.Child Care Health Education Section,Maternal and Child Health Hospital of Ninghai County in Zhejiang Province,Ninghai315600,China
R714
B
1673-9701(2016)12-0039-04
浙江省醫(yī)藥衛(wèi)生科技計劃項目(2015ZHB009)
2016-02-01)

