2型糖尿病患者發生慢性并發癥的時間與相關因素研究
葉愛麗,趙紅霞,龔利亞
(浙江蕭山醫院 內分泌科,浙江 杭州 311200)
2型糖尿病患者發生慢性并發癥的時間與相關因素研究
葉愛麗,趙紅霞,龔利亞
(浙江蕭山醫院 內分泌科,浙江 杭州 311200)
目的探討2型糖尿病患者發生慢性并發癥的時間,并分析其相關危險因素,為其臨床研究提供依據。方法共納入120例首次診斷為2型糖尿病的患者作為研究對象。以首次診斷時間為起始點,隨訪觀察患者并發癥發生情況,以發生任何一種并發癥為終點,分析發生并發癥的相關危險因素。結果隨訪8年,120例2型糖尿病患者中有100例出現慢性并發癥,發生率為83.3%,有20例患者未出現慢性并發癥,占16.7%。隨著時間延長,每年出現慢性并發癥的比例逐年升高,其中以糖尿病視網膜病變發生率最高,其次為糖尿病腎病及糖尿病心腦血管病變等。單因素顯示,高血壓病史、糖尿病家族史、吸煙史、糖化血紅蛋白、高密度脂蛋白、低密度脂蛋白及空腹血糖與2型糖尿病慢性并發癥發生存在相關性,兩兩比較差異有統計學意義(P<0.05);Logistic回歸分析結果表明,糖化血紅蛋白和低密度脂蛋白升高、高密度脂蛋白降低是2型糖尿病慢性并發癥發生的危險因素(P<0.05)。結論隨著2型糖尿病病程的延長,慢性并發癥的發生風險隨之升高,糖化血紅蛋白和低密度脂蛋白升高、高密度脂蛋白降低是2型糖尿病慢性并發癥發生的危險因素。
2型糖尿病;并發癥;危險因素
隨著人們生活質量的提高及飲食結構的改變,糖尿病的發生率越來越高,其中2型糖尿病(type 2 diabetes,T2DM)約占糖尿病人數的90%,且隨年齡增長,發病率呈上升趨勢[1]。而隨著T2DM時間的延長,其并發癥的發生率亦隨之增高,并對患者機體造成嚴重損傷。但糖尿病并發癥多為慢性且隱匿發展,因此多不被重視,當診斷慢性并發癥時,相應的組織器官已發生不可逆損傷。如何更好地了解T2DM慢性并發癥的發生情況是目前臨床關注點之一。為此,本研究即探討T2DM老年患者發生慢性并發癥的時間,并分析其相關危險因素,為其臨床研究提供依據。
1 資料與方法
1.1研究資料
選取2006年6月-2007年6月于浙江蕭山醫院120例首次診斷為T2DM的患者作為研究對象。其中,男性73例,女性47例;年齡40~88歲,平均(60.78±4.82)歲。納入標準:T2DM診斷符合1999年世界衛生組織診斷標準[2],資料完整。排除標準:隨訪過程中因其他疾病(如惡性腫瘤等)引起的臟器損傷或死亡,資料不完全者。
1.2研究方法
記錄患者基本信息:納入本研究后均詳細記錄基本信息及相關病史,具體調查內容:性別、年齡、高血壓病史、糖尿病家族史、吸煙史、飲酒史、體重指數(body mass index,BMI)等,同時記錄糖化血紅蛋白(Hemoglobin A1C,HbA1c)、高密度脂蛋白(high density lipid-cholesterol,HDL-C)、低密度脂蛋白(low density lipoprotein cholesterol,LDL-C)、三酰甘油(Triglyceride,TG)、總膽固醇(total cholesterol,TC)、空腹血糖(fasting blood sugar,FBG)、同型半胱氨酸(Homocysteine,Hcy)等。
以首次診斷時間為起始點,隨訪觀察患者并發癥發生情況,以發生任何一種并發癥為終點,共隨訪8年,記錄不同并發癥發生時間。并根據是否發生并發癥分為并發癥組與非并發癥組,分析并發癥發生的相關危險因素。
1.3統計學方法
采用SPSS 17.0統計軟件進行數據分析,計量資料用均數±標準差()表示,計數資料用百分數表示,組間比較用χ2檢驗。多因素用Logistic回歸分析,以出現并發癥為因變量,有統計學意義的單因素為自變量,變量篩選方法為前進法,P<0.05為差異有統計學意義。
2 結果
2.1一般資料比較
隨訪8年,120例T2DM患者中有100例出現慢性并發癥,發生率為83.3%,有20例患者未出現慢性并發癥,占16.7%。隨著時間延長,每年出現慢性并發癥的比例逐年升高(見圖1)。發生率由高到低為糖尿病視網膜病變 [中位發生時間為6.2年(2.1~7.8年)],糖尿病腎病[中位發生時間為4.7年(2.0~8.0年)],糖尿病腦血管病變[中位發生時間為4.4年(2.6~8.0年)],糖尿病心血管病變[中位發生時間為4.8年(3.3~7.9年)],糖尿病周圍神經病變[中位發生時間為6.4年(4.6~7.7年)],糖尿病足[中位發生時間為6.8年(5.0~8.0年)],糖尿病相關皮膚病[中位發生時間為1.4年(0.5~1.9年)],糖尿病口腔病變[中位發生時間為4.4年(2.0~6.9年)]。見表1。
2.2慢性并發癥發生單因素分析
慢性并發癥發生單因素分析結果顯示,兩組患者高血壓病史、糖尿病家族史、吸煙史、HbA1c、HDL-C、LDL-C及FBG比較差異有統計學意義(P<0.05);其他因素比較差異無統計學意義(P>0.05),見表2、3。
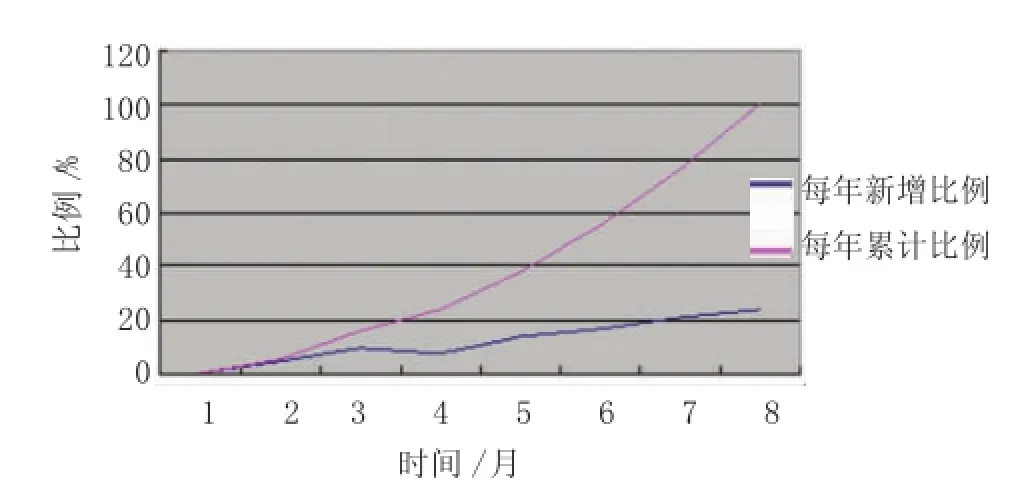
圖1 T2DM慢性并發癥發生情況
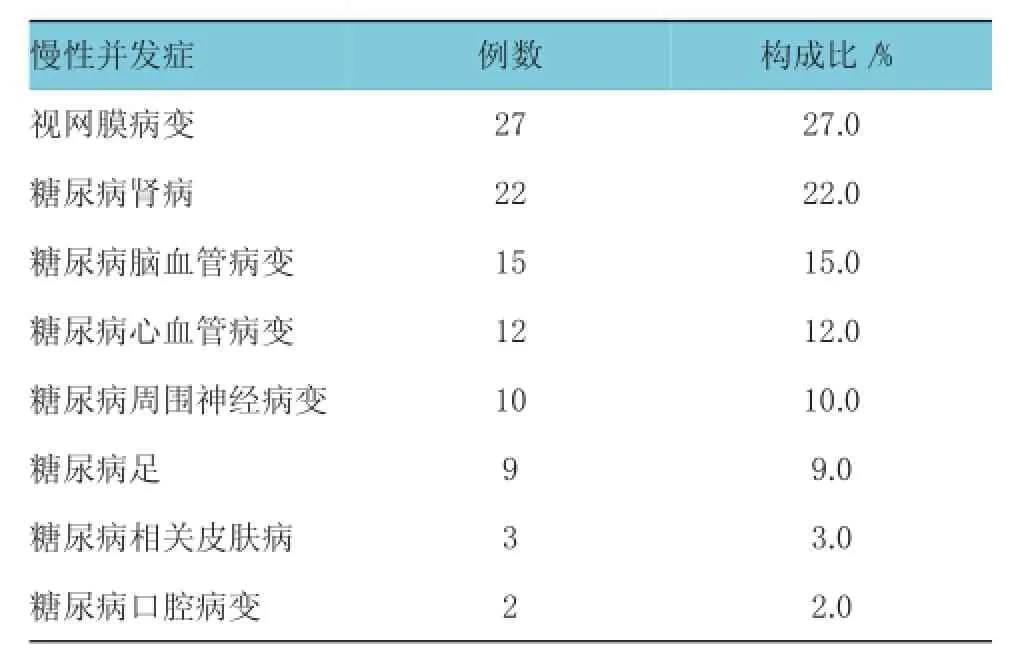
表1 不同T2DM慢性并發癥發生構成比
2.3慢性并發癥發生的Logistic回歸分析
慢性并發癥發生的Logistic回歸分析結果表明,HbA1c、HDL-C、LDL-C進入回歸方程,HbA1c、LDL-C升高,HDL-C降低是T2DM慢性并發癥發生的危險因素(P<0.05)。見表4。
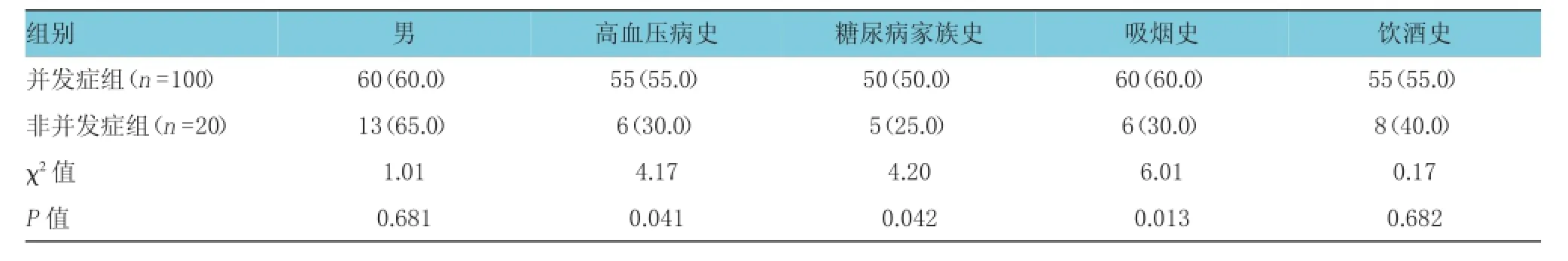
表2 慢性并發癥發生的單因素與構成比 例(%)
表3 慢性并發癥發生的單因素分析 ()
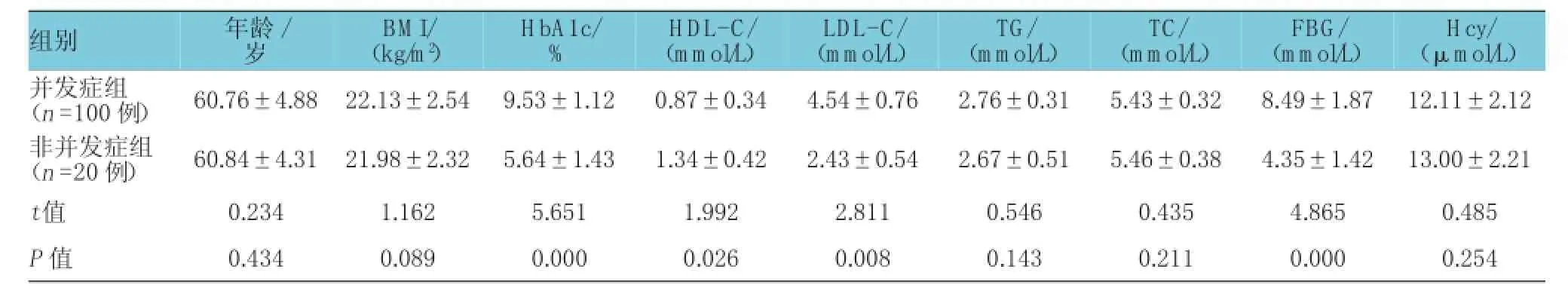
表3 慢性并發癥發生的單因素分析 ()
Hcy/(μmol/L)并發癥組(n=100例) 60.76±4.88 22.13±2.54 9.53±1.12 0.87±0.34 4.54±0.76 2.76±0.31 5.43±0.32 8.49±1.87 12.11±2.12非并發癥組(n=20例) 60.84±4.31 21.98±2.32 5.64±1.43 1.34±0.42 2.43±0.54 2.67±0.51 5.46±0.38 4.35±1.42 13.00±2.21組別 年齡/歲BMI/(kg/m2)HbA1c/ % HDL-C/(mmol/L)LDL-C/(mmol/L)TG/(mmol/L)TC/(mmol/L)FBG/(mmol/L)t值 0.234 1.162 5.651 1.992 2.811 0.546 0.435 4.865 0.485 P值 0.434 0.089 0.000 0.026 0.008 0.143 0.211 0.000 0.254
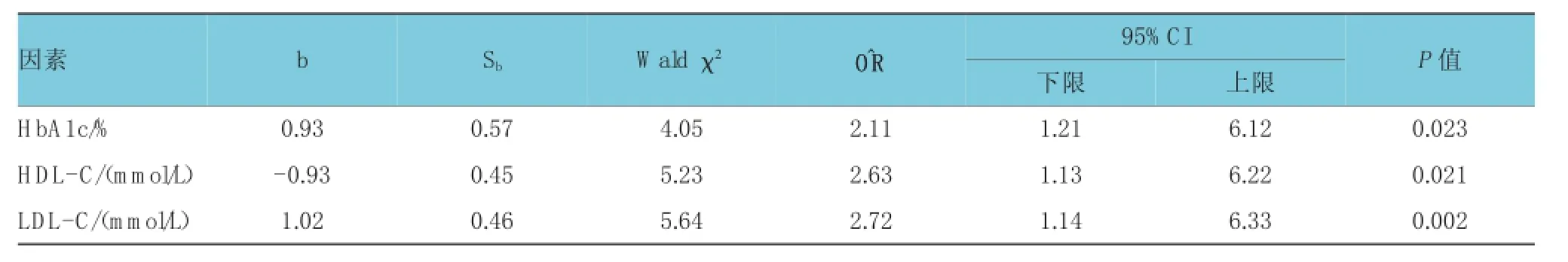
表4 慢性并發癥發生的Logistic回歸分析
3 討論
目前T2DM已成為影響人們日常生活治療的主要疾病之一,尤其是慢性并發癥,有較高的致殘率與致死率[3]。因此對該類患者進行必要干預、積極控制及延緩相關并發癥的發生,不僅可以降低社會及家庭經濟負擔,且可以更好地提高T2DM患者的日常生活質量。
本研究對初次診斷為T2DM的患者進行隨訪研究結果發現,隨訪8年,120例T2DM患者中有100例出現慢性并發癥,發生率為83.3%,隨著時間延長,每年出現慢性并發癥的比例逐年升高,其中以糖尿病視網膜病變發生率最高,其次為糖尿病腎病及糖尿病心腦血管病變等。可見T2DM患者慢性并發癥發生率比較高,且對視網膜、腎臟、心腦血管的影響較大。李偉芳等[4]隨訪觀察T2DM患者并發癥發生情況發現,將初診時間至發生任何一種并發癥時間記錄為生存時間,結果發現,T2DM患者1、3、5、10、15及20年生存率分別為60.9%、50.9%、40.9%、16.1%、 8.2%和0%,總生存時間為0~20年,中位生存時間為4年,該研究認為T2DM慢性并發癥發生風險隨病程延長而增高。支持本研究結果。分析T2DM慢性并發癥發生的機制:①長期的高血糖可以損傷視網膜毛細血管內皮細胞,使其失去正常屏障作用,進而發生滲漏而出現組織水腫及毛細血管閉塞,導致視網膜血液供應障礙;病變時間延長可導致新生血管形成而發生增殖性玻璃體視網膜病變[5]。②血糖升高可以出現高灌注,使腎小球處于高濾過狀態,長期毛細血管壁壓力增高導致腎小球上皮細胞脫落及蛋白濾過增加,進而發生系膜細胞擴張及基質增生,最終導致腎小球硬化發生[6]。③T2DM患者存在胰島素分泌不足及胰島素抵抗,機體多存在糖、蛋白質和脂代謝紊亂,進而導致長期的高血糖、血管內皮細胞損傷、血液黏稠度升高及血小板功能異常等[7],這些變化均直接或間接參與動脈粥樣硬化的發生,最終導致心腦血管疾病的發生。
本研究進一步分析T2DM發生慢性并發癥的危險因素發現,高血壓病史、糖尿病家族史、吸煙史、HbA1c、HDL-C、LDL-C及FBG與T2DM慢性并發癥發生存在相關性;Logistic回歸分析發現HbA1c和LDL-C升高、HDL-C降低是T2DM慢性并發癥發生的危險因素。OKADA等[8]研究亦發現,HbA1c[b=0.473,Waldχ2=4.13,HR=1.605,95%CI(1.016,2.538),P=0.043]和HDL-C[b=0.585,Waldχ2= 4.552,HR=1.794,95%CI(1.049,3.067),P=0.033]進入回歸方程,是T2DM慢性并發癥發生的危險因素。該研究未發現LDL-C是T2DM慢性并發癥發生的危險因素的原因認為可能與該研究部分患者早期服用降脂藥有關。
HbA1c是目前監測血糖水平常用指標,其水平升高表明患者血糖長期處于高水平狀態,進而對血管損傷較大,更容易引起慢性并發癥的發生[9]。目前有研究認為[10],T2DM慢性并發癥發生多與動脈粥樣硬化發生有關,因此,防止及延緩T2DM慢性并發癥發生的關鍵是防止LDL-C被氧化及提高HDL-C的濃度。可見LDL-C與HDL-C在T2DM慢性并發癥發生過程中的重要性。一般而言,慢性并發癥發生早期LDL-C透過內皮細胞深入內皮細胞間隙形成氧化型低密度脂蛋白(oxidized low density lipoprotein,ox-LDL),隨后被巨噬細胞的清道夫受體攝取形成泡沫細胞,隨后在ox-LDL作用下泡沫細胞壞死崩解形成粥樣斑塊[11]。HDL-C在上述過程中發揮轉運形成泡沫細胞必需的膽固醇酯的作用,進而抑制泡沫細胞[12]。可見降低LDL-C水平、提高HDL-C水平可以防止及延緩T2DM慢性并發癥發生。
綜上所述,本研究顯示,隨著T2DM病程的延長,慢性并發癥的發生風險隨之升高,HbA1c和LDL-C升高、HDL-C降低是T2DM慢性并發癥發生的危險因素,在臨床工作中,對于存在上述指標異常的T2DM患者需要進行必要的干預,這對降低并發癥發生有積極作用。
[1]PFOTZNER A,SCHCINDORF T,TSEHIPE D,et al.PlO-fix Study:effects of pioglitazone/metformin fixed combination in conlparison with a combination of metformin with glimepiride on diabetic dyslipidemia[J].Diabetes Technol Ther,2011,13(4):637-643.
[2]World Health Organization.Definition,diagnosis and classification of diabetes mellitus[J].Report of a WHO Consultation.1999,7(4).
[3]紀月霞,羅育紅,劉冬梅.吡格列酮對肥胖型糖尿病腎病患者微量白蛋白尿及體重的影響[J].中國老年學雜志,2012,32(20):4378-4379.
[4]李偉芳,王鵬,李華,等.老年2型糖尿病慢性并發癥發病時間及危險因素分析[J].中國全科醫學,2015,18(14):1632-1636.
[5]SHEEN Y J,SHEU W H.Risks of rapid decline renal function in patients with type 2 diabetes[J].World J Diabetes,2014,5(6): 835-846.
[6]吳雪怡,李航,文煜冰,等.2型糖尿病腎病患者腎臟病理改變與預后的臨床隊列研究[J].中華腎臟病雜志,2014,30(9):650-655.
[7]崔玲玲,單新莉,李虹.糖尿病腎病誘導期透析心血管并發癥護理對策[J].中華全科醫學,2014,12(3):487-488.
[8]OKADA T,NAGAO T,MATSUMOTO H,et al.Histological predictors for renal prognosis in diabetic nephropathy in diabetes mellitus type 2patients with overt proteinuria[J].Nephrology(Carlton),2012,17(1):68-75.
[9]黃光豪,曾華美.尿微量清蛋白檢測對診斷早期糖尿病腎病的臨床意義[J].檢驗醫學與臨床,2014,14(5):1907-1908.
[10]王玉梅.血壓及血脂與2型糖尿病腎病的相關性分析[J].臨床薈萃,2012,27(8):717-718.
[11]王會奇,何松明,李東升.2型糖尿病患者181例社區跟蹤十年并發癥和合并癥及治療情況變化分析[J].中國全科醫學,2012,15(12):4212-4215.
[12]高鑫,馬琳,楊華.2型糖尿病患者頸動脈斑塊危險因素分析[J].中華全科醫學,2015,13(4):584-585.
(張西倩編輯)
Onset time and risk factors of chronic complications in type 2 diabetes patients
Ai-li Ye,Hong-xia Zhao,Li-ya Gong
(Departmentof Endocrinology,Xiaoshan Hospital,Hangzhou,Zhejiang 311200,China)
Objective To investigate the onset time of chronic complications and its influencing factors in T2DM. M ethods A total of 120 patients with T2DM were collected.The first diagnosis of T2DM time was defined as the start point,and the first diagnoses of T2DM chronic complication time as the end point.Related risk factors of comp lications were analyzed.Results A number of 100 patients with chronic complications follow-up for 8 years,and the incidence was 83.3%.The incidence of the chronic complication raised year by year.The incidence of diabetic retinopathy was highest,followed by diabetic nephropathy and diabetes disease of cardiovascular diseases.Single factor analysis showed that fam ily history of diabetes,high blood pressure,smoking history,HbA1c,HDL-C,LDL-C and FBG were associated with T2DM chronic comp lications(P<0.05).Logistic regression analysis showed that high HbA1c,high LDL-C and low HDL-Cwere risk factors of T2DM chronic complications(P<0.05).Conclusions The risks of T2DM chronic complications increaseswith the course prolonged.High HbA1c,high LDL-C and low HDLC are risk factors of T2DM chronic complications.
type 2 diabetes;complication;risk factor
R 587.1
B
10.3969/j.issn.1005-8982.2016.12.030
1005-8982(2016)12-0139-04
2015-12-28

