手術(shù)干預(yù)控制60例瘢痕子宮再次剖宮產(chǎn)產(chǎn)后出血的療效觀察
蒲才秀,李秀泉,黃 嬋,周 瑋,但 陽
(重慶市婦幼保健院產(chǎn)科 400013)
?
手術(shù)干預(yù)控制60例瘢痕子宮再次剖宮產(chǎn)產(chǎn)后出血的療效觀察
蒲才秀,李秀泉△,黃嬋,周瑋,但陽
(重慶市婦幼保健院產(chǎn)科400013)
目的探討手術(shù)方式預(yù)防瘢痕子宮再次剖宮產(chǎn)產(chǎn)后出血的療效。方法選取瘢痕子宮再次剖宮產(chǎn)產(chǎn)婦60例(觀察組)進(jìn)行手術(shù)干預(yù)預(yù)防產(chǎn)后出血,與非瘢痕子宮產(chǎn)婦108例(對照組)進(jìn)行對比,比較兩組并發(fā)癥的發(fā)生率及產(chǎn)后出血發(fā)生率。結(jié)果觀察組并發(fā)癥的發(fā)生率和術(shù)中出血量明顯高于對照組(P<0.05),通過術(shù)中手術(shù)方式干預(yù)處理后,兩組產(chǎn)后出血發(fā)生率比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。結(jié)論手術(shù)方式的干預(yù)能有效減少瘢痕子宮再次剖宮產(chǎn)產(chǎn)后出血,值得推廣。
產(chǎn)后出血;剖宮產(chǎn)術(shù),再;子宮;瘢痕;手術(shù)方式
近年來,隨著二胎政策的實(shí)行,瘢痕子宮孕婦再次剖宮產(chǎn)也相應(yīng)增多,由此引發(fā)的如盆腹腔粘連、產(chǎn)后出血、前置胎盤、胎盤植入等相關(guān)問題增多,使手術(shù)難度加大,手術(shù)時(shí)間延長,甚至導(dǎo)致死亡。作者對瘢痕子宮再次剖宮產(chǎn)進(jìn)行手術(shù)干預(yù),有效控制了產(chǎn)后出血率,現(xiàn)報(bào)道如下。
1 資料與方法
1.1一般資料選取2014年9月至2015年6月本院收治的單胎剖宮產(chǎn)產(chǎn)婦168例。選擇瘢痕子宮患者再次剖宮產(chǎn)產(chǎn)婦60例為觀察組,年齡22~42歲,孕周35+1~41+1周,再次妊娠距離上次剖宮產(chǎn)時(shí)間為18個(gè)月至8年;選擇首次剖宮產(chǎn)產(chǎn)婦108例為對照組,年齡21~38歲,孕周36+2~41+5周。兩組產(chǎn)婦在年齡、孕周等一般資料比較,差異無統(tǒng)計(jì)學(xué)意義(P>0.05),具有可比性。排除凝血功能障礙產(chǎn)婦。
1.2方法
1.2.1干預(yù)方法兩組產(chǎn)婦入院后均未進(jìn)行試產(chǎn),在腰硬聯(lián)合麻醉下進(jìn)行子宮下段橫切口剖宮產(chǎn)術(shù)。觀察組術(shù)中干預(yù)方式:(1)充分分離盆腔粘連,以便發(fā)生產(chǎn)后出血時(shí)將子宮提出腹外,利于止血和對子宮進(jìn)行處置;(2)下推膀胱,以便對薄弱處的子宮肌層行手術(shù)加強(qiáng)處理,同時(shí)避免損傷膀胱;(3)子宮瘢痕薄弱處的加固縫合方式:①增加切口縫合處的邊距;②薄弱處同心圓縫合,左右褥式縫合,上下褥式縫合。對照組產(chǎn)婦進(jìn)行常規(guī)剖宮產(chǎn)術(shù)。兩組產(chǎn)婦術(shù)中均縫合腹膜切口,皮膚切口采用可吸收線皮內(nèi)縫合。
1.2.2采集產(chǎn)后出血量術(shù)中采用容積法及稱質(zhì)量法。用吸引器收集術(shù)中失血量,于有刻度的采集瓶內(nèi)測量,所用敷料術(shù)前、術(shù)后稱質(zhì)量,以凈增質(zhì)量折算出血量(1.05 g=1.00 mL);在產(chǎn)婦手術(shù)結(jié)束回病房之后,在其臀下鋪墊統(tǒng)一標(biāo)準(zhǔn)的產(chǎn)褥墊,將被血液浸染的產(chǎn)褥墊稱質(zhì)量,算出實(shí)際出血量。
1.2.3觀察指標(biāo)按第8版《婦產(chǎn)科學(xué)》標(biāo)準(zhǔn)[1],產(chǎn)后出血指胎兒娩出后24 h內(nèi)失血量超過500 mL,剖宮產(chǎn)時(shí)超過1 000 mL。比較兩組產(chǎn)婦產(chǎn)后出血發(fā)生率、術(shù)中出血量、術(shù)后24 h出血量,以及并發(fā)癥發(fā)生率。

2 結(jié) 果
2.1兩組剖宮產(chǎn)并發(fā)癥發(fā)生情況觀察組有39例(65.0%)存在盆腹腔粘連,其中有8例盆腹腔粘連嚴(yán)重,部分或全部子宮前壁與腹直肌呈肌性粘連;對照組有3例(2.8%)存在盆腹腔粘連。觀察組有42例(70.0%)患者存在子宮下段薄弱或僅有一層漿膜覆蓋,收縮差;對照組有6例(5.6%)存在子宮下段收縮差。觀察組有13例(21.7%)是前置胎盤,對照組有5例(4.6%)是前置胎盤;觀察組胎盤植入有14例(23.3%),對照組4例(3.7%)。觀察組瘢痕子宮再次剖宮產(chǎn)出現(xiàn)盆腹腔粘連、胎盤植入、前置胎盤、子宮下段收縮乏力的概率均明顯高于對照組(P<0.05),見表1。
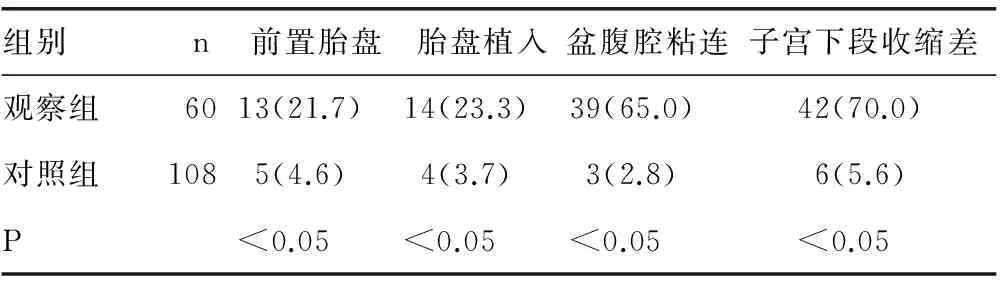
表1 兩組剖宮產(chǎn)并發(fā)癥發(fā)生情況比較[n(%)]
2.2兩組產(chǎn)后出血及術(shù)中、術(shù)后24 h平均出血量情況比較觀察組術(shù)中出血量為(386.2±196.4)mL,對照組為(316.4±211.4)mL,兩組術(shù)中出血量比較差異有統(tǒng)計(jì)學(xué)意義(P<0.05)。觀察組產(chǎn)后24 h出血量(426.0±228.2)mL,對照組產(chǎn)后24 h出血量(376.0±239.5)mL,兩組間比較差異無統(tǒng)計(jì)學(xué)意義(P>0.05)。觀察組有3例(5.0%)產(chǎn)后出血,對照組有5例(4.6%)產(chǎn)后出血,兩組產(chǎn)后出血發(fā)生率差異無統(tǒng)計(jì)學(xué)意義(P>0.05),見表2。

表2 兩組產(chǎn)婦術(shù)中出血量、產(chǎn)后24 h出血量、產(chǎn)后出血率比較
2.3兩組術(shù)后并發(fā)癥情況兩組均無產(chǎn)婦死亡及子宮切除例數(shù),隨訪兩組術(shù)后均無長期發(fā)熱、切口感染、晚期產(chǎn)后出血病例發(fā)生。
3 討 論
瘢痕子宮的常見原因有剖宮產(chǎn)術(shù)、子宮肌瘤剔除術(shù)、子宮畸形矯正術(shù)等,其中以剖宮產(chǎn)術(shù)最常見。瘢痕子宮者再次妊娠孕期及分娩時(shí)風(fēng)險(xiǎn)較大,新生兒轉(zhuǎn)入新生兒重癥監(jiān)護(hù)(NICU)率也較高[2-4]。近年來,因?yàn)槠蕦m產(chǎn)手術(shù)的成功率和安全性不斷提高,以及醫(yī)患關(guān)系緊張等問題,對于瘢痕子宮再次妊娠時(shí)分娩方式的選擇,臨床選擇再次剖宮產(chǎn)的比例仍較高[5]。報(bào)道稱瘢痕子宮再次剖宮產(chǎn)的產(chǎn)后出血的發(fā)生率12.28%~12.41%,明顯高于首次行剖宮產(chǎn)者(6.57%~7.50%)[6]。產(chǎn)后出血是我國孕產(chǎn)婦死亡的第1位原因,怎樣預(yù)防和治療產(chǎn)后出血是臨床醫(yī)師最關(guān)注的問題。本研究統(tǒng)計(jì)的首次剖宮產(chǎn)的產(chǎn)后出血發(fā)生率為4.6%,再次剖宮產(chǎn)的產(chǎn)后出血發(fā)生率為5.0%,均小于之前的文獻(xiàn)報(bào)道,可能與計(jì)算標(biāo)準(zhǔn)變化有關(guān),我國第8版之前的《婦產(chǎn)科學(xué)》沒有單獨(dú)提出剖宮產(chǎn)的產(chǎn)后出血的計(jì)算標(biāo)準(zhǔn)。本研究發(fā)現(xiàn)再次剖宮產(chǎn)的產(chǎn)后出血發(fā)生率與初次剖宮產(chǎn)產(chǎn)后出血發(fā)生率差異無統(tǒng)計(jì)學(xué)意義(P>0.05),說明本研究所采取的手術(shù)干預(yù)方式能顯著降低再次剖宮產(chǎn)的產(chǎn)后出血發(fā)生率。
對于再次剖宮產(chǎn)術(shù),進(jìn)入腹腔后首先觀察是否存在腹腔粘連,腹腔粘連也是瘢痕子宮產(chǎn)婦剖宮產(chǎn)術(shù)后出血的一項(xiàng)非常重要的原因。粘連的形成是多種因素共同作用的結(jié)果,其中炎癥、出血、血腫機(jī)化、機(jī)械性損傷占重要地位;術(shù)中分離腹直肌時(shí)肌纖維損傷、出血,術(shù)中脫落的纖維、滑石粉、手術(shù)縫線等引起不同程度的異物反應(yīng)及腹膜刺激引起的炎癥反應(yīng)均是形成粘連的因素[7]。在本研究中,觀察組盆腹腔粘連發(fā)生率為65.0%,顯著高于對照組(2.8%)。產(chǎn)婦剖宮產(chǎn)術(shù)后盆腹腔粘連的程度取決于自身的體質(zhì)、術(shù)者的縫合方式、熟練程度及手術(shù)時(shí)間等。目前,針對盆腹腔粘連的產(chǎn)婦沒有特別好的解決方法。初次剖宮產(chǎn)或子宮手術(shù)時(shí)盡量減少手術(shù)創(chuàng)傷,采用整齊的縫合方式、使用預(yù)防粘連的材料和藥物等能夠減少盆腹腔粘連的發(fā)生[8]。對于有盆腔粘連的瘢痕子宮產(chǎn)婦再次剖宮術(shù)時(shí)應(yīng)盡量充分分離粘連,充分分離子宮與壁層腹膜、腸管的粘連,便于在發(fā)生產(chǎn)后出血時(shí)將子宮提出腹外,壓迫止血和對子宮進(jìn)行處理(如子宮捆綁術(shù)或子宮切除等)。反之,在發(fā)生產(chǎn)后出血時(shí),如無法將子宮提出腹外,不僅不利于子宮止血的處置,而且可能在慌忙手術(shù)止血中發(fā)生臟器損傷,將影響對子宮的處置,嚴(yán)重危及產(chǎn)婦的生命安全。
再次剖宮產(chǎn)術(shù)中預(yù)防子宮收縮乏力極為重要[9]。在本研究中,60例瘢痕子宮產(chǎn)婦,術(shù)中發(fā)現(xiàn)有42例存在子宮下段薄弱收縮乏力;而產(chǎn)后出血的3例中有2例是子宮收縮乏力引起。由于前次剖宮術(shù)造成子宮瘢痕形成,瘢痕處的子宮肌纖維的彈性和縮復(fù)能力降低,引起術(shù)后宮縮乏力尤其是子宮下段收縮差,從而導(dǎo)致產(chǎn)后出血。瘢痕子宮再次剖宮產(chǎn)時(shí)術(shù)中失血量高于對照組(P<0.05),但經(jīng)手術(shù)加固縫合子宮下段薄弱處后加強(qiáng)了術(shù)后子宮收縮,使其術(shù)后24 h失血量與對照組差別不大。因此,對于瘢痕子宮再次行剖宮產(chǎn)術(shù)時(shí),要時(shí)刻觀察患者子宮下段厚度及收縮情況,一旦出現(xiàn)宮縮乏力的情況,除了藥物(包括縮宮素、卡前列素氨丁三醇等)積極促進(jìn)子宮收縮使用之外,應(yīng)注意局部子宮下段薄弱處的加固縫合術(shù)。在這步之前下推膀胱是非常重要的一步,在胎兒娩出前,子宮下段有張力的情況下進(jìn)行下推膀胱,便于下推膀胱的手術(shù)操作。下推膀胱,可充分暴露術(shù)野,避免在手術(shù)止血過程中對膀胱的損傷,便于子宮下段的加強(qiáng)縫合,特別是子宮下段薄弱蟬翼、胎兒毛發(fā)在漿膜下漂浮者。當(dāng)然,對于子宮下段厚度較好,無粘連者,可以不下推膀胱。下推膀胱后的加強(qiáng)縫合方式選擇:對于充分暴露的子宮下段可采取同心圓縫合、左右褥式縫合、上下褥式縫合,使得子宮下段增厚、收縮變強(qiáng)。恢復(fù)正常膀胱解剖位置或盆腔解剖結(jié)構(gòu),恢復(fù)子宮下段漿膜層的解剖結(jié)構(gòu),對預(yù)防產(chǎn)后出血也有不可忽視的作用。同時(shí),醫(yī)生應(yīng)該熟練掌握和應(yīng)用縫合技術(shù),在減少縫合時(shí)間的同時(shí)盡量保證創(chuàng)口對合整齊,減少術(shù)后子宮瘢痕的形成,從而減少產(chǎn)婦再次妊娠剖宮術(shù)后產(chǎn)后出血及并發(fā)癥發(fā)生。
綜上所述,瘢痕子宮再次剖宮產(chǎn)者并發(fā)癥發(fā)生率較高,提倡、鼓勵(lì)初產(chǎn)婦陰道分娩,避免沒有手術(shù)指針的剖宮產(chǎn)。對于再次剖宮產(chǎn)時(shí)應(yīng)積極做好術(shù)中手術(shù)干預(yù)預(yù)防產(chǎn)后出血,充分分離粘連、下推膀胱、加固子宮下段縫合,以減少再次剖宮產(chǎn)產(chǎn)后出血的發(fā)生。作者所提倡的手術(shù)方式還有待進(jìn)一步改進(jìn),針對術(shù)中具體情況采用相應(yīng)的手術(shù)方式,如對于子宮收縮乏力所采用的子宮壓迫縫合術(shù)[10],針對宮頸管內(nèi)出血采用的宮頸提拉式縫合技術(shù)[11]及針對子宮下段出血的改良式宮頸環(huán)扎術(shù)等[12]。
[1]謝幸,茍文麗.婦產(chǎn)科學(xué)[M].8版.北京:人民衛(wèi)生出版社,2013:211-215.
[2]韓一栩,劉玉珠.瘢痕子宮二次妊娠剖宮產(chǎn)術(shù)后并發(fā)癥發(fā)生情況分析[J].中國婦幼保健,2014,29(20):3246-3248.
[3]陳磊,劉輝,謝業(yè)麗,等.753例再次剖宮產(chǎn)病例的臨床分析[J].重慶醫(yī)學(xué),2014,43(25):3341-3342.
[4]Cho GJ,Kim LY,Min KJ,et al.Prior cesarean section is associated with increased preeclampsia risk in a subsequent pregnancy[J].BMC,2015,15(1):24.
[5]Homer CS,Besley K,Bell J,et al.Does continuity of care impact decision making in the next birth after a caesarean section (VBAC)? A randomised controlled trial[J].BMC Pregnancy Childbirth,2013,13(8):140.
[6]余琳,陳敦金.產(chǎn)后出血高危預(yù)警及防范[J].中國實(shí)用婦科與產(chǎn)科雜志,2014,30(4):251-254.
[7]付燕燕,梁新芳,張永紅.新式剖宮產(chǎn)對再次妊娠及再次剖宮產(chǎn)的影響[J].中國婦幼保健,2006,21(17):2361-2362.
[8]中華醫(yī)學(xué)會(huì)婦產(chǎn)科學(xué)分會(huì).預(yù)防婦產(chǎn)科手術(shù)后盆腹腔粘連的中國專家共識(shí)(2015)[J].中華婦產(chǎn)科雜志,2015,50(6):401-405.
[9]孫麗洲,楊娜娜,劉麗萍.陰道分娩及剖宮產(chǎn)產(chǎn)后出血預(yù)警及防范[J].中國實(shí)用婦科與產(chǎn)科雜志,2014,30(4):259-262.
[10]應(yīng)豪.子宮壓迫縫合術(shù):過去、現(xiàn)在和將來[J].國際婦產(chǎn)科學(xué)雜志,2011,38(5):375-377,389.
[11]鄧?yán)瑁G啵旎莩桑龋畬m頸提拉式縫合在前置胎盤剖宮產(chǎn)術(shù)宮頸管出血中應(yīng)用效果觀察[J].實(shí)用婦產(chǎn)科雜志,2014,30(4):281-283.
[12]吳曉娟,嚴(yán)園,周曉.改良式宮頸環(huán)扎術(shù)治療前置胎盤子宮下段出血的臨床研究[J].重慶醫(yī)學(xué),2015,44(17):2374-2375,2378.
Efficacy of surgeries on controlling postpartum hemorrhage in 60 women with cesarean section uterus scar in subsequent pregnancy
Pu Caixiu,Li Xiuquan△,Huang Chan,Zhou Wei,Dan Yang
(Department of Obstetrics,Chongqing Health Center for Women and Children,Chongqing,400013,China)
ObjectiveTo evaluate the efficiency of surgical procedure in preventing postpartum hemorrhage in patients with cesarean section uterus scar in subsequent pregnancy.MethodsA total of 60 women with cesarean section uterus scar in subsequent pregnancy were selected to be the observation group,while 108 cesarean section primipara were selected to be the control group.The incidence of postpartum hemorrhage,bleeding amount during operation and the incidence of complications between the two groups were compared.ResultsThe incidence of complications and bleeding amount during operation in observation group were significantly higher than those in control group(P<0.05).After interfered with surgical procedure,the incidence of postpartum hemorrhage in observation group was not significantly higher compared with control group(P>0.05).ConclusionPostpartum hemorrhage could be decreased with surgical procedure in women with cesarean section uterus scar in subsequent pregnancy,and the interference method in operation was valuable to spread.
postpartum hemorrhage;cesarean section,repeat;uterus;cicatrix;surgical procedure
蒲才秀(1983-),住院醫(yī)師,碩士,主要從事圍產(chǎn)醫(yī)學(xué)方面研究。△
,E-mail:781234408@qq.com。
論著·臨床研究10.3969/j.issn.1671-8348.2016.22.023
R719.8
A
1671-8348(2016)22-3089-02
2016-02-14
2016-04-22)

