低出生體重早產兒兩種鼻飼喂養方法的臨床觀察
云南省紅河州第四人民醫院(661699)高紅云
早產兒常由于吸吮和吞咽功能差需要鼻飼喂養,合適的喂養方式可促使他們順利度過喂養關,提高低出生體重早產兒的存活率及生存質量。我院選取56例于新生兒科住院需鼻飼喂養的低出生體重早產兒,分別采用間斷鼻飼注入喂養、輸液泵間斷持續鼻飼輸注喂養兩種方式,觀察其效果,現報道如下。
1 資料與方法
1.1 一般資料 選取2012年2月~2015年5月在我院新生兒科住院,胎齡29~34周,出生體重在1250~1800g的早產兒56例,日齡1~3天,吸吮和吞咽功能差需要鼻飼喂養,排除了窒息、消化系統并發癥及先天畸形等嚴重并發癥。將56例患兒隨機分為2組。A組:間斷鼻飼注入喂養,共28例。B組:輸液泵間斷持續鼻飼輸注喂養,共28例。兩組在性別、胎齡、出生體重、開始喂養時間等方面均無顯著差異,具有可比性(P>0.05),見附表1。
1.2 方法 將56例患兒隨機分組后,均同時按早產兒常規護理,進行部分靜脈營養,直至達到完全胃腸道營養。經鼻腔插入新生兒胃管,各組用同一品牌早產兒配方奶粉。A組:起始每次奶量2ml/kg,用10ml無菌注射器將奶量緩慢注入,持續時間3~5分鐘,每3小時一次,每天遞增2ml/kg;B組:輸液器連接胃管,使用微量注射泵持續鼻飼輸注1小時,起始奶量2ml/(kg·h),間歇2小時后再繼續進行,每天遞增2ml/kg。
1.3 觀察指標 開始喂養后即觀察兩組早產兒鼻飼的奶量及嘔吐情況,每3小時測量胃內殘余奶量、每天測量腹圍,記錄開始喂養時間及達到完全胃腸道內喂養時間、體重最大下降率、恢復出生體重時間、黃疸持續時間、肝功能,再寫上出院時間和出院時體重。有下列情況之一考慮喂養不耐受:①頻繁嘔吐,每天超過3次以上;②奶量不增加或減少,持續3d以上;③胃殘余量超過上次喂養量的1/3;④腹脹(24小時腹圍>1.5cm,伴有腸型);⑤胃內咖啡物,大便潛血陽性;第2周末每次喂入量<8ml/kg[1]。
1.4 統計學分析應用SPSS16.0軟件進行統計,計量資料以(±s)表示,計數資料采用χ2檢驗,以P<0.05計為差異有統計學意義。
2 結果
2.1 兩組在喂養后臨床結果顯示,兩組無壞死性小腸結腸炎發生,平均住院天數差異無統計學意義(P>0.05);A組生理性體重下降最大率大、呼吸暫停、喂養不耐受例數增多、恢復出生體重時間長、黃疸持續時間長、達到完全胃腸道內喂養時間長及出院時體重增長,差異均有統計學意義(P<0.05)。詳見附表2。
2.2 兩組在喂養7日查肝功能結果顯示,A組的血清總膽紅素值和血清膽汁酸的水平高于B組,差異有統計學意義(P<0.05)。兩組的其他肝功能指標差異無統計學意義(P>0.05)。詳見附表3。

附表1 兩組臨床資料比較
附表2 兩組喂養結果比較(±s)
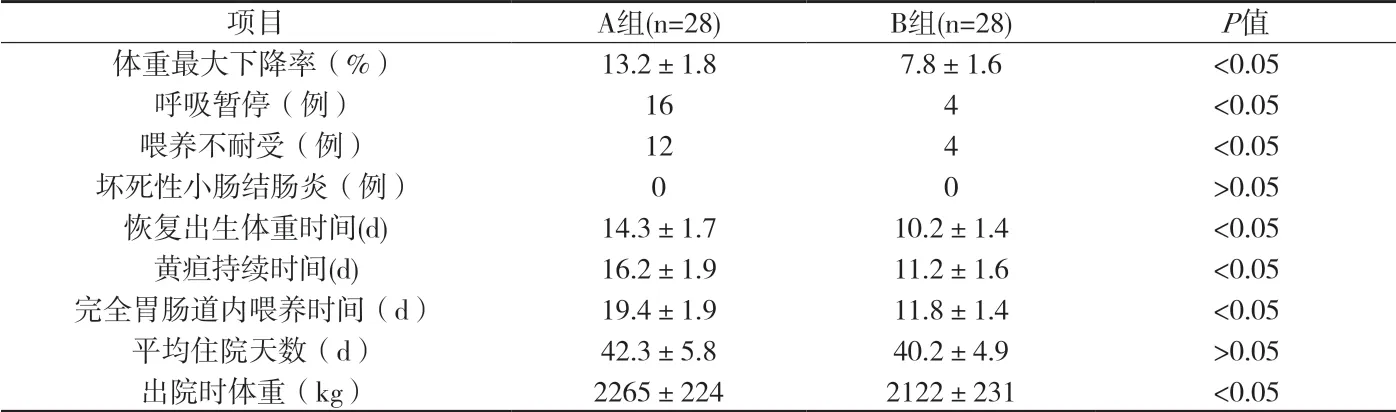
附表2 兩組喂養結果比較(±s)
項目 A組(n=28) B組(n=28) P值體重最大下降率(%) 13.2±1.8 7.8±1.6 <0.05呼吸暫停(例) 16 4 <0.05喂養不耐受(例) 12 4 <0.05壞死性小腸結腸炎(例) 0 0 >0.05恢復出生體重時間(d) 14.3±1.7 10.2±1.4 <0.05黃疸持續時間(d) 16.2±1.9 11.2±1.6 <0.05完全胃腸道內喂養時間(d) 19.4±1.9 11.8±1.4 <0.05平均住院天數(d) 42.3±5.8 40.2±4.9 >0.05出院時體重(kg) 2265±224 2122±231 <0.05
附表3 兩組喂養7日肝功能結果比較(±s)

附表3 兩組喂養7日肝功能結果比較(±s)
項目 A組(n=28) B組(n=28) P值血清總膽紅素(TB,umol/L) 216±16.3 198±16.48 <0.05血清結合膽紅素(CB,umol/L) 20.5±9.2 19.2±9.7 >0.05血清膽汁酸(TBA,umol/L) 22.4±8.6 17.0±4.3 <0.05血清白蛋白(ALB,g/L) 30.9±1.9 30.2±1.4 >0.05
3 討論
早產兒吸吮力較差,吞咽反射弱,噴門括約肌松弛,胃容量小,易發生溢乳窒息;消化力弱,易發生嘔吐、腹脹、腹瀉[2];淀粉酶發育不全,脂肪消化能力差,壞死性小腸結腸炎發病率高。早產兒尤其極低出生體重兒,由于缺乏經口喂養所需要的吸吮力、協調的吞咽功能及食管運動的同步功能,使胃腸道喂養的建立有許多困難,通常需要胃腸管飼法喂養。
通過比較間斷鼻飼注入喂養和輸液泵間斷鼻飼輸注喂養兩種方式,發現輸液泵間斷鼻飼輸注喂養組患兒生理性體重下降率小,不易發生呼吸暫停,能較快恢復出生體重,喂養耐受性好,達到胃腸內全喂養的時間短,出院時體重增長滿意,符合Schanler報道的間隙推注喂養顯著改善了喂養的耐受性,表現為較少的胃殘留和較快的體重增長。符合Dollberg報道的間隙推注喂養達到全腸內營養時間明顯縮短。
分析其原因:可能是模擬正常喂養模式,符合早產兒的生理特點,滿足早產兒的營養需要。對早產兒代謝和生化干擾少,不干擾早產兒的呼吸,符合張玉俠等報道的輸液泵間斷喂養能減少胃潴留和呼吸暫停次數[3];早期微量喂養有利于早產兒胃腸道血液的供應,刺激血清胃腸道激素水平,促進胃電活動及胃腸動力[4];采用輸液泵間斷鼻飼喂養,微量注射泵持續均勻、緩慢推注,減少對胃粘膜刺激,不易引起急性胃擴張及返流,間歇交替喂養,可以促進胃腸道運動功能成熟,又能減少腹脹、嘔吐等喂養不耐受的發生;避免了手工操作易出現推注速度快,同時由于壓力大而胃排空相對緩慢,易引起嗆咳、腸黏膜損傷、急性胃擴張及胃內容物反流窒息;輸液泵間斷鼻飼輸注喂養法胃殘留少,減少了腸道細菌的繁殖及腸黏膜的損傷,降低了壞死性小腸結腸炎的發病率;能避免長時間腸外營養帶來的胃腸功能發育不良,腸內菌群失調等諸多并發癥。在兩組病例中均無壞死性小腸結腸炎的發生,可能與觀察病例數少有關。輸液泵間斷鼻飼輸注喂養組患兒黃疸消退快,血清總膽紅素值和血清膽汁酸的水平低于間斷鼻飼注入喂養組,可以盡早腸內營養,早期微量喂養進入腸管的乳汁可以直接營養腸道細胞,促進胃腸激惹以及腸道黏膜消化酶的分泌,同時增強胃動力和促進胃腸道功能的良性刺激,并有利于建立腸道的正常菌群,促進尿膽原的生成,減少膽紅素的腸肝循環,減輕黃疸[5];輸液泵間斷鼻飼輸注喂養達到胃腸內全喂養的時間短進而降低長期靜脈營養中長鏈脂肪酸引起的膽汁淤積癥,避免黃疸的加重。
因此,輸液泵間斷鼻飼喂養是早產兒較好的一種喂養方法,提高早產兒的生存質量,使其生長結局得到改善,值得臨床推廣。

