不同手術方式治療硅油填充眼并發性白內障的療效觀察
陳 曦,謝 平,陳雪娟
?
·臨床研究·
不同手術方式治療硅油填充眼并發性白內障的療效觀察
陳曦,謝平,陳雪娟
?METHODS: The data of 75 eyes of 75 patients with cataract induced by silicone oil-filled eye were reviewed. Those patients were divided into group A, B, C. The patients in group A were treated by phacoemulsification combined with silicone oil removal through pupil and IOL implantation, the patients in group B were treated by phacoemulsification combined with silicone oil removal through 23G vitrectomy system and IOL implantation, the patients in group C were treated by phacoemulsification combined with silicone oil removal through 20G vitrectomy system and IOL implantation. The operation time, intraocular pressure, best corrected visual acuity (BCVA), discomfort days and complications before and after the surgery were compared.
?RESULTS: The differences of the intraocular pressure were not statistically significant between the three groups after the surgery. The BCVA of the three groups were all improved, but the differences were not statistically significant between three groups. The differences in postoperative complications showed no statistically significant. Otherwise, group A and B cost less operation time. The discomfort days of group A were less than other groups.
?CONCLUSION: Three different surgical methods were safe and effective, appropriate surgical approach could be chosen according to the patients’ clinical manifestations. For patients with cataract induced by silicone oil-filled eye whose retina recovered well, phacoemulsification combined with silicone oil removal through pupil and IOL implantation is a time-saving, safe and effective method.
目的:比較三種手術方式治療硅油填充眼并發性白內障的臨床療效。
方法:回顧性分析75例75眼硅油填充眼并發性白內障患者,分成三組,A組采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術,B組采取23G玻璃體切除系統經睫狀體扁平部硅油取出聯合白內障超聲乳化摘除及IOL植入術,C組采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。比較三組手術時間、術前術后眼壓和最佳矯正視力、術后眼部刺激癥狀時間、并發癥的發生情況。
結果:三組術眼術后眼壓組間比較無統計學差異,術后視力較術前均有所提高,組間比較無統計學差異,并發癥三組也沒有差異;但是A組和B組較C組所需手術時間更短;在術后眼部刺激癥狀時間上,A組較B組和C組更短。
結論:三組手術方式均安全有效,應根據患者病情選擇適合的手術方式,對于術前明確眼底情況恢復良好的硅油填充眼并發性白內障,經瞳孔區硅油取出聯合白內障超聲乳化及IOL植入術是一種快速安全有效的聯合手術方式。
白內障;硅油填充眼;超聲乳化;硅油取出;20G;23G
引用:陳曦,謝平,陳雪娟.不同手術方式治療硅油填充眼并發性白內障的療效觀察.國際眼科雜志2016;16(11):2063-2066
0 引言
自硅油被作為玻璃體腔填充物以來,被廣泛應用于玻璃體視網膜手術中,為復雜性玻璃體視網膜手術的成功提供了保障[1]。然而長時間硅油填充可引起如硅油乳化、角膜變性、繼發性青光眼、并發性白內障等一系列并發癥。其中白內障的發生率最高,有報道顯示,硅油填充術后并發性白內障的發生率可高達100%[2-3]。因此大多數患者需進行硅油取出術和白內障摘除術兩種手術,選擇一種安全有效的聯合手術方式成為臨床中經常遇到的問題。目前硅油取出聯合白內障摘除主要有經瞳孔區和睫狀體扁平部兩種手術路徑[2],而經睫狀體扁平部又可分為利用20G和23G玻璃體切除系統進行硅油取出兩種方式。本文主要對三種手術方式治療硅油填充眼并發性白內障的臨床療效進行回顧性分析,現報告如下。
1 對象和方法
1.1對象回顧性分析2013-07/2016-04在江蘇省人民醫院眼科行硅油取出聯合白內障超聲乳化摘除術的臨床病例75例75眼,其中男40例,女35例,年齡35~72歲(平均54.1±8.0)歲。所有患眼術前檢查顯示視網膜恢復良好,如果白內障嚴重影響視網膜檢查者,其玻璃體手術后早期復查情況顯示視網膜恢復良好。眼底情況恢復不佳、未植入人工晶狀體(intraocular lens,IOL)、嚴重硅油乳化、結膜瘢痕化嚴重的患者未納入本研究。按照不同手術方法將研究對象分為分成A、B、C三組,A組25眼,采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術;B組27眼,采取23G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術;C組23眼,采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。術后隨訪3~6mo,比較分析三種手術方式的手術時間、術前術后最佳矯正視力(best corrected visual acuity,BCVA)、術前術后眼壓(術后1d,1wk,3mo)、術后眼部刺激癥狀時間、術后并發癥。三組病例行硅油注入術的病因包括視網膜脫離、增生性糖尿病性視網膜病變、玻璃體積血等。三組病例的一般情況經統計學分析,差異無統計學意義(表1)。每位患者在術前都簽署了知情同意書。
1.2方法
1.2.1手術方法術前充分散瞳,常規球后麻醉后,A組:11∶00位角鞏膜緣制作3.0mm透明角膜切口,3∶00位做輔助側切口,前房內注入黏彈劑,5.5~6mm直徑連續環形撕除前囊,水分離,應用超聲乳化儀(INFINITY)超聲乳化晶狀體核,吸除皮質,撕開后囊(直徑約3~3.5mm)。3∶00位側切口插入23G灌注管,通過后囊切口向玻璃體腔注入灌注液,20G靜脈穿刺針套管頭端修剪出斜面(長約7mm),后接玻切機(MILLENNIUM),自11∶00位角膜切口伸入前房,至后囊平面下方硅油內,設置機器最大負壓500mmHg,利用腳踏控制負壓,勻速吸除全部硅油。移除灌注管,前房注入黏彈劑,植入折疊型IOL于囊袋或睫狀溝內,水密主、側切口,檢查是否存在滲漏,必要時10-0尼龍線縫合切口一針,調整眼壓至正常;B組:白內障超聲乳化摘除步驟同A組,在囊袋內植入折疊型IOL,水密切口(必要時10-0尼龍線縫合主切口一針);角鞏膜緣后3.5mm持23G套管針做顳上、顳(或鼻)下方睫狀體扁平部穿刺口,顳下方置灌注管,用輸血管剪斷頭端后套住顳(或鼻)上方的套管,后接玻切機,吸除全部硅油,7-0可吸收縫線經結膜縫合鞏膜穿刺口各一針,通過透明角膜側切口注水調整眼壓至正常;C組:白內障超聲乳化摘除及IOL植入步驟同B組;剪開球結膜,電凝止血,角鞏膜緣后3.5mm做顳下、顳(或鼻)上方睫狀體扁平部20G穿刺口,顳下方置灌注管,利用和A組同樣的裝置(20G靜脈穿刺針套管頭端修剪出斜面)從顳(或鼻)上方睫狀體平坦部切口吸除全部硅油,7-0可吸收縫線分別縫合鞏膜切口和結膜切口,通過透明角膜側切口注水調整眼壓至正常。因本研究中三組患者術前均明確眼底恢復良好,故術中未再使用光導纖維進行眼底檢查。
表1研究對象一般情況

組別眼數年齡(x±s,歲)男/女硅油填充時間(x±s,mo)A組2555.1±8.814/117.5±4.4B組2753.2±8.514/138.4±4.7C組2354.0±6.812/118.3±4.6 F/χ20.3560.1080.28P0.7020.9480.757
注:A組:采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術;B組:采取23G玻璃體切除系統經睫狀體扁平部硅油取出聯合白內障超聲乳化摘除及IOL植入術;C組:采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。
1.2.2觀察指標及療效評價標準記錄三組手術時間,術前、術后眼壓(術后1d,1wk,3mo),術前、術后3mo最佳矯正視力,術眼刺激癥狀持續時間,并發癥情況。
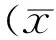
2 結果
2.1術中術后一般情況三組患者均順利完成手術,其中A組中有2眼因后囊撕開直徑較大,將IOL植入于睫狀溝,其余IOL全部植入于囊袋中。隨訪3~6mo,所有術眼IOL位置居中。術后第1d部分術眼角膜輕度水腫,常規予妥布霉素地塞米松眼液抗炎治療,術后1wk復查時所有術眼角膜均恢復透明。
2.2手術時間A、B、C組平均手術時間分別為24.2±5.2、25.2±3.7、28.6±4.8min,三組手術時間比較有統計學差異(F=6.068,P=0.004),使用SNK-q法進行兩兩比較,A組和B組手術時間無統計學差異,而C組與A組、B組手術時間比較有統計學差異(P<0.05)。
2.3眼壓三組組間眼壓比較,術前和術后眼壓總體間差異無統計學意義(F=0.555,P=0.576);組內不同時間點間眼壓不全相同,差異有統計學意義(F=82.310,P<0.001,表2)。對不同組間不同時間點進行比較,顯示A、B、C三組結果均呈現為術后1d,1wk,3mo眼壓均低于術前眼壓,差異均有統計學意義(P<0.05);術后1wk,3mo眼壓高于術后1d,差異有統計學意義(P<0.05);數后1wk和術后3mo眼壓無明顯統計學差異(表3)。術后個別眼壓偏高的術眼,局部使用鹽酸卡替洛爾滴眼液或布林佐胺滴眼液治療后,眼壓均恢復正常范圍。術后未發生一過性低眼壓(眼壓<6mmHg)。

表2 三組患者手術前后眼壓 ,mmHg)
注:A組:采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術;B組:采取23G玻璃體切除系統經睫狀體扁平部硅油取出聯合白內障超聲乳化摘除及IOL植入術;C組:采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。aP<0.05vs術前;cP<0.05vs術后1d。
表3三組患者不同時間點眼壓兩兩比較P值

組別眼數術后1dvs術前術后1wkvs術前術后3movs術前術后1wkvs術后1d術后3movs術后1d術后3movs術后1wkA組25<0.0010.0010.015<0.001<0.0010.420B組27<0.001<0.0010.0030.001<0.0010.129C組23<0.0010.0140.0400.001<0.0010.674
注:A組:采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術;B組:采取23G玻璃體切除系統經睫狀體扁平部硅油取出聯合白內障超聲乳化摘除及IOL植入術;C組:采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。

表4 三組患者術前術后最佳矯正視力 眼
注:A組:采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術;B組:采取23G玻璃體切除系統經睫狀體扁平部硅油取出聯合白內障超聲乳化摘除及IOL植入術;C組:采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。
2.4視力術前及術后3mo三組患眼的BCVA見表4。分別對每個組的術前、術后BCVA進行對比,差異均有統計學意義(A組Z=-3.235,P=0.001;B組Z=-3.229,P=0.001;C組Z=-3.367,P=0.001),說明術后三個組的BCVA較術前均有提高。將三組術前BCVA和術后BCVA進行兩兩比較,差異均無統計學意義(表5)。
2.5術后眼部刺激癥狀持續時間三組患者均存在不同程度的眼部刺激癥狀(眼部疼痛、異物感、流淚等),其中A、B、C組平均眼部刺激癥狀持續時間分別為4.6±2.0、6.5±1.8、8.3±3.3d,差異有統計學意義(H=21.510,P=0.000),Nemenyi法進行兩兩比較發現,A組與B組、C組均存在統計學差異,而B組和C組無統計學差異(表6)。
2.6并發癥三組術眼均未發生角膜內皮失代償、脈絡膜上腔出血、眼內炎、等嚴重并發癥,視網膜脫離復發、玻璃體積血發生情況見表7,發生率無統計學差異(Fisher確切概率法)。
3 討論
硅油作為一種暫時的眼內填充物,提高了復雜性玻璃體視網膜手術成功率,但白內障發生發展卻使患者視力再次下降,并且硅油長期留存會產生一系列并發癥,因此需對玻璃體切除術后硅油填充眼的患者進行白內障摘除術和硅油取出術兩種手術。為了減少患者手術次數,降低費表5三組患者最佳矯正視力兩兩比較用和痛苦,縮短恢復時間,目前臨床中多選擇聯合手術方式[2,4-5]。但由于聯合手術有多種手術方式和路徑選擇,手術方式的選擇成為大家經常探討的問題。

組間比較術前χ2P術后χ2PA組vsB組0.880.640.170.92A組vsC組1.340.510.110.95B組vsC組0.070.970.001.00
注:A組:采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術;B組:采取23G玻璃體切除系統經睫狀體扁平部硅油取出聯合白內障超聲乳化摘除及IOL植入術;C組:采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。
表6三組患者眼部刺激癥狀持續時間兩兩比較

組間比較χ2PA組vsB組8.810.01A組vsC組20.86<0.01B組vsC組3.050.22
注:A組:采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術;B組:采取23G玻璃體切除系統經睫狀體扁平部硅油取出聯合白內障超聲乳化摘除及IOL植入術;C組:采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。
表7三組患者術后并發癥眼(%)

組別眼數視網膜脫離復發玻璃體積血A組252(8)2(8)B組272(7)1(4)C組233(13)1(4) P0.7850.834
注:A組:采取經瞳孔區硅油取出聯合白內障超聲乳化摘除及IOL植入術;B組:采取23G玻璃體切除系統經睫狀體扁平部硅油取出聯合白內障超聲乳化摘除及IOL植入術;C組:采取20G玻璃體切除系統經睫狀體扁平部切口硅油取出聯合白內障超聲乳化摘除及IOL植入術。
目前臨床上主要有經瞳孔區和睫狀體扁平部取硅油聯合白內障摘除兩種手術路徑。前者手術步驟簡化,減少了后發性白內障的發生,并降低了周邊部視網膜損傷及眼內出血的可能性;但硅油經瞳孔區引流,可能損害角膜內皮,且不易使用光導纖維檢查視網膜。后者術中硅油不經前房,避免硅油虹膜、房角殘留及對角膜內皮損傷,便于光導纖維進入玻璃體腔檢查視網膜并及時處理;但手術步驟較多、易出現后發性白內障、術后可能引起玻璃體出血及周邊部視網膜脫離[2,4]。
通過我們的觀察,本研究中的三種手術方式在臨床療效上是基本一致的。眼壓方面,三組患眼術后的眼壓組間比較無統計學差異,術后1d三組眼壓均偏低,但在術后1wk,3mo時眼壓均在正常范圍。三組術后視力較術前均有所提高,組間術后視力比較沒有統計學差異。并發癥方面也沒有差異,三組均未發生脈絡膜上腔出血、角膜內皮失代償等嚴重并發癥。因此三種手術方式治療硅油填充眼并發性白內障均是安全有效的。
但在手術時間上,A組和B組較C組手術所需時間更短。這是因為C組術中需剪開球結膜制作鞏膜切口,術中出血較多,需電凝止血,分別縫合鞏膜切口和結膜切口,因此耗費時間更長;在術后眼部刺激癥狀時間上,三組也是存在差異的,A組術后眼部不適感時間最短,而B組和C組眼部不適感存在時間較長。這是由于A組減少了鞏膜切口,損傷小,切口無需縫合或僅10-0線縫合,故術后反應更小,恢復更快。同時A組術中已去除瞳孔區的后囊,無需再次治療后發性白內障。因此在同樣安全性和有效性的前提下,A組經瞳孔區取硅油的方式有耗時短、術后恢復快、減輕患者痛苦等優點,較B、C組更有優勢。
本研究中患者術前均明確眼底情況恢復良好,故術中未再進行眼底檢查,但是對術前已確認有視網膜前膜形成或視網膜脫離、晶狀體混濁嚴重無法觀察眼底情況者,則需行經睫狀體扁平部取油,以便于在術中通過光導纖維檢查眼底,若需再次手術,可以增加三通道切口,進行玻璃體視網膜操作。對于B、C組兩種經睫狀體扁平部的方法比較,手術療效和安全性無明顯差異,但是23G微創手術切口創傷更小,操作簡單,手術時間更短。
在手術技巧方面,三組手術方式我們均選擇先行超聲乳化摘除白內障,然后再行硅油取出術,這樣超聲乳化術中玻璃體腔有硅油支撐,前房和眼壓均較穩定,從而減小了發生并發癥的風險,術后反應相對較輕,角膜內皮損傷也更小[5];同時,摘除白內障后,對于后續硅油取出的觀察也更為有利。在超聲乳化摘除過程中,應注意避免使用過高灌注壓,充分利用劈核技術,手法碎核,防止過高的灌注壓、能量、負壓損傷脆弱的懸韌帶和后囊;A組中我們聯合使用撕囊針和眼內鑷撕除后囊,先用撕囊針制作后囊切口,反折切口處后囊瓣,再用眼內鑷連續環形撕囊,以確保后囊撕除成功。在硅油取出的過程中,三組均采用玻切機的負壓主動抽吸硅油,通過腳踏控制負壓勻速取出硅油,保證眼壓始終維持在正常范圍,減少因眼壓劇烈波動引起脈絡膜上腔出血等嚴重并發癥;而且通過負壓將油珠吸引至切口附近,更易于取干凈眼內硅油[6]。主動抽吸的優勢還在于A組術中將抽吸頭伸入硅油液面之下,主動將硅油吸出,減少了硅油進入前房從而損傷角膜內皮和房角的可能。在切口的處理上,雖然理論上23G切口可以免縫合,但是在臨床中我們發現由于硅油取出后玻璃體腔內全部為水填充,極易從切口滲漏,術后低眼壓發生率高,從而造成并發癥發生率較高,目前國內已有類似的報道[7]。故B組在術后均縫合鞏膜切口一針,我們觀察到B組術后眼壓與A、C組比較并無差異,且沒有術后一過性低眼壓發生(眼壓<6mmHg)[8],并發癥與其他兩組比較也無差異。
綜上所述,對于術前已查明眼底情況恢復良好的硅油填充眼并發性白內障患者,我們認為經瞳孔區硅油取出聯合白內障超聲乳化及IOL植入術安全有效、耗時短、損傷小、術后恢復快,是一種快速安全有效的聯合手術方式。而對于眼底情況不明的患者,可選用23G硅油取出聯合白內障超聲乳化摘除的手術方式。在臨床工作中應根據患者病情選擇適合的聯合手術方式。
1 Ozdek S,Yuksel N,Gurelik G,etal. High-density silicone oil as an intraocular tamponade in complex retinal detachments.CanJOphthalmol201l;46(1):51-55
2王若芳,高搖偉,崔搖巍.硅油充填眼并發性白內障手術治療的研究進展.國際眼科雜志2014;14(4):641-643
3 Fedeman JL, Schubert HD.Complications associated with the use of silicone oil in 150 eyes after retina-vitre-ous surgery.Ophthalmology1988;95(7):870-876
4高俊華.超聲乳化聯合經后囊硅油取出及人工晶狀體植入術.中華眼外傷職業眼病雜志2014;36(7):544-546
5張奕霞,楊煒,邱明磊,等. 硅油取出前后聯合超聲乳化白內障摘除術的臨床分析.國際眼科雜志2012;12(6):1104-1106
6婁明志,梅海峰.有晶狀體眼硅油取出術的臨床觀察.中華眼外傷職業眼病雜志2014; 36(10):779-780
7林雪松,宋晏平,黃麗娟,等.微創硅油取出術23G穿刺口不同處理方式比較.中華眼外傷職業眼病雜志2016;1:64-67
8 Kim SW, Oh J, Yang KS,etal. Risk factors for the development of transient hypotony after silicone oil removal.Retina2010;30(8):1228-1236
Comparison of three kinds of surgical methods for cataract induced by silicone oil-filled eye
Xi Chen, Ping Xie, Xue-Juan Chen
s:National Natural Science Foundation (No. 81400435); Six Talent Peaks Project in Jiangsu Province (No.2013-WSW-015); Natural Science Foundation of Jiangsu Province (No.BK20141027)
Ping Xie. Department of Ophthalmology, Jiangsu Province Hospital, Nanjing 210029, Jiangsu Province, China. xieping9@126.com
2016-07-23Accepted:2016-10-12
?AIM: To compare the clinical efficacy of three combined surgical treatments for cataract induced by silicone oil -filled eye.
cataract; silicone oil-filled eye; phacoemulsification; silicone oil removal; 20G; 23G
國家自然科學基金青年科學基金項目(No.81400435);江蘇省“六大人才高峰”資助項目(No.2013-WSW-015);江蘇省自然科學基金青年基金(No.BK20141027)
(210029)中國江蘇省南京市,江蘇省人民醫院眼科
陳曦,畢業于南京醫科大學,碩士,主治醫師,研究方向:白內障、眼底病。
謝平,畢業于日本大阪大學,博士,副教授,副主任醫師,碩士研究生導師,研究方向:白內障、眼底病.xieping9@126.com
2016-07-23
2016-10-12
Chen X, Xie P, Chen XJ. Comparison of three kinds of surgical methods for cataract induced by silicone oil-filled eye.GuojiYankeZazhi(IntEyeSci) 2016;16(11):2063-2066
10.3980/j.issn.1672-5123.2016.11.19
Department of Ophthalmology,Jiangsu Province Hospital, Nanjing 210029, Jiangsu Province, China

