內、外側解剖鋼板治療脛骨遠端骨折臨床效果比較
車廣偉 吳學建 肖鵬 朱旭
(鄭州大學第一附屬醫院 骨科 河南 鄭州 450052)
?
內、外側解剖鋼板治療脛骨遠端骨折臨床效果比較
車廣偉 吳學建 肖鵬 朱旭
(鄭州大學第一附屬醫院 骨科 河南 鄭州 450052)
目的 探討比較內、外側解剖型鋼板內固定治療脛骨遠端骨折的臨床效果。方法 回顧性分析2012年10月至2014年9月鄭州大學第一附屬醫院創傷骨科收治的45例脛骨遠端骨折患者資料,其中男19例,女26例,分別采用內、外側鋼板行內固定治療。全部病例隨訪12~18個月,平均15.1個月,定期復查X線片,末次隨訪記錄骨折愈合時間,并根據美國足踝外科協會(AOFAS)和疼痛視覺模擬(VAS)評分結果對比評估臨床療效。結果 內側組手術時間短于外側組(P<0.05),術中出血量少于外側組(P<0.05)。兩組骨折愈合時間、術后并發癥如感染、畸形愈合以及術后踝關節AOFAS評分、VAS評分差異無統計學意義(P>0.05)。結論 脛骨遠端骨折的治療效果并不依賴于應用內側或者外側鎖定鋼板,在臨床上盡可能應用微創鋼板接骨術(MIPO),術中盡可能減少骨膜剝離及對局部血運的破壞,可能更有利于患者術后功能恢復并減少并發癥發生率。
脛骨骨折;鎖定鋼板;骨折愈合;并發癥
脛骨遠端由于其特殊的解剖學特點,如髓腔大,皮質骨薄弱,前內側軟組織覆蓋菲薄,不能提供良好的血運及有效的軟組織保護,骨膜血管及滋養動脈的差異使其骨折后更易導致不愈合[1]。尤其是高能量暴力損傷導致的開放性骨折,常直接引起大面積的皮膚及肌肉、血管等損傷,嚴重者甚至需要截肢手術[2]。鋼板等內固定物對局部軟組織要求較高,術后易出現傷口感染,延遲愈合,不愈合甚至局部皮膚壞死等并發癥,嚴重者因鋼板外露,慢性骨髓炎等導致骨不連、畸形愈合及踝關節創傷性關節炎等[3]。脛骨遠端骨折的治療結果取決于局部軟組織條件、骨折的復位質量及內固定物的選擇等。目前脛骨遠端骨折治療方法多樣,但效果不盡滿意,治療選擇上仍存在爭議。本研究通過比較分別應用內、外側解剖型鋼板的行切開復位內固定治療的45例并獲得平均超過1 a隨訪的脛骨遠端骨折患者資料,旨在對兩種治療方式進行系統評價,以期為臨床選擇更好的治療策略提供理論依據。
1 材料與方法
1.1 患者選擇標準 納入標準:經DR及CT影像學檢查確定為踝關節近端7 cm以內脛骨遠端骨折;骨折時間小于3周;對治療均知情同意,并簽署知情同意書。排除標準:脛骨遠端骨折合并近端骨折;骨折合并顱腦損傷;病理性骨折;骨折合并嚴重心肺功能異常經短期內科治療無法糾正者。共納入45例符合標準患者,均獲得12~18個月的隨訪。根據治療方式不同分為內側組和外側組。
1.2 一般資料 內側組:男10例,女15例,年齡31~67歲,平均49.6歲。致傷原因:車禍傷19例,高處墜落傷4例,摔傷2例。根據骨折AO分型:A型11例,B型5例,C型9例。合并同側腓骨中遠1/3骨折12例。受傷至手術時間3~16 d,平均7.5 d。外側組:男9例,女11例,年齡33~62歲,平均48.7歲。致傷原因:車禍傷12例,高處墜落傷5例,摔傷3例。根據骨折AO分型:A型8例,B型4例,C型8例。合并同側腓骨中遠1/3骨折10例。受傷至手術時間4~14 d,平均7.9 d。其中合并糖尿病、高血壓病史患者均在血糖、血壓控制良好后施行手術。術前患肢抬高冷敷,應用活血消腫藥物,兩組患者手術均由同一醫生在軟組織條件改善、皮膚皺褶出現后施行手術。兩組性別、年齡、致傷原因、骨折AO分型、內科合并癥、術前準備及用藥、受傷至手術時間差異無統計學意義(P>0.05)。
1.3 手術方法
1.3.1 內側解剖鋼板組 患者全麻下手術,取平臥位,患肢止血帶充氣驅血后手術開始。自內踝尖部下方1~2 cm向脛骨前骨膌做弧形切口,如有腓骨骨折需ORIF者則另做外側切口,復位骨折后1/3管狀鋼板固定,自內踝切口經皮逆行插入內側解剖板并固定;粉碎骨折腓骨無法復位腓骨者先行脛骨切開復位,復位游離骨塊后并恢復小腿長度。術中尤其注意關節面的解剖復位,有骨缺損者予以自體髂骨或同種異體骨植骨,再以合適長度的螺釘固定。C臂透視見復位良好后拔出臨時固定克氏針,留置傷口引流管,逐層縫合傷口。無法一期縫合者,行外側腓骨切口減張縫合或VSD引流,軟組織條件改善后二期縫合。
1.3.2 外側解剖鋼板組 患者全麻下手術,取平臥位,患肢止血帶充氣驅血后手術開始。平行于脛骨前骨膌外側l cm做一縱行切口并適當向下延長,腓骨骨折需ORIF者另作外側切口,注意兩切口相距至少7 cm。腓骨骨折先行復位后1/3管狀鋼板固定,恢復小腿長度。粉碎骨折無法復位腓骨時先行脛骨復位,復位游離骨塊后并恢復小腿長度,克氏針臨時固定。同樣注意關節面的解剖復位。如有骨缺損,處理同內側組。選擇長短合適的鋼板置于脛骨前外側用持骨鉗或克氏針臨時固定,鉆孔,以合適長度的螺釘固定脛骨遠端。C臂透視見復位良好后拔出臨時固定克氏針,留置傷口引流管,逐層縫合傷口。無法一期縫合者處理同內側組。
1.4 術后處理及療效評定方法 術后抬高患肢,常規應用二代頭孢及活血消腫藥物,術后第2天拔除引流管。對于嚴重的粉碎性骨折和骨質疏松者,術后給予石膏或支具外固定4~6周,余患者均于術后3~5 d開始行膝、踝關節功能練習,以防止肌腱粘連并減少深靜脈血栓形成的風險。術后6、8、10周拍片復查,必要時繼續兩周復查1次至骨折愈合。根據DR攝片情況決定是否開始扶拐下肢部分負重功能鍛煉。
1.5 臨床愈合標準 標準正側位片上至少3面骨皮質有骨痂通過骨折線。骨折兩斷端前后或內外側成角超過5°定義為畸形愈合,術后6個月內骨折愈合定義為正常愈合,6~9 個月定義為延遲愈合,超過9個月骨折未愈合定義為不愈合。患者末次隨訪時很據美國足踝外科協會(AOFAS)評分(優:90~100分;良:75~89分;可:50~74分;差:50分以下)及疼痛視覺模擬(VAS)評分(優:0~2分;良:3~5分;可:6~8分;差:>8分)評定踝關節功能。
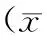
2 結果
兩組均獲得平均15.1(12~18)個月的隨訪時間,內側組手術時間短于外側組(P<0.05),術中出血量上少于外側組(P<0.05)。內測組骨折延遲愈合3例(12%),外側組4例(20%),兩組骨折延遲愈合率差異無統計學意義(P>0.05)。內測組感染5例(20%),外側組4例(20%),兩組感染率差異無統計學意義(P>0.05)。兩組患者感染傷口經換藥并靜脈應用抗生素后,傷口愈合滿意。骨折延遲愈合患者復查X線片見斷端周圍骨痂豐富,但骨折線明顯,囑患者患肢不負重,石膏固定,2個月后骨折端開始愈合。內側組2例(8%)出現外翻畸形,成角分別為6°、7°,無需矯形。外側組1例(5%)出現外翻畸形,成角7°,無需矯形。兩組畸形愈合率差異無統計學意義(P>0.05)。內、外側各2例出現踝關節疼痛,活動受限,經二次手術取出內固定后疼痛緩解。末次隨訪時兩組骨折愈合時間、二次手術以及術后踝關節AOFAS評分、VAS評分差異無統計學意義(P>0.05)。見表1。
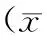
表1 兩組臨床效果比較±s)
3 討論
3.1 內固定治療脛骨遠端骨折的目前情況 目前,脛骨遠端骨折的治療方法主要是早期堅強內固定手術治療,并輔以適當負重功能鍛煉,刺激骨折愈合。AO分型中A型骨折雖不影響關節面,但成角旋轉移位造成的小腿遠端力線改變也會對踝關節面的負重產生影響,B型以上骨折均影響踝關節面,因此脛骨遠端骨折引起的踝關節創傷性關節炎并不少見。而AO分型其中的B2、B3、C型脛骨遠端骨折,也稱為Pilon骨折,此類脛骨遠端骨折伴關節面內陷與干骺端粉碎性骨折,對踝關節影響巨大,常常伴有踝關節創傷性關節炎等并發癥[4]。此外,脛骨遠端內側軟組織薄弱,血供不良,對骨科醫生來說,處理此處骨折及軟組織損傷是個不小的挑戰。近年來,臨床研究發現治療閉合性骨折采用MIPPO技術的手術效果良好。據臨床研究報道,MIPPO 技術的應用有效減少了對脛骨遠端軟組織及骨皮質的破壞,且鎖定鋼板也能為骨折固定提供足夠的穩定性。Borrelli等指出內側MIPPO鋼板技術治療脛骨遠端骨折能有效減少滋養血管的損傷。
3.2 選用內、外側鋼板固定術后并發癥比較 脛骨遠端外側鋼板置于脛骨前肌下不易外露,外側有較多軟組織覆蓋,鋼板軟組織并發癥較少。但其缺點也較為突出,在研究病例中也印證了這一觀點:軟組織剝離程度仍較高,且需對腓深神經及脛骨前動脈進行嚴格保護,從而導致手術時間延長,術中出血量增多。而內側放置鋼板時由于內側皮膚軟組織較薄,使間接復位及插入鋼板更為簡單,減少了手術時間及術中出血量,雖然術后可能出現局部皮下鋼板的不適感(尤其是內踝尖部),但多數患者在鋼板取出后不適癥狀消失。但兩者在術后感染、骨折愈合時間及畸形愈合率上差異無統計學意義(P>0.05)。近年來,MIPPO 技術的應用可以有效地減少軟組織的剝離,保護骨折周圍的血運。但是,在復位時MIPPO技術仍然存在一定的局限性。在使用MIPPO技術提倡的間接復位及非直視操作的同時也需注意在非直視與復位質量及穩定性之間尋求平衡,而手術的主要目的仍然是恢復骨的長度、軸向及旋轉對線。
3.3 臨床上如何合理應用解剖型鋼板 臨床上選用脛骨遠端解剖型鋼板應注意:①閉合骨折應延遲7~10 d手術,避開水腫高峰期,選用內側解剖型鋼板置入時更應考慮局部軟組織條件,以減少局部皮膚壞死、傷口感染及骨折延遲愈合等并發癥的發生,對于局部軟組織腫脹明顯,無法行一期縫合者,應行減張縫合,減張切口可行游離植皮或VSD引流術后二期縫合[5]。②鋼板遠端在盡可能靠近脛骨遠端關節面的同時應避免螺釘超出踝關節面,術中應用C臂X光機輔助確定遠端螺釘位置。③對于合并腓骨下段骨折者,應先行切開復位,不僅有利于脛骨骨折的復位,且可增加踝穴的穩定性。但需注意的是,與脛骨切口相距應大于7 cm,可選用1/3管型鋼板,解剖鋼板或重建板固定[6]。④對于部分骨折合并缺損者,應同時給予植骨術,可采用自體松質骨(髂骨)或同種異體骨。⑤術中盡可能采用小切口手術入路置入鋼板,減少局部血運的破壞。⑥對于部分粉碎性骨折患者,術后應適當延長外固定時間[7]。
綜上所述,應用內側或外側解剖型鋼板治療脛骨遠端骨折時均可取得較好的臨床效果,二者在短期療效上并無明顯的差異,要求手術醫生把握患者的個體差異,結合患者骨折分型及局部軟組織條件,合理選用最適合的治療方式,減少甚至避免感染、骨折不愈合、二次手術等。
[1] Pellegrini M,Cuchacovich N,Lagos L,et al.Minimal invasive alternatives in the treatment of distal articular tibial fractures[J].Fuss Sprungg,2012,10(1):37-45.
[2] McCann P A,Jackson M,Mitchell S T,et al.Complications of definitive open reduction and internal fixation of pilon fractures of the distal tibia[J].Int Orthop,2011,35(3):413-418.
[3] Joveniaux P,Ohl X,Harisboure A,et al.Distal tibia fractures:management and complications of 101 cases[J].IntOrthop,2010,34(4):583-588.
[4] Miller A G,Margules A,Raikin S M.Risk factors for wound complications after ankle fracture surgery[J].Bone Joint Surg Am,2012,94(22):47-52.
[5] Lee Y S,Chen S H,Lin J C,et al.Surgical treatment of distal tibia fractures:a comparison of medial and lateral plating[J].Orthopedics,2009,32(3):163.
[6] Christian Bastias,Hugo Henriquez,Manuel Pellegrini,et al.Are locking plates better than non-locking plates for treating distal tibial fractures[J].Foot and Ankle Surgery,2014,20:115-119.
[7] Hak D J.Anterolateral approach for tibial pilon fractures[J].Orthopedics,2012,35(2):131-133.
R 687.3
10.3969/j.issn.1004-437X.2016.10.012
2015-10-26)

