胰島素抵抗與血清胰島素水平與子宮內膜癌發病的關系研究
張春苗 丁海燕 劉陽 郭新榮
(吉林大學第二醫院,吉林 長春 130041)
?
·實驗研究·
胰島素抵抗與血清胰島素水平與子宮內膜癌發病的關系研究
張春苗 丁海燕 劉陽 郭新榮△
(吉林大學第二醫院,吉林 長春 130041)
目的 探討胰島素抵抗與血清胰島素水平與子宮內膜癌發病的關系。方法 選取60例子宮內膜癌患者為觀察組,同時選取同期體檢的66例女性為對照組,對比分析兩組患者空腹血糖(FBG)、空腹血胰島素(FINS)、胰島素抵抗指數(HOMA-IR)、卵泡刺激素、黃體生成素、雌二醇水平,采用多因素Logistic回歸分析子宮內膜癌患病的危險因素。結果 觀察組患者FINS、HOMA-IR、雌二醇水平均顯著高于對照組,卵泡刺激素水平顯著低于對照組(P均<0.05);非糖尿病患者中,子宮內膜癌患者FINS水平及HOMA-IR均高于對照組患者(P<0.05)。子宮內膜癌患病相關因素有FINS(OR=1.231)、HOMA-IR(OR=1.278)、卵泡刺激素(OR=0.963)、雌二醇(OR=1.185)。結論 胰島素抵抗與血清胰島素水平可能是子宮內膜癌發生的相關因素,胰島素可能是通過影響性激素水平從而影響子宮內膜癌的發生。
子宮內膜癌; 胰島素抵抗; 空腹血胰島素
子宮內膜癌是發生于子宮內膜的惡性腫瘤,是最常見的女性生殖系統腫瘤之一,約占女性生殖道腫瘤的 25%~30%,好發于圍絕經期和絕經后女性[1]。研究[2]發現,肥胖、高血壓及糖尿病患者中子宮內膜癌的發病率明顯高于其他人群,而高胰島素血癥及胰島素抵抗是肥胖、高血壓及糖尿病患者共同的病理基礎。本研究旨在探討胰島素抵抗與血清胰島素水平與子宮內膜癌發生的關系。
1 資料與方法
1.1 一般資料 選取2013年1月至2014年12月我院收治的60例子宮內膜癌患者為觀察組,年齡38~62歲,平均年齡(53.3±13.2)歲,子宮內膜腺癌55例、腺磷癌5例,絕經者40例、未絕經者20例,糖尿病患者24例、非糖尿病患者36例。同時選取同期體檢的66例女性為對照組,對照組排除了腫瘤病史;類固醇類激素使用史及子宮附件疾病史,對照組年齡40~61歲,平均年齡(52.7±14.1)歲,子宮內膜腺癌60例、腺磷癌6例,絕經者45例、未絕經者21例,糖尿病患者24例、非糖尿病患者42例。兩組患者平均年齡、病理類型、是否絕經之間差異均無統計學意義,具有可比性。
1.2 研究方法 觀察組(治療前)及對照組在清晨空腹抽取肘部靜脈血,采用葡萄糖氧化酶法測定空腹血糖(FBG)水平、化學發光法測定空腹血胰島素(FINS)水平、放射免疫法測定血卵泡刺激素、黃體生成素及雌二醇水平;糖尿病診斷標準參照1997年WHO頒布的糖尿病診斷標準,胰島素抵抗指數(HOMA-IR)=空腹血糖×血清胰島素/22.5。對兩組患者FBG、FINS、HOMA-IR、卵泡刺激素、黃體生成素、雌二醇水平進行對比分析。
2 結 果
2.1 兩組患者空腹血糖、空腹血胰島素及性激素水平比較 觀察組患者FINS水平及HOMA-IR均高于對照組,卵泡刺激素水平低于對照組,雌二醇水平高于對照組,差別均有統計學意義(P<0.05);兩組患者FBG及黃體生成素水平差異無統計學意義(P>0.05),見表1。
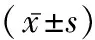
表1 兩組患者空腹血糖、空腹血胰島素及性激素水平比較
注:與對照組相比,*P<0.05。
2.2 糖尿病組與非糖尿病組患者空腹血糖、空腹血胰島素水平比較 糖尿病合并子宮內膜癌患者(觀察組)FINS水平及HOMA-IR均高于糖尿病無子宮內膜癌患者(對照組)(P<0.05);非糖尿病組患者中,子宮內膜癌(觀察組)患者FINS水平及HOMA-IR均高于對照組患者(P<0.05),見表2。不同FIGO分期、組織學分級、雌、孕激素受體表達情況等臨床病理特征子宮內膜癌患者之間FINS水平及HOMA-IR差異均沒有統計學意義(P>0.05),見表3。
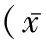
表2 糖尿病組與非糖尿病組患者空腹血糖、空腹血胰島素水平比較±s)
注:與對照組相比,*P<0.05。
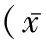
表3 觀察組不同臨床病理特征患者血清胰島素水平及胰島素抵抗指數比較±s)
2.3 多因素Logistic回歸分析 子宮內膜癌患病相關因素有FINS(OR=1.231)、HOMA-IR(OR=1.278)、卵泡刺激素(OR=0.963)、雌二醇(OR=1.185),FINS水平較高、HOMA-IR較高、卵泡刺激素水平較低及雌二醇水平較高的患者其子宮內膜癌患者發病風險較高,見表4。

表4 多因素Logistic回歸分析
3 討 論
胰島素是機體胰島β細胞分泌的調節糖原、脂肪、蛋白質代謝的一種多功能蛋白質激素,胰島素是機體內唯一降低血糖的激素,并能促進糖原合成。同時胰島素也是機體細胞生長因子家族的成員之一,具有促進細胞增殖、抑制細胞凋亡的作用。胰島素受體為胰島素起作用的靶細胞膜上特定部位,可與胰島素結合,具有高度的特異性,且分布非常廣泛。胰島素與其受體結合后,激活酪氨酸激酶,胰島素受體磷酸化,調節細胞內酶系統活性,控制物質代謝。子宮內膜上存在高親和力的胰島素受體,胰島素可調控子宮內膜的增生、分化、凋亡等生理過程[3]。有研究[4]發現,高胰島素血癥是子宮內膜癌發病的獨立性危險因素,血清胰島素水平與子宮內膜癌的發生呈劑量-反應關系。有學者[5]對109例子宮內膜癌患者調查發現,有45例患者患有糖尿病,52例患者存在胰島素抵抗,胰島素抵抗與子宮內膜癌存在一定的關系,在排除了體重的影響后兩者仍存在具有統計學意義的聯系。
本研究發現,子宮內膜癌患者空腹血胰島素水平及胰島素抵抗指數均高于對照組患者;排除了糖尿病的影響后,子宮內膜癌患者空腹血胰島素水平及胰島素抵抗指數也高于對照組患者。多因素分析發現,子宮內膜癌患病相關因素有空腹血胰島素(OR=1.231)、胰島素抵抗指數(OR=1.278)等,隨著體內胰島素水平的升高,子宮內膜癌的患病風險增大,控制胰島素水平可能降低患癌風險。本研究發現,子宮內膜癌患者卵泡刺激素水平低于對照組,雌二醇水平高于對照組。
綜上所述,胰島素抵抗與血清胰島素水平可能是子宮內膜癌發生的相關因素,血胰島素水平及胰島素抵抗指數較高、卵泡刺激素水平較低及雌二醇水平較高的患者其子宮內膜癌患者發病風險較高,胰島素可能是通過影響性激素水平從而影響子宮內膜癌的發生。
[1] 王仙玉,郭錦芳,包月芳. 胰島素抵抗與子宮內膜癌發生的關系研究[J].全科醫學臨床與教育,2012,10(3):274-276.
[2] 單偉偉,陳曉軍,顧超. 子宮內膜癌與胰島素抵抗關系的研究進展[J].中華婦產科雜志,2011,46(2):144-146.
[3] 劉子瑜,張潔清,莫哲倫,等. 胰島素抵抗與子宮內膜癌發生相關性研究[J]. 中國實用婦科與產科雜志,2014,30(9):706-709.
[4] Mu N, Zhu Y, Wang Y, et al. Insulin resistance:a significant risk factor of endometrial cancer[J]. Gynecol Oncol, 2012, 125(3):751-757.
[5] 田文艷,竇文婷,王穎梅,等. 子宮內膜癌與胰島素Ras-MAPK信號通路的相關性研究[J].天津醫藥,2010,12(7):545-548.
R737.33
B
1000-744X(2016)07-0697-02
2016-01-05)
△通信作者

