48例宮內感染者的臨床結局分析
孟遠翠,范金超,鄭玲芳
(西安醫學院第二附屬醫院,陜西 西安710038)
【醫學薈萃】
48例宮內感染者的臨床結局分析
孟遠翠,范金超,鄭玲芳
(西安醫學院第二附屬醫院,陜西 西安710038)
目的 討論宮內炎癥對早產兒感染及其臨床結局的影響。方法 選擇2012年3月至2015年3月在西安醫學院第二附屬醫院由胎盤病理報告確診為絨毛膜羊膜炎的產婦及其分娩的早產兒(48例)為觀察組(宮內炎癥組),選擇同期住院的胎盤病理報告無炎癥的產婦及其早產兒(40例)為對照組(無宮內炎癥組),所有患兒入院后(抗生素使用前)立即取血做白介素-6(IL-6)、降鈣素原(PCT)、C反應蛋白(CRP)、血常規及血培養等檢查,回顧性分析兩組早產兒感染的差別,并對兩組感染指標進行比較和分析。結果 ①觀察組早產兒感染率明顯高于對照組(χ2=4.783,P<0.05),差異有統計學意義;②觀察組早產兒的IL-6和PCT明顯高于對照組(t值分別為8.013和5.732,均P<0.05),差異有統計學意義,CRP及白細胞計數(WBC)比較差異也有統計學意義(t值分別為3.957和2.413,均P<0.05);③觀察組新生兒呼吸窘迫綜合征發生率低于對照組(χ2=3.748,P<0.05),差異有統計學意義;新生兒肺炎、敗血癥的發生率均高于對照組(χ2值分別為4.279和2.276,均P<0.05),差異有統計學意義。結論 宮內炎癥與新生兒感染之間的關系密切,宮內炎癥會對早產兒造成肺炎、敗血癥感染率增高等嚴重后果,影響早產兒的臨床結局,早期積極預防宮內炎癥的危險因素能夠改善早產兒的預后。
宮內炎癥;早產兒感染;白介素-6;降鈣素原
近年越來越多的研究表明早產及其相關的臨床問題是造成早產兒死亡和不良后果的重要原因,是圍生期醫學關注的熱點[1]。有研究發現,早產兒疾病與宮內感染有關,而宮內感染除了引起母體炎癥,有時還會引起胎兒感染,隨后會引起較多的早產兒疾病,還可能影響早產兒的近、遠期臨床結局。宮內炎癥主要由母親生殖道感染定植在生殖道的病原體上行性感染所致,病原體首先定值于絨毛膜與蛻膜之間,而后引起胎盤炎癥,并逐步感染羊膜、羊膜腔、臍帶和胎兒,引起胎兒宮內炎性反應。胎兒宮內炎癥容易引起新生兒早產,同時會引起新生兒窒息、新生兒肺出血、新生兒敗血癥、新生兒肺炎、新生兒呼吸窘迫綜合征等疾病,從而危及胎兒和早產兒生命,故早期診斷、正確處理是降低早產兒并發癥及死亡率的關鍵。本文對確診有宮內炎癥的早產兒及無宮內炎癥早產兒的臨床資料進行回顧性比較分析,現報道如下。
1資料與方法
1.1臨床資料
選擇2012年3月至2015年3月在西安醫學院第二附屬醫院住院分娩,經過胎盤病理檢查證實有絨毛膜羊膜炎的產婦所分娩的早產兒共48例為觀察組,選擇同期住院、單胎、出生體重及孕周一致,孕母無孕期并發癥,并經過胎盤病理檢查證實無絨毛膜羊膜炎的產婦所分娩的早產兒40例為對照組。研究對象入選標準:①孕婦年齡在20~40歲;②胎齡在32~36周;③在本院分娩并獲得胎盤,胎盤均經過病理檢查。收集產前、產時以及新生兒臨床資料并輸入數據庫。
1.2方法
采用2003年美國兒科病理學會羊水感染疾病分類委員會發表的羊膜感染綜合征胎盤病理分期的分級標準分組,宮內炎癥包括母體炎癥和胎兒炎癥反應[2]。根據胎盤病理檢查對產婦分組。所有標本均由同一名醫師讀片并判斷,根據病理報告分為有宮內炎癥組和無宮內炎癥組,有宮內炎癥組(觀察組)為生后48h內細菌培養陽性及出生24h內顯示外周血PCT>2.0ng/mL;而無宮內炎癥組(對照組)則為生后48h內細菌培養陰性及出生24h內顯示外周血PCT<0.05ng/mL者。
采用雙抗體夾心法(ELISA)測定新生兒血漿中的白介素6(IL-6)、C反應蛋白(CRP)及白細胞計數(WBC),IL-6、CRP及WBC均采用OLYMPUS AU640全自動生化分析儀檢測,PCT采用半定量膠體金免疫結合法測定,試劑由德國Brahms Diagnostica公司提供,實驗嚴格按照使用說明書進行操作,采血時間均選擇在患兒入院后24小時內(抗生素使用前)立即取血。
1.3統計學方法

2結果
2.1宮內感染與新生兒炎癥的關系
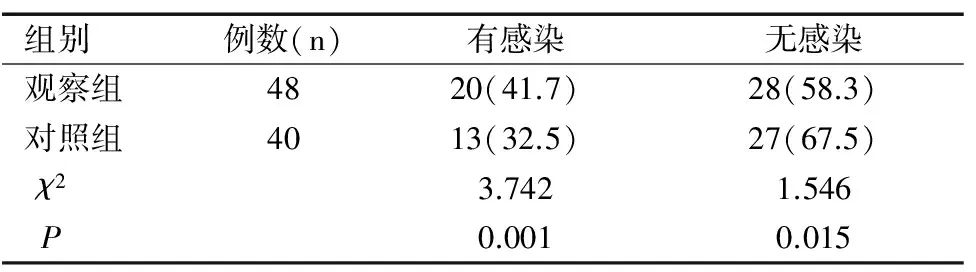
觀察組的患者中生后有早產兒感染20例,占41.6%;對照組的早產兒患者中有感染病為13例,占32.5%,兩組比較差異有統計學意義(P<0.05),見表1。
表1 宮內炎癥與早產兒炎癥[n(%)]
Table 1 Intrauterine inflammation and premature infant infection[n(%)]
2.2早產兒感染與IL-6、PCT、CRP和WBC的關系
將所有的早產兒納入分析,發現觀察組早產兒的IL-6、PCT、CRP和WBC明顯高于對照組早產兒,兩組比較差異均有統計學意義(均P<0.05),見表2。
2.3宮內炎癥與早產兒臨床結局的關系
宮內炎癥組早產兒發生新生兒肺炎、敗血癥的發生率明顯高于無宮內炎癥組,兩組比較差異均有統計學意義(均P<0.05);兩組新生兒窒息及肺出血的發生率比較差異均無統計學意義(均P>0.05),見表3。
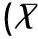
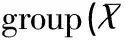
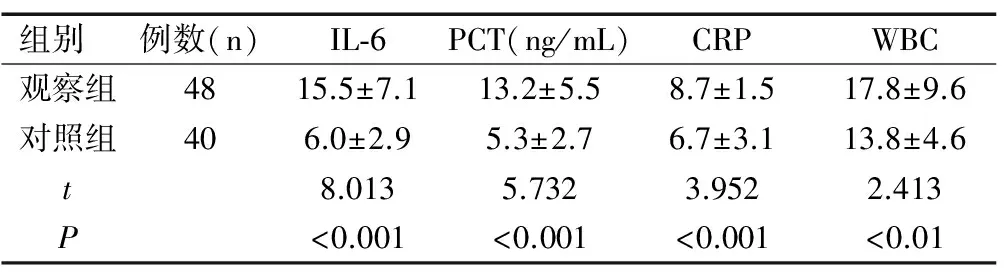
表3 宮內炎癥與早產兒臨床結局比較[n(%)]
Table 3 Relationship between intrauterine inflammation and premature infant clinical outcomes[n(%)]

3討論
3.1 宮內炎癥可以引起多種早產兒疾病
目前我國早產兒出生率約為8.1%[3],其發生原因部分與宮內感染有關,盡管機制不完全清楚,但很多研究觀察到宮內感染可誘發早產、新生兒膿毒癥和其他不良結局[4]。由于宮內炎癥包括羊膜腔感染,從而引起胎膜早破、胎盤早剝、羊水過少、胎兒窘迫等疾病,導致孕產婦及圍產兒感染率顯著升高,從本研究得出的合并有宮內炎癥的早產兒發生感染的機率明顯增高。據統計,宮內感染可引起胎兒炎癥反應綜合征(fetal inflammatory response syndrome, FIRS),可造成體內各種炎癥因子水平發生變化,導致多臟器損傷[5-6]。尤其是早產兒腦損傷,主要包括腦室內出血-腦室周圍出血、腦室周圍白質軟化,還可使少突膠質細胞直接損害,引起腦室周圍白質軟化[7]。
胎盤病理檢查是較為公認的宮內感染炎癥診斷的“金標準”[8]。但絨毛膜羊膜炎的臨床征象常出現在宮內感染的晚期,因此,如何早期發現宮內炎癥及新生兒感染,這對圍產醫學來說至關重要。
3.2 IL-6和 PCT等因子可以評估早產兒的感染及感染程度
正常早產兒血中IL-6水平極低,但在細菌感染時,細菌脂多糖和感染產生的中介物質刺激單核巨噬系統及多種淋巴或非淋巴細胞產生IL-6,IL-6很快升高,故在宮內炎癥及早產兒感染診斷方面IL-6是一個敏感的指標,本研究有宮內炎癥組的IL-6明顯高于無宮內炎癥組,差異有統計學意義(P<0.05)。IL-6是一種細胞生物活性多樣的細胞因子,有研究表明在感染發生時IL-6敏感度達89%,24h后下降到67%,48h后為58%[9]。雖然它的敏感性很高,但在體內的持續時間太短,特異性較差,鑒于它在體內的存在時間限制,臨床上急切尋找一種與其相關特異性高的檢測手段聯合診斷細菌感染。
PCT在處于免疫抑制狀態或尚無明顯臨床表現的嚴重細菌感染或膿毒血癥患者血漿濃度會明顯升高,而手術創傷、病毒感染、局部細菌感染和非細菌感染患者血漿中濃度僅輕度升高或不升高。且PCT水平不受患者使用非甾體抗炎藥或糖皮質激素的影響,將IL-6和PCT聯合用于診斷早產兒感染,同時提升了敏感性和特異性,還可以判斷感染的嚴重程度、治療效果和預后。從本研究中可以看出,觀察組的IL-6及PCT明顯高于對照組,差異具有統計學意義。CRP不受年齡、體質、細胞等因素影響,和白細胞、C反應蛋白一起可作為反應細菌感染炎癥的敏感指標,全身炎癥反應發生率越高[10]。
本研究結果顯示,宮內炎癥可以增加早產兒感染的發生率,血漿PCT、IL- 6、WBC和CRP等炎癥指標組合在判斷新生兒宮內炎癥時具有較高的靈敏度和特異度,是一條較佳的診斷途徑,對指導臨床治療有著很重要的價值和意義。
[1]Liu L,Johnson H L,Cousens S,etal.Global, regional, and national causes of child mortality:an updated systematic analysis for 2010 with time trends since 2000[J].Lancet,2012,379(9832):2151-2161.[2]Liu Z, ang Z,Li J,etal.Effects of placental inflammation on neonatal outcome in preterm infants[J].Pediatr Neonatol,2014,55(1):35-40.
[3]李娟,王慶紅,吳紅敏,等.2005年中國城市產科新生兒出生狀況調查[J].中國當代兒科雜志,2012,14(1):7-10.
[4]Ericson J E,Laughon M M.Chorioamnionitis: implications for the neonate[J].Clin Perinatol,2015,42(1):155-165.
[5]Hofer N,Kothari R,Morris N,etal.The fetal inflammatory response syndrome is a risk factor for morbidity in preterm neonates[J].Am J Obstet Gynecol,2013,209(6):542.e1-542.e11.
[6]應海燕,鄭維君,唐鳳珍,等. 早產兒腦損傷發生率及相關因素分析[J]. 中國婦幼健康研究,2012,23(4):424-426.
[7]〗Leijser L M,Vos N,Walther F J,etal.Brain ultrasound findings in neonates treated with intrauterine transfusion for fetal anaemia[J]. Early Hum Dev,2012,88(9):717-724.
[8]邵肖梅,葉鴻瑁,丘小汕.實用新生兒學[M].4版.北京:人民衛生出版社,2011:39-40.
[9]薛飛平,徐旭.感染性疾病患兒CRP、PA和WBC的測定及臨床意義[J]中國婦幼健康研究,2015,26(2):277-279.
[10]Lee S Y,Park K H,Jeong E H,etal.Relationship between maternal serum C-reactive protein, funisitis and early-onset neonatal sepsis[J].J Korean Med Sci,2012,27(6):674-680.
[專業責任編輯:周熙惠]
Clinical outcomes of forty-eight intrauterine infection cases
MENG Yuan-cui, FAN Jin-chao, ZHENG Ling-fang
(TheSecondAffiliatedHospitalofXi’anMedicalCollege,ShaanxiXi’an710038,China)
Objective To discuss the influence of intrauterine inflammation on premature infant's infection and clinical outcomes. Methods Forty-eight cases of maternity patients diagnosed with chorioamnionitis through placental histopathology findings and their premature infants hospitalized in the Second Affiliated Hospital of Xi’an Medical College from March 2012 to March 2015 were categorized into observation group (intrauterine inflammation group), and 40 cases of maternity patients without inflammation diagnosed through placental histopathologic findings and their premature infants hospitalized in the same period were divided into control group (no intrauterine inflammation group). Serum levels of interleukin 6 (IL-6), procalcitonin (PCT) and C-reactive protein (CRP) were detected, and routine blood test and blood culture were done for all infants after admission (before using antibiotics). Infection difference of infants in two groups was retrospectively analyzed and infection index of two groups was compared and analyzed. Results Infection rate of the observation group was significantly higher than that of the control group, and the difference had statistical significance (χ2=4.783,P<0.05). IL-6 and PCT of the observation group were significantly higher than those of the control group, and the differences had statistical significance (tvalue was 8.013 and 5.732, respectively, bothP<0.05). Difference in CRP and WBC between two groups had statistical significance (tvalue was 3.957 and 2.413, respectively, bothP<0.05). Incidence of neonatal respiratory distress syndrome in the observation group was lower than that in the control group, and the difference had statistical significance (χ2=3.748,P<0.05). Incidence of neonatal pneumonia and sepsis of the observation group was higher than that of the control group, and difference had statistical significance (χ2value was 4.279 and 2.276, respectively, bothP<0.05). Conclusion Intrauterine inflammation is closely related to neonatal infections. Intrauterine inflammation can cause serious clinical outcomes such as increased incidence of neonatal pneumonia and sepsis and affect clinical outcomes of premature infants. Early and active prevention of risk factors of intrauterine inflammation will improve the prognosis of premature infants.
intrauterine inflammation; premature infant infection; interleukin-6 (IL-6); procalcitonin (PCT)
2015-10-14
孟遠翠(1983-),女,主治醫師,在讀博士,主要從事新生兒敗血癥的研究。
鄭玲芳,主任醫師。
10.3969/j.issn.1673-5293.2017.01.033
R714
A
1673-5293(2017)01-0095-03

