217例2型糖尿病住院患者血糖波動的影響因素
(中國醫科大學附屬第一醫院內分泌與代謝病科,內分泌研究所,遼寧省內分泌疾病重點實驗室,沈陽 110001)
217例2型糖尿病住院患者血糖波動的影響因素
王平,單忠艷,姜雅秋
(中國醫科大學附屬第一醫院內分泌與代謝病科,內分泌研究所,遼寧省內分泌疾病重點實驗室,沈陽 110001)
目的 分析217例住院2型糖尿病患者血糖波動的影響因素。方法 回顧性分析2013年1月至2015年1月于中國醫科大學附屬第一醫院內分泌與代謝病科住院并行動態血糖監測的217例2型糖尿病患者。以平均血糖波動幅度(MAGE)和血糖標準差(SDBG)為血糖波動評估指標。結果 分別比較不同性別、年齡、病程、糖化血紅蛋白水平、體質量指數(BMI)患者的血糖波動水平,發現女性的MAGE和SDBG顯著高于男性(P<0.05);不同年齡分組及不同病程的血糖波動水平無統計學差異;隨著糖化血紅蛋白水平的升高,血糖波動幅度增大(P<0.05);隨著BMI的升高,血糖波動水平升高(P<0.05)。非條件多因素logistic回歸分析結果顯示,性別(OR=0.67,P=0.02)、糖化血紅蛋白(OR=0.8,P=0.02)、舒張壓(OR=0.9,P=0.03)、甘油三酯(OR=4.6,P=0.007)、膽固醇(OR=0.6,P=0.007)、高密度脂蛋白(OR=0.09,P=0.006)是2型糖尿病患者血糖波動的影響因素。結論 性別、糖化血紅蛋白、BMI、血脂與2型糖尿病患者的血糖波動水平有關,而年齡、病程與血糖的波動水平無關。
血糖波動;動態血糖監測;2型糖尿病;平均血糖波動幅度;影響因素
糖尿病是由遺傳和環境因素共同引起的一組以糖代謝紊亂為主要表現的臨床綜合征。慢性高血糖為其主要特征。慢性高血糖可分為慢性波動性高血糖和慢性持續性高血糖。有研究[1]表明,相對于持續性高血糖,波動性高血糖更能促進糖尿病慢性并發癥的發生和發展。血糖波動通過活化氧化應激、炎癥反應損傷內皮細胞,并參與糖尿病并發癥的進展。血糖波動越大,氧化應激和炎癥反應越明顯,對血管內皮的損害越大。隨著動態血糖監測系統(continuousglucosemonitoring,CGMS)的廣泛應用,波動性高血糖對血管并發癥帶來的危害也漸漸受到重視。本研究通過統計2型糖尿病患者的相關數據,分析影響血糖波動的相關因素,指導降糖,并達到“精細降糖、平穩達標”的目的。
1 材料與方法
1.1 研究對象
收集2013年1月至2016年1月于中國醫科大學附屬第一醫院內分泌與代謝病科病房住院并行動態血糖監測的217例2型糖尿病患者,其中,男134例,女83例,年齡16~80歲,病程1~30年。入選標準:符合1997年WHO 2型糖尿病診斷標準,確診為2型糖尿病。排除標準:有神經、精神系統疾病;肝、腎功能不全;近期有手術、外傷、感染等其他應激狀態;近期接受過激素治療并服用其他影響糖代謝的藥物。
1.2 方法
對217例2型糖尿病患者的臨床資料進行回顧性分析。包括基本資料、體格檢查、實驗室檢查指標和動態血糖檢測結果。分別包括性別、年齡、病程、體質量指數(body mass index,BMI)、收縮壓、舒張壓、糖化血紅蛋白(glycosylated hemoglobin,HbA1c)、空腹血糖(fasting blood?glucose,FPG)、餐后2 h血糖(postprandial 2 h blood glucose,PPG)、甘油三酯(triglyceride,TG)、總膽固醇(cholesterol total,TC)、高密度脂蛋白膽固醇(high density lipoprotein cholesterol,HDL?C)、低密度脂蛋白膽固醇(low den?sity lipoprotein cholesterol,LDL?C)、尿酸。血糖(己糖激酶)、血脂(酯酶法)采用日立全自動生化檢查儀測定;HbA1c采用variantⅡ分析儀以高效液相色譜分析法測定。由研究人員錄入數據,動態血糖檢測數據為患者入院后第2天0時至第4天24時共72 h的血糖檢測值。
1.3 動態血糖檢測
1.3.1 監測系統:CGMS系統目前應用逐漸廣泛,該系統采用組織間液葡萄糖濃度代表血糖,每5 min記錄1次血糖數值,每天可記錄288個血糖數值,可精確記錄24 h的血糖情況,連續記錄3 d。本研究中分別測定三餐前及睡前的指尖血糖進行矯正以減小誤差。從設備中導出72 h的監測數值,進一步計算后得到血糖波動性的相關指標。
1.3.2 血糖波動幅度指標:(1)平均血糖波動幅度(mean amplitude of glycemic excursion,MAGE)是指24 h波動幅度大于1個平均血糖標準差(standard deviation of blood glucose,SDBG)的有效血糖波動,根據第1個有效波動的方向統計血糖波動幅度。MAGE為所有的有效血糖波動幅度的平均值,不依賴于整體血糖水平。(2)SDBG為動態血糖監測獲得血糖值的標準差。血糖波動的正常參考值依據2011年中國血糖監測臨床應用指南[1],MAGE<3.9 mmol/L,SDGE<1.4 mmol/L為血糖波動正常范圍。
1.4 統計學分析
應用SPSS 23.0統計學軟件進行統計學分析,計量資料采用x±s表示,比較采用t檢驗,計數資料以率(%)表示,比較用χ2檢驗,多因素分析采用非條件多因素logistic回歸分析。P<0.05為差異有統計學意義。
2 結果
2.1 一般資料
271例患者中,男性平均年齡為47.5歲,平均病程為7.4年,BMI為25.4 kg/m2,女性平均年齡為50.9歲,平均病程為8.1年,BMI為24.3 kg/m2,比較男性與女性的基本資料,其中BMI、TC、TG、HDL?C有統計學差異。
2.2 性別與血糖波動水平
女性與男性的血糖波動水平相比差異有統計學意義,女性的MAGE及SDGE數值較男性大,即女性的血糖波動水平高于男性(P<0.05)。見表1。
2.3 年齡與血糖波動水平
將患者按年齡分為3組,分別為<40歲組,40~<60組和≥60歲組。發現不同年齡的患者血糖波動水平(MAGE、SDGE)之間的差異無統計學意義(P>0.05),患者的年齡與血糖波動水平無關。見表1。
2.4 病程與血糖波動水平
不同病程的患者血糖波動水平(MAGE、SDGE)相比差異無統計學意義(P>0.05),患者的病程長短與血糖波動水平無關。見表1。
2.5 HbA1c與血糖波動水平
不同HbA1c患者的血糖波動水平(MAGE、SDGE)相比差異有統計學意義(P<0.05),HbA1c較高的患者的MAGE、SDGE值較大,即血糖波動水平較大。見表1。
2.6 BMI與血糖波動水平
將患者按BMI數值分為3組,分別為BMI<24 kg/m2組,24~<28 kg/m2組,≥28 kg/m2組,不同BMI患者的SDGE值相比差異有統計學意義(P<0.05),但3組間的MAGE值相比差異無統計學意義(P>0.05),BMI可能為影響血糖波動的因素之一。BMI較低組血糖波動水平較高。見表1。
2.7 血糖波動異常的檢出率比較
男性與女性的血糖波動異常檢出率相比差異無統計學意義(P>0.05)。隨著年齡的增大,異常MAGE的檢出率增加,有統計學差異(P<0.05),異常SDGE的檢出率無統計學差異(P>0.05)。不同病程的血糖波動異常檢出率相比差異無統計學意義(P>0.05)。HbA1c水平高的患者的血糖波動異常檢出率大于HbA1c低的患者,有統計學差異(P<0.05)。
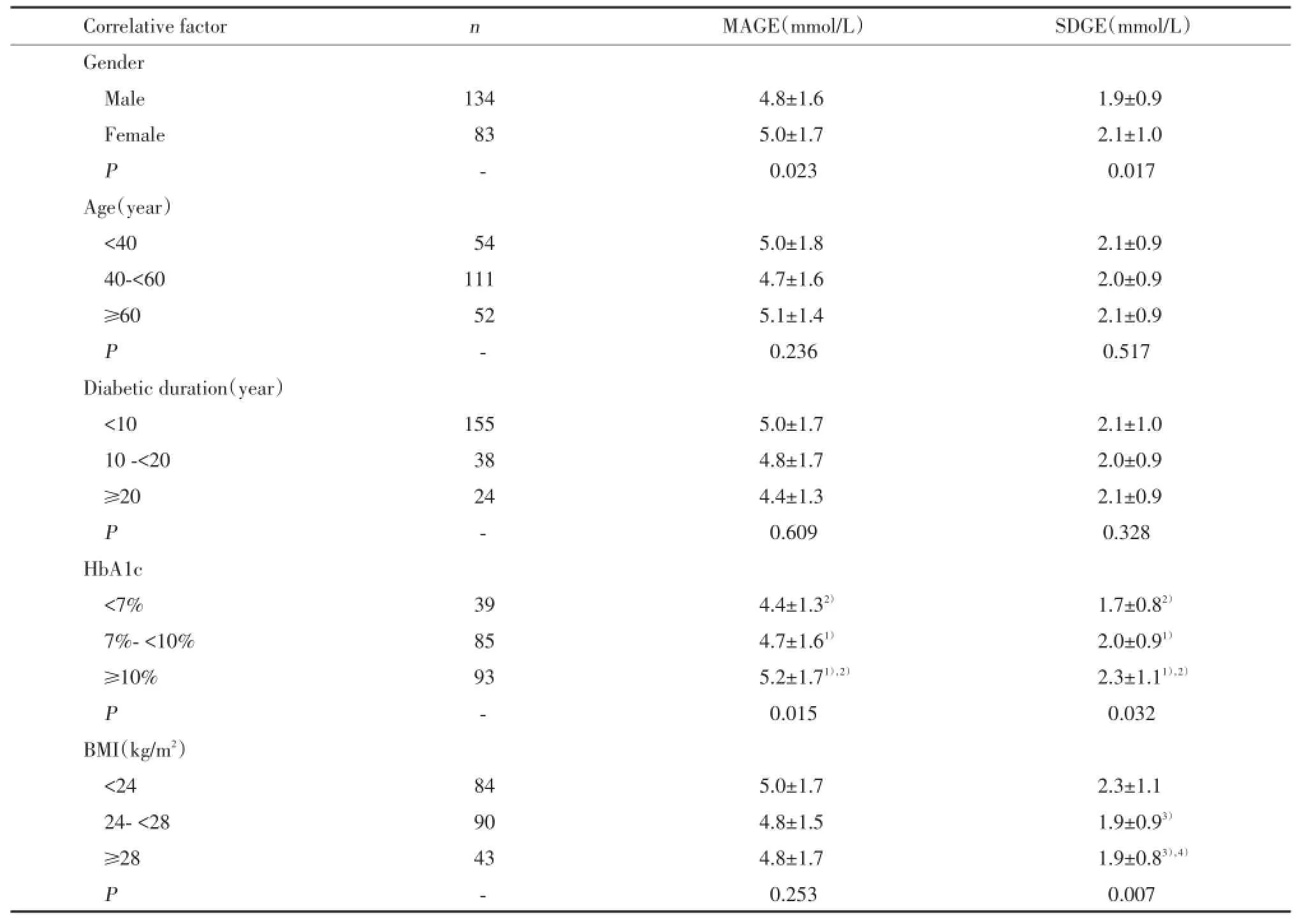
表1 血糖波動的影響Tab.1 The influence of glycemic variability
2.8 非條件多因素logistic回歸分析
患者各基本指標與血糖波動水平的相關性結果顯示,患者的性別、舒張壓、HbA1c、TC、TG、HDL?C可影響2型糖尿病患者血糖波動水平(P<0.05),而其他基本指標如年齡、病程、收縮壓、空腹及餐后2 h血糖、空腹及餐后2 h C肽、尿酸等與血糖波動水平的相關性無統計學意義(P>0.05)。見表2。

表2 回歸分析(MAGE)Tab.2 Logistic regression analysis(MAGE)
3 討論
近年來隨著CGMS系統的廣泛應用,波動性高血糖也越來越引起糖尿病患者自身及診治醫生的重視。糖尿病控制和并發癥研究(DCCT)和英國前瞻性糖尿病研究(UKPDS)確立了HbA1c作為糖尿病慢性并發癥預測因子的地位。但GIMENO?ORNA等[2]研究發現HbA1c只能反應血糖的平均水平,無法反映血糖波動的大小。為了更精確地評價血糖波動,本研究采用MAGE和SDGE。
本研究發現患者的性別、HbA1c水平、BMI、血脂可影響血糖波動水平,年齡可影響異常血糖波動的檢出率,患病病程的長短不影響血糖波動水平。KLAUS?DIETER[3]等研究發現,在應用口服降糖藥物的2型糖尿病患者中,餐后胰島β細胞功能是血糖波動的獨立危險因素。在本研究中女性患者的血糖波動水平較男性高,可能由于本次研究人群女性平均年齡(50.9歲)大于男性平均年齡(47.5歲),老年女性較多,多處于絕經后,雌激素水平減低,胰島素的敏感性較低,從而血糖波動水平較高。方福生等[4]研究發現女性患者應用胰島素降糖的比率較男性高,男性應用降糖藥物的比率較高,胰島素可增加低血糖的風險,從而導致血糖波動水平較高。該項結果表明女性患者更應關注血糖波動,嚴密監測血糖,按時用藥,避免餐后血糖的過度升高和應用胰島素后的低血糖。本研究發現BMI與血糖波動水平相關,BMI越低,血糖波動越大,BMI較高的患者多以胰島素抵抗為主,BMI較低的患者多以胰島素缺乏為主,藥物或胰島素控制血糖波動較困難,BMI較低的2型糖尿病患者更應該重視血糖的監測和血糖波動的控制。年齡不影響血糖波動水平,但年齡較大的患者血糖波動的檢出率較高。在本研究中,2型糖尿病的患病病程不影響血糖波動水平,伍克芳[5]發現老年2型糖尿病患者的病程是血糖波動的獨立危險因素。與上述研究不同,本研究病例包括年齡范圍較廣,年輕患者的胰島基礎功能較好,隨著病程的延長胰島功能下降速度較慢,分析結果與此相關。
許多研究已證實,波動性高血糖會加速糖尿病并發癥的發生和發展。為了更好地控制血糖波動,血糖檢測系統和藥物種類在不斷完善,給藥方式也在不斷改進,胰島素泵可以通過設定不同時段泵入的胰島素量模擬生理性胰島素分泌,從而使糖尿病患者體內的胰島素水平更接近正常人,減少血糖波動。
[1]中華醫學會糖尿病學分會.中國動態血糖監測臨床應用指南(2012年版)[J].慢性病學雜志,2013,14(5):321-330.
[2]GIMENO?ORNA JA,CASTRO?ALONSO FJ,BONED?JULIANI B,et al.Fastingplasmaglucose variability as a risk factor of retinopathy in type 2 diabetic patients[J].J Diabetes Complications,2003,17(2):78-81.DOI:10.1016/S1056?8727(02)00197?6.
[3]KLAUS?DIETER K,PETRA A,ECKHARD Z,et al.Glycemic vari?ability correlates strongly with postprandial beta?cell dysfunction in a segment of type 2 diabetic patients using oral hypoglycemic agents[J].Diabetes Care,2009,32(6):1058-1062.DOI:10.2337/dc08?1956.
[4]方福生,李志冰,成曉玲,等.老年2型糖尿病患者血糖波動的影響因素[J].中華醫學雜志,2013,93(40):3202-3206.
[5]伍克芳.老年2型糖尿病患者血糖波動的影響因素分析與護理對策[J].中國現代藥物應用,2015,9(7):165-168.
(編輯 于 溪)
Influencing Factors of Glycemic Variability in 217 Cases of Hospitalized Patients with Type 2 Diabetes
WANG Ping,SHAN Zhongyan,JIANG Yaqiu
(Department of Endocrinology and Metabolism,The Endocrine Institute,The First Hospital,China Medical University,The Liaoning Provincial Key Laboratory of En?docrine Diseases,Shenyang 110001,China)
Objective To explore the influencing factors of glycemic variability in 217 cases of hospitalized patients with type 2 diabetes.Meth?ods A total of 217 cases of hospitalized patients with type 2 diabetes,whom received continuous glucose monitoring from January 2013 to Janu?ary 2016,were enrolled for the study.The evaluation variables of glycemic variability included mean amplitude of glycemic excursion(MAGE)and standard deviation of blood glucose(SDBG).Results The difference of glycemic variability was compared by gender,age,diabetic duration,HbA1c,BMI.The values of MAGE and SDBG in females were higher than those in males(P<0.05).There was no significant difference between various age groups and various diabetic duration.The level of glycemic variability increased gradually with the extension of HbA1c(P<0.05).The level of glycemic variability increased gradually with the extension of body mass index(BMI)(P<0.05).Logistic regression analysis showed that gender(OR=0.67,P=0.02),HbA1c(OR=0.8,P=0.02),diastolic blood pressure(OR=0.9,P=0.03),triglycerides(OR=4.6,P= 0.007),cholesterol(OR=0.6,P=0.007).HDL?C(OR=0.09,P=0.006)were significant influencing factors of glycemic variability in hospital?ized patients with type 2 diabetes.Conclusion Gender,HbA1c,BMI,and blood fat are significant influencing factors of glycemic variability while age and duration are not related to the glycemic variability in hospitalized patients with type 2 diabetes.
glycemic variability;continuous glucose monitoring;type 2 diabetes;mean amplitude of glycemic excursion;influencing factor
R587.1
A
0258-4646(2017)03-0244-04
10.12007/j.issn.0258?4646.2017.03.013
王平(1991-),女,碩士研究生.
姜雅秋,E-mail:jiangyaqiu@yeah.net
2016-07-23
網絡出版時間:

