幽門螺桿菌與胃癌、胃潰瘍患者的臨床病理檢查結果分析
范春秀
胃癌是目前我國最常見的消化道惡性腫瘤之一,胃癌的發病機制比較復雜,具有較高的發病率。胃潰瘍也是臨床上高發病率的疾病,經世界衛生組織國際癌癥研究機構證實幽門螺桿菌(Hp)是Ⅰ類致癌原,及時清除胃內感染的幽門螺桿菌感染能夠有效的降低胃癌癌前病變和胃癌發病的風險。本文旨在探討Hp感染和胃癌發生的相關性,結果如下。
1 資料與方法
1.1 一般資料
將本院自2014年1月—2017年1月收治的經病理診斷為胃癌患者46例,其中男25例,女21例,平均年齡(63.28±3.12)歲;胃潰瘍患者43例,其中男23例,女20例,平均年齡(62.41±3.08)歲;胃鏡檢查無異常者42例作為對照組,男21例,女21例,平均年齡(63.29±3.18),三組基本資料對比,無統計學意義(P>0.05)。
1.2 研究方法
三組患者在行胃鏡檢查前時現進行快速尿素酶試驗檢測Hp,對疑似胃癌的患者在可疑組織及其周圍1~2 cm處各取2塊黏膜進行Hp測定。
尿素酶試驗檢[3]:挑取18~24 h待試菌培養物大量接種于液體培養基管中,搖均,于(36±1)℃培養10,60和120 min,分別觀察結果。或涂布并穿刺接種于瓊脂斜面,不要到達底部,留底部作變色對照。培養2,4和24 h分別觀察結果,如陰性應繼續培養至4天,作最終判定,變為粉紅色為陽性。
14C尿素呼氣試驗:患者口服一粒放射性活度為0.75微居的14C-尿素膠囊,靜坐25 min后,受試者通過一個長約40 cm帶滴球的一次性輸液管直接向集氣瓶內呼氣,患者呼氣后集氣瓶中的液體由粉紅色變成無色為止,或者患者持續呼氣時間已經達到3 min后即可停止呼氣、向集氣瓶中加入4.5 mL稀釋閃爍液后,加蓋旋緊,置于液閃儀中進行檢測。
1.3 觀察指標
在14C尿素呼氣試驗檢查中以+、++、+++、和++++標注Hp感染的程度,其中++以上者可判為Hp感染陽性。
1.4 統計學方法
使用統計學軟件SPSS19.0對數據進行分析處理,P<0.05為表示差異具有統計學意義。
2 結果
2.1 三組患者Hp測定結果
胃癌組和潰瘍組患者的Hp感染陽性率顯著高于對照組(P<0.05),胃癌組和潰瘍組比較差異不大(P>0.05),見表1。
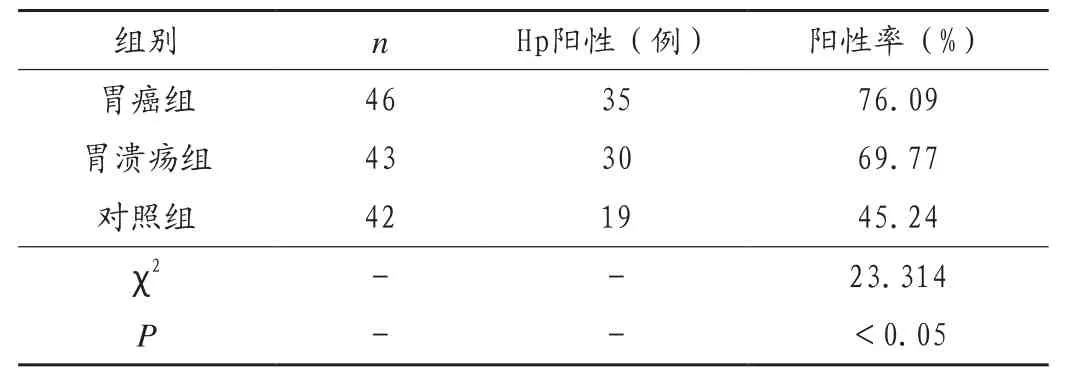
表1 臨床效果比較
2.2 胃癌患者Hp感染情況
胃癌患者Hp感染率在早期胃癌及進展期胃癌中比較高,非賁門部胃癌患者Hp的感染率高于對照組(P < 0.05),見表 2。
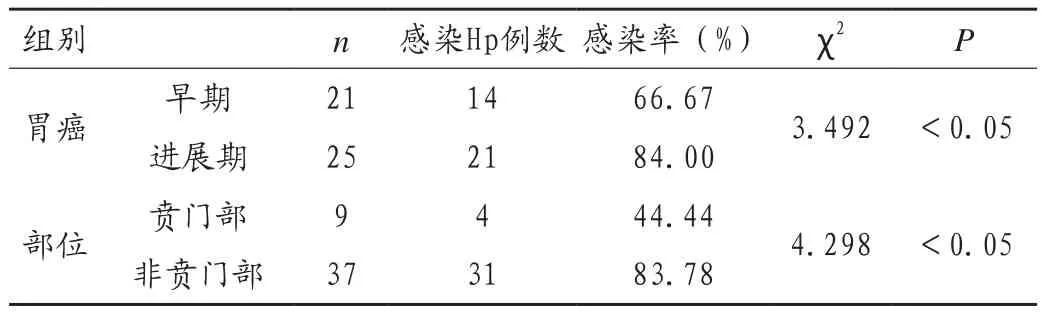
表2 胃癌患者Hp感染情況
3 討論與結論
胃癌是由遺傳遺傳學和復雜多變的病理環境造成的,屬于臨床上常見的消化道腫瘤,一般腫瘤部位多處在胃黏膜上皮細胞。幽門螺桿菌感染后會發生慢性胃炎,進而形成胃黏膜萎縮、腸上皮生化,不典型增生,腸型胃癌等一系列的病理變化,胃黏膜萎縮和腸上皮化生胃癌癌前病變的主要表現,Hp是胃癌致癌因素之一[1]。Hp感染在破壞胃黏膜防御屏障后會分泌蛋白酶、尿素酶等一些高活性酶類,蛋白酶可裂解胃黏膜糖蛋白,尿素酶可催化游離氨的生成,黏膜表面上皮細胞膜則被磷脂脂酶破壞,致使壁細胞產生的胃酸進入年末內,誘發十二指腸潰瘍的發生。有資料顯示,對Hp感染進行流行病學調查,結果呈強陽性的人群患胃癌的風險是陰性人群的三倍以上,而且Hp感染呈全球分布的特征,大多數地區超過40%以上,在我國為43%~85%左右[2]。在上個世紀,胃癌和消化道潰瘍在西方國家中發病率降低,發生這一臨床現象的原因主要與普遍開展抗Hp治療降低降低Hp感染率有很大的關系。但是在臨床檢查過程中發現有部分胃癌患者Hp檢出呈陰性,主要是由于胃上皮凹被大量腸上皮化生和萎縮黏膜代替,Hp則位于上述胃小凹內,因此臨床Hp感染檢查呈陰性。對于胃潰瘍患者來說Hp感染引起胃黏膜的炎性反應,造成黏膜細胞的過氧化,破壞黏膜屏障,降低抵御外界刺激的能力,增加胃黏膜癌變的概率。
綜上所述,幽門螺桿菌感染和胃癌以及胃潰瘍的發生關系密切,早期檢查幽門螺桿菌對臨床指導治療胃癌、胃潰瘍具有十分重要的意義。
[1] 張健,魏威,應榮超,等.幽門螺桿菌感染對胃癌患者血清、胃液及組織IL-6、IL-8水平影響的臨床研究[J].中華醫院感染學雜志,2015,20(7):1459-1461.
[2] 萬晶晶,費素娟,呂勝祥,等.良性胃潰瘍愈合處定期胃鏡活檢與早期胃癌(附456例對照研究)[J].現代醫學,2014,15(3):269-272.

