剖宮產后再次妊娠三種流產方法比較
卿朝暉
剖宮產后再次妊娠三種流產方法比較
卿朝暉
目的 比較剖宮產后再次妊娠不同流產方法的優劣。方法 69例剖宮產后再次妊娠要求流產患者作為研究對象,遵循患者意愿,根據流產方式的不同分為A組(行床邊B超監測下無痛人工流產)、B組(行藥物流產)、C組(行傳統無痛人工流產),每組23例。對比三組患者的流產結果、疼痛程度、術中出血量及手術時間。結果 A組(100.00%)和B組(91.30%)患者完全流產率均高于C組(60.87%),差異均有統計學意義(P<0.05);但A組和B組比較,差異無統計學意義(P>0.05)。A組和B組疼痛程度均優于C組,A組疼痛程度優于B組,差異均具有統計學意義(P<0.05)。A組患者術中出血量為(20.40±8.13)ml、手術時間為(42.01±12.29)s,C組患者術中出血量為(26.78±10.97)ml、手術時間為(81.36±18.60)s,A組患者術中出血量少于C組、手術時間短于C組,差異均具有統計學意義(P<0.05)。結論 藥物流產和B超監測下無痛人工流產均具有較好的臨床效果,要結合患者的實際情況靈活運用。
剖宮產;妊娠;流產方法
近年來,隨著醫學技術的不斷發展,剖宮產手術的安全性大大提高,我國剖宮產率也呈現逐年上漲的趨勢。剖宮產后再次妊娠人工流產方法的選擇是目前的核心臨床課題之一,臨床中主要采用傳統無痛人工流產、B超監測下無痛人工流產以及藥物流產三種方式[1-4]。本次研究對比了這三種流產方法的優劣,取得了良好的效果。具體報告如下。
1 資料與方法
1.1 一般資料 選取本院2012年6月~2016年12月69例剖宮產后再次妊娠要求流產患者作為研究對象,遵循患者意愿,根據流產方式的不同分為A組(行床邊B超監測下無痛人工流產)、B組(行藥物流產)、C組(行傳統無痛人工流產),每組23例。A組患者年齡24~39歲,平均年齡(31.1±2.7)歲;B組患者年齡23~38歲,平均年齡(30.6±2.5歲);C組患者年齡23~40歲,平均年齡(31.6±2.9)歲。所有患者均對研究情況知情,并簽署知情同意書。三組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 A組 采用床邊B超監測下無痛人工流產的流產方式,將探頭頻率設置為3.5 MHz[5],術前對患者膀胱適當充盈,采取膀胱截石位,超聲探頭在下腹部進行掃查,明確子宮位置與宮內基本情況。接著臨床醫師在床邊B超監測下放入探針,觀察進入深度、位置,并展開手術。
1.2.2 B組 采用藥物流產的方式,給予米非司酮片25 mg口服,2次/d,持續3 d。第4天清晨口服服用米索前列醇片600 μg[6],服用后留院觀察6 h。
1.2.3 C組 采用傳統無痛人工流產的方式。
1.3 觀察指標 對比三組患者的流產結果、疼痛程度、術中出血量及手術時間。
1.4 評價標準
1.4.1 流產結果[7]分為完全流產、不完全流產以及失敗。未清宮為完全流產;實行清宮術為不完全流產;繼續妊娠或胚胎停止發育進行手術流產為失敗。
1.4.2 疼痛程度 通過WHO鎮痛分級標準[8]進行評價:0級:無痛,患者未出現體位移動或皺眉等表情;Ⅰ級:輕度疼痛,可以忍受,出現體位移動或皺眉等表情;Ⅱ級:中度疼痛,可以忍受,但出現躁動或痛苦表情;Ⅲ級:重度疼痛,無法忍受,患者躁動不安。
1.5 統計學方法 采用SPSS18.0統計學軟件進行統計分析。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗;等級資料采用秩和檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 三組患者流產結果對比 A組患者完全流產23例(100.00%)、不完全流產0例、失敗0例,B組患者完全流產21例(91.30%)、不完全流產2例(8.70%)、失敗0例,C組患者完全流產14例(60.87%)、不完全流產6例(26.09%)、失敗3例(13.04%)。A組和B組患者完全流產率均高于C組,差異均有統計學意義(P<0.05);但A組和B組比較,差異無統計學意義(P>0.05)。見表1。
2.2 三組患者疼痛程度對比 A組和B組疼痛程度均優于C組,A組疼痛程度優于B組,差異均具有統計學意義(P<0.05)。見表2。

表1 三組患者流產結果對比[n(%)]

表2 三組患者疼痛程度對比[n(%)]
2.3 A組和C組患者術中出血量和手術時間對比 A組患者術中出血量為(20.40±8.13)ml、手術時間為(42.01±12.29)s,C組患者術中出血量為(26.78±10.97)ml、手術時間為(81.36± 18.60)s,A組患者術中出血量少于C組、手術時間短于C組,差異均具有統計學意義(P<0.05)。見表3。
表3 A組和C組患者術中出血量和手術時間對比(±s)
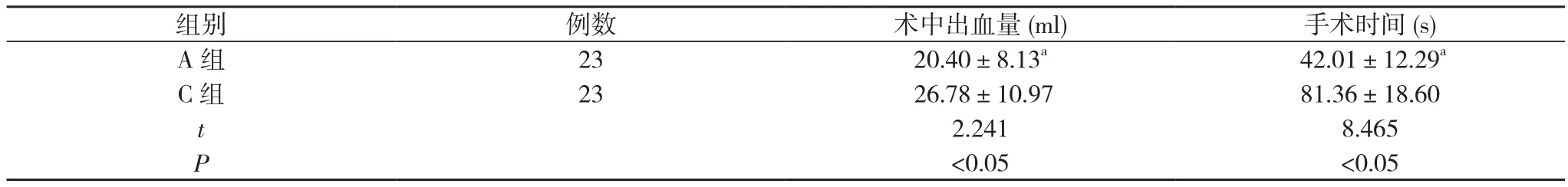
表3 A組和C組患者術中出血量和手術時間對比(±s)
注:與C組對比,aP<0.05
組別 例數 術中出血量(ml) 手術時間(s) A組 23 20.40±8.13a 42.01±12.29aC組 23 26.78±10.97 81.36±18.60 t 2.241 8.465 P<0.05 <0.05
3 討論
隨著我國剖宮產率的上漲,剖宮產術后再次妊娠者也越來越多[9]。剖宮產后,子宮位置會因粘連發生改變,出現子宮過度前傾前屈、子宮活動受限及固定復位困難等,大大增加了手術的難度,同時也提高了術后并發癥的發生率[10-12]。因此,選擇合適的流產方法,是目前臨床中的重要課題之一。
藥物流產有著損傷小、痛苦少、無需手術、無心理負擔等優勢,患者不需要接受高危手術就能達到流產的目的,流產過程自然,患者接受程度高。但是,該流產方式的完全流產率較低,本次研究中,完全流產者大多停經≤49 d,而>49 d則隨天數增加,完全流產率逐漸降低。因此,從這方面看,藥物流產還不能完全代替人工流產手術[13-15]。
傳統無痛人工流產手術可以大大降低患者的疼痛感,保證手術的正常開展,降低術后并發癥的發生率。傳統無痛人工流產手術大多通過宮旁神經阻滯、宮頸與宮腔的表面以及硬膜外的阻滯進行麻醉。但是和另外兩種流產方法相比,仍舊有著較高的并發癥發生率。
床邊B超監測下無痛人工流產是建立在普通人工流產術基礎上,和普通人工流產術相比,主要有優勢如下[5]:①無痛:通過靜脈麻醉,患者可以在短時間內進入睡眠狀態,無疼痛感刺激,同時術中出血量較少,有利于患者的恢復;②精確性高:通過B超監測,可以對整個手術過程進行監視,保證了手術的安全性,避免了錯誤操作;③和普通人工流產相比,在B超監測下進行手術,能大大降低并發癥的發生率,有利于患者的術后康復,安全性較高。
本次研究中,對比了A組(行床邊B超監測下無痛人工流產)、B組(行藥物流產)、C組(行傳統無痛人工流產)的臨床療效。結果顯示,A組患者完全流產23例(100.00%)、不完全流產0例、失敗0例,B組患者完全流產21例(91.30%)、不完全流產2例(8.70%)、失敗0例,C組患者完全流產14例(60.87%)、不完全流產6例(26.09%)、失敗3例(13.04%)。A組和B組患者完全流產率均高于C組,差異均有統計學意義(P<0.05);但A組和B組比較,差異無統計學意義(P>0.05)。A組和B組疼痛程度均優于C組,A組疼痛程度優于B組,差異均具有統計學意義(P<0.05)。A組患者術中出血量為(20.40±8.13)ml、手術時間為(42.01±12.29)s,C組患者術中出血量為(26.78±10.97)ml、手術時間為(81.36±18.60)s,A組患者術中出血量少于C組、手術時間短于C組,差異均具有統計學意義(P<0.05)。
綜上所述,藥物流產和超導無痛人工流產均具有較好的臨床效果,要結合患者的實際情況靈活運用。
[1]苗靜.不同流產方式用于剖宮產后再次妊娠的臨床對比分析.中國傷殘醫學,2014,22(18):94-95.
[2]任雁林,張玉虹,王麗,等.剖宮產后再次妊娠人工流產手術失利3例報告.第二軍醫大學學報,2014,35(5):577-579.
[3]陳梁.剖宮產后再次妊娠流產方式的探討.醫學信息,2014(22): 390.
[4]梁冬梅,吳永紅,尹曉陽,等.米非司酮配伍米索前列醇終止剖宮產后再次妊娠護理效果觀察.醫藥與保健,2014,22(4):73-74.
[5]方芳,劉春蘭.剖宮產后早期妊娠藥物流產效果觀察.中國計劃生育學雜志,2016,24(1):50-51.
[6]張健.剖宮產術后再次妊娠人工流產的三種方法比較.中國醫藥導報,2008,5(16):62-63.
[7]肖海群.剖宮產后再次妊娠的流產方式.臨床醫學,2007,27(2): 27-28.
[8]劉興會.剖宮產后再次妊娠人工流產的方式及其注意事項.實用婦產科雜志,2004,20(5):262-264.
[9]賈秀明.剖宮產后再次妊娠流產方式探討.現代醫院,2009,9(3):45-46.
[10]陳秀英.剖宮產術后再次妊娠的最佳流產方式分析.深圳中西醫結合雜志,2015,25(5):134-135.
[11]劉海英,齊慧芳,馮玉靜,等.剖宮產術后再次妊娠人工流產方法臨床觀察.河北醫藥,2010,32(8):942-943.
[12]郝玉鳳,張桂榮,王雪冬,等.剖宮產術后再次妊娠人工流產方法的臨床觀察.中國傷殘醫學,2014,22(5):92.
[13]曾云英.剖宮產后再次妊娠最佳流產方式.中國現代醫生,2008,46(12):52-53.
[14]馬秀梅.剖宮產術再次妊娠人工流產方法臨床觀察.黑龍江醫藥,2011,24(2):281-283.
[15]李麗芳.人工流產與藥物流產對剖宮產術后再次妊娠療效觀察.中國性科學,2012,21(7):37-38.
Comparison of three abortion methods of subsequent pregnancy after cesarean section
QING Zhao-hui.Zhongshan City Dongsheng Hospital,Zhongshan 528414,China
Objective To compare the pros and cons of three abortion methods of subsequent pregnancyafter cesarean section.Methods A total of 69 subsequent pregnancy after cesarean section patients with required abortion as study subjects were divided by different abortion methods into group A (received painless artificial abortion by bedside B-mode ultrasonography monitoring ),group B (received drug abortion) and group C (received traditional painless artificial abortion),with 23 cases in each group.Comparison were made on abortion outcome,pain degree,intraoperative bleeding volume and operation time in three groups.Results Group A and group B had complete abortion rate as 100.00% and 91.30%,which were higher than 60.87% in group C,and the difference had statistical significance (P<0.05),while there was no statistically significant difference between group A and group B (P>0.05).Group A and group B had better pain degree than group C,and group A had better pain degree than group B.Their difference had statistical significance (P<0.05).Group A had intraoperative bleeding volume as (20.40±8.13) ml,operation time as (42.01±12.29) s,while group C had intraoperative bleeding volume as (26.78±10.97) ml,operation time as (81.36±18.60) s.Group A had less intraoperative bleeding volume than group C,and shorter operation time than group C.Their difference had statistical significance (P<0.05).Conclusion Both drug abortion and painless artificial abortion by bedside B-mode ultrasonography monitoring show good clinical effect.Abortion methods should be flexibly used according to actual situation of patients.
Cesarean section; Pregnancy; Abortion methods
10.14164/j.cnki.cn11-5581/r.2017.04.091
2017-01-05]
528414 中山市東升醫院

