免疫治療對重癥肺炎患者免疫功能指標及TNF—α、IL—6水平的影響研究
呂麗燕
【摘要】 目的:研究免疫治療對重癥肺炎患者免疫功能指標及TNF-α、IL-6水平的影響。方法:以本院2012年8月-2016年7月收治的120例重癥肺炎患者作為研究對象,隨機分為對照組和治療組,各60例。對照組進行常規治療,治療組則在常規治療的基礎上加用胸腺肽α1免疫治療1周,比較兩組患者治療后的免疫功能指標、TNF-α、IL-6水平。結果:治療1周后,治療組患者的單核細胞人白細胞抗原-DR(mHLA-DR)表達率上升,TNF-α和IL-6的表達含量均顯著降低,CD4+含量和CD4+/CD8+比值均顯著上升,CD8+含量降低,與對照組比較,差異均有統計學意義(P<0.05)。治療組肺部感染控制窗出現時間為(8.3±2.7)d,對照組肺部感染控制窗出現時間為(11.4±2.8)d。治療組總有效率高于對照組,死亡率低于對照組,差異均有統計學意義(P<0.05)。結論:胸腺肽α1免疫治療可以有效提高重癥肺炎患者的細胞免疫功能,有效降低全身炎癥反應,顯著提高臨床療效,有效改善患者預后,胸腺肽α1免疫治療1周后mHLA-DR表達率顯著上升,mHLA-DR、TNF-α和IL-6可以有效用于預測免疫治療效果。
【關鍵詞】 重癥肺炎; 免疫治療; CD4+; CD8+; 單核細胞人白細胞抗原-DR
The Effect of Immunotherapy on Immune Function and TNF-α,IL-6 in Patients with Severe Pneumonia/LYU Li-yan.//Medical Innovation of China,2017,14(12):016-019
【Abstract】 Objective:To study the effect of immunotherapy on immune function and TNF-α,IL-6 in patients with severe pneumonia.Method:120 patients with severe pneumonia in our hospital from August 2012 to July 2016 were selected as the research objects,they were randomly divided into treatment group and control group,60 cases in each group.The control group was given routine treatment,on the basis of routine treatment,the treatment group was treated with thymosin α1 for 1 week,the immune function and serum TNF-α,IL-6 of two groups after treatment were compared.Result:After 1 week of treatment,the expression rate of mHLA-DR in the treatment group was increased,the expression of TNF-α and IL-6 were significantly decreased,the CD4+ content and CD4+/CD8+ ratio were significantly increased,and the content of CD8+ decreased,compared with the control group,the differences were statistically significant(P<0.05).The pulmonary infection control window in treatment group was(8.3±2.7)days and the control group was(11.4±2.8)days.The total effective rate of treatment group was higher than that of control group,the mortality rate of treatment group was lower than that of control group,the differences were statistically significant(P<0.05).Conclusion:Thymosin α1 immunotherapy can effectively enhance the cellular immune function of patients with severe pneumonia and reduce the systemic inflammatory response,also improve clinical efficacy and prognosis of patients,patient for thymosin α1
immunotherapy 1 week can increase the expression rate of mHLA-DR significantly,TNF-α and IL-6 can be effectively used for predicting effect of immunotherapy.
【Key words】 Severe pneumonia; Immune therapy; CD4+; CD8+; Monocyte human leukocyte antigen-DR
First-authors address:The Fifth Peoples Hospital of Shenzhen City,Shenzhen 518001,China
doi:10.3969/j.issn.1674-4985.2017.12.005
作為臨床上的急危重癥,重癥肺炎存在多種不良病癥,患者常常出現免疫功能低下,也會出現炎癥介質中促炎因子與抗炎因子失衡等改變,重癥肺炎發生和發展過程中會發生免疫抑制以及免疫紊亂[1]。胸腺肽α1可以有效調節免疫功能,幫助患者有效降低促炎因子水平,患者由炎癥介質所致的損傷也被有效降低,預后得到有效改善[2]。筆者探究在常規治療的基礎上加用胸腺肽α1對重癥肺炎患者進行免疫治療,檢測其單核細胞人白細胞抗原-DR(mHLA-DR)表達率、T細胞亞群等免疫功能指標以及TNF-α和IL-6的表達情況,確定免疫治療方法的意義,現報告如下。
1 資料與方法
1.1 一般資料 選取2012年8月-2016年7月本院重癥監護病房和呼吸科收治的120例重癥肺炎患者,隨機分為對照組和治療組,各60例。所有入選的重癥肺炎患者均符合美國IDSA/ATS的診斷標準[3-5]。所有入選患者不存在其他部位感染、嚴重免疫抑制病癥、免疫系統疾病、器官移植或者長期使用免疫抑制劑等情況,年齡>18周歲。對照組60例包括男33例,女27例,平均年齡(62.8±17.9)歲,APACHEⅡ評分為(16.3±6.5)分;治療組包括男34例,女26例,平均年齡(63.1±17.5)歲,APACHEⅡ評分為(15.9±6.7)分。兩組患者的年齡、性別、疾病嚴重程度等一般資料比較,差異均無統計學意義(P>0.05),具有可比性。
1.2 方法 兩組患者均依據美國IDSA/ATS的診斷標準的推薦意見進行病原菌學檢查,隨后給予抗菌藥物治療以及機械通氣,再進行營養支持以及器官功能支持等,最后進行標準化對癥診治。對照組進行此常規治療,治療組則在常規治療的基礎上加用胸腺肽α1免疫治療1周,治療后比較兩組患者mHLA-DR表達率、T細胞亞群等免疫功能指標以及TNF-α和IL-6的表達情況,掌握兩組患者肺部感染控制窗出現時間以及治療的總有效率和死亡率,治療4周后進行臨床評價。
1.3 統計學處理 使用SPSS 18.0統計分析,計量資料用(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用 x2檢驗,P<0.05為差異有統計學意義。
2 結果
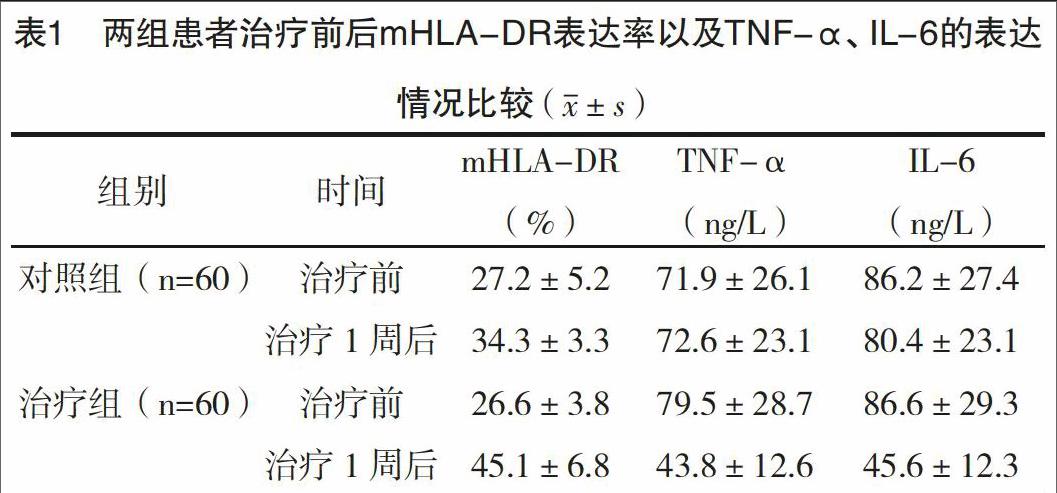
2.1 兩組患者治療前后mHLA-DR表達率以及TNF-α、IL-6的表達情況比較 與治療前相比,治療組患者治療1周后mHLA-DR表達率顯著上升,TNF-α和IL-6表達含量均顯著降低,差異均有統計學意義(P<0.05);對照組患者治療1周后mHLA-DR表達率高于治療前,差異有統計學意義(P<0.05),TNF-α和IL-6的表達含量與治療前比較,差異均無統計學意義(P>0.05)。治療1周后,治療組患者的mHLA-DR表達率高于對照組,TNF-α和IL-6的表達含量均低于對照組,差異均有統計學意義(P<0.05),見表1。
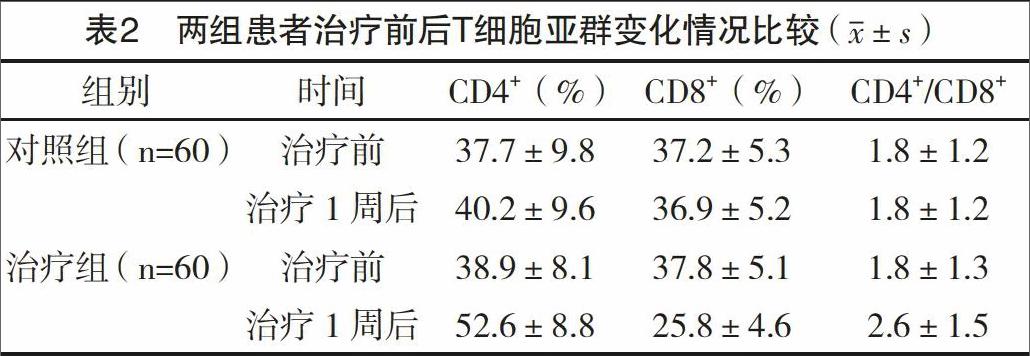
2.2 兩組患者治療前后T細胞亞群變化比較 與治療
前比較,治療1周后治療組患者CD4+含量和CD4+/CD8+比值均顯著上升,CD8+含量顯著降低,差異均有統計學意義(P<0.05);對照組患者的CD4+、CD8+含量及CD4+/CD8+比值與治療前比較,差異均無統計學意義(P>0.05)。治療1周后,治療組患者CD4+含量和CD4+/CD8+比值均高于對照組,CD8+含量低于對照組,差異均有統計學意義(P<0.05),見表2。
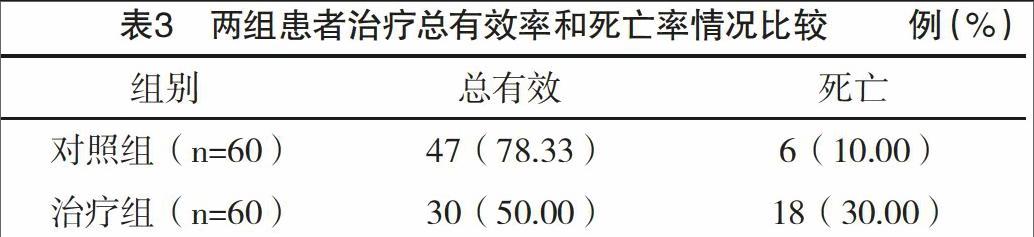
2.3 兩組患者治療總有效和死亡情況比較 治療組患者肺部感染控制窗出現時間為(8.3±2.7)d,對照組肺部感染控制窗出現時間為(11.4±2.8)d。治療組患者總有效率高于對照組,死亡率低于對照組,差異均有統計學意義(P<0.05),見表3。
3 討論
重癥肺炎患者病癥研究工作越來越深入,此類患者存在免疫功能紊亂和障礙,患者的CD4+T淋巴細胞含量顯著降低,CD8+T淋巴細胞含量則顯著上升,CD4+T淋巴細胞含量與CD8+T淋巴細胞含量的比值也出現顯著降低[6-8]。患者機體由此而出現免疫防御機制過度表達,患者體內出現大量的炎癥細胞,因此釋放出多種促炎細胞因子,TNF-α、IL-10和IL-6等因子的含量顯著上升,當機體中TNF-α、IL-10和IL-6等因子含量顯著上升時患者會出現代償性抗炎反應綜合征,引發患者會出現促炎因子瀑布樣級聯反應,導致機體出現全身炎癥反應綜合征,繼而發展為多臟器功能障礙綜合征[9-11]。需要依據患者的免疫功能紊亂情況給予必要的免疫調節來緩解患者的病癥[12]。
胸腺肽α1作為免疫刺激劑,可以有效調節細胞免疫,有效提高機體中D4+T淋巴細胞含量的比例,從而有效提高CD4+T淋巴細胞含量與CD8+T淋巴細胞含量的比值[13]。胸腺肽α1還可以有效促進淋巴細胞的分化、增殖以及成熟等細胞功能,有效促進促炎因子含量的下降,從而有效改善患者的預后,幫助患者緩解感染性病癥[14-17]。
本研究將胸腺肽α1作為治療重癥肺炎患者的免疫刺激劑。通過對比研究發現:重癥肺炎治療組患者mHLA-DR表達率顯著上升,TNF-α和IL-6的表達含量均顯著降低;重癥肺炎對照組患者mHLA-DR表達率顯著上升,TNF-α和IL-6的表達含量降低。與對照組相比,治療1周以后重癥肺炎治療組患者mHLA-DR表達率顯著上升,TNF-α和IL-6的表達含量顯著降低。重癥肺炎治療組患者CD4+含量以及CD4+/CD8+比值顯著上升,CD8+含量顯著降低;治療1周后,重癥肺炎對照組患者CD4+、CD8+以及CD4+/CD8+比值比較,差異均無統計學意義(P>0.05)。重癥肺炎治療組患者CD4+含量以及CD4+/CD8+比值顯著上升,CD8+含量顯著降低。治療組肺部感染控制窗出現時間為(8.3±2.7)d,癥肺炎患者對照組肺部感染控制窗出現時間為(11.4±2.8)d。研究結果證實,
mHLA-DR參與外源性抗原的加工和處理,mHLA-DR的含量與單核細胞免疫功能的高低密切相關,可以有效反映患者的免疫狀態[18-19]。mHLA-DR表達率低于30%則預示患者單核細胞免疫麻痹,患者具有較低的免疫功能[20]。mHLA-DR的動態表達率可以有效反映重癥肺炎患者的預后情況,持續低水平的mHLA-DR對患者的恢復比較不利。
因而,免疫調理可以提高患者mHLA-DR水平,改善免疫抑制狀態,mHLA-DR表達率可以作為免疫治療效果的預測指標。
參考文獻
[1]唐晉,陳雪梅,彭超華.血必凈注射液聯合持續血液凈化治療重癥膿毒癥的效果及對血清IL-6、TNF-α的影響[J].現代生物醫學進展,2015,22(17):3283-3285,3300.
[2]孟丹,徐傳藩,陳培生.連續性腎臟替代治療在慢性腎病合并重癥細菌性肺炎患者中的療效觀察[J].內科急危重癥雜志,2015,12(2):116-117,124.
[3]吳小磊,張慧玉,田玲.兒童肺炎支原體肺炎血清和肺泡灌洗液中T細胞亞群及細胞因子檢測的意義[J].兒科藥學雜志,2015,17(4):6-9.
[4]李春燕,廖東平,李仕強.丙氨酰-谷氨酰胺對重癥急性胰腺炎患者IL-6、TNF-α、D-二聚體的影響及臨床意義[J].胃腸病學和肝病學雜志,2015,34(3):351-353.
[5]高延秋,張華,陳建麗.血必凈注射液對重癥肺炎患者血清中白細胞介素-6、白細胞介素-10和腫瘤壞死因子-α影響的研究[J].中國醫院用藥評價與分析,2014,42(10):881-883.
[6]田芳,韓波,段梅.肺炎支原體肺炎患兒血清TNF-α、IL-6及半乳凝素3濃度測定的臨床意義[J].中國當代兒科雜志,2014,16(10):1001-1004.
[7]李容漢,李瓊珍,鄧群娣.兒童支原體肺炎血清中TNF-α、IL-6、IL-8和IL-10濃度臨床研究的意義[J].中國婦幼衛生雜志,2014,37(5):32-35.
[8]張開宇,童佳兵,季紅燕.清肺解毒飲對肺炎鏈球菌肺炎、肺炎克雷伯菌肺炎大鼠模型肺組織TNF-α、IFN-γ、IL-6及IL-10含量變化的影響[J].中醫藥導報,2014,9(5):4-6.
[9]黃光舉,張慧玉,田玲,等.血清IL-6、TNF-α、IL-10的動態監測在兒童重癥肺炎中臨床意義[J].中國實驗診斷學,2015,19(6):1010-1011.
[10]梁坤,張慧玉,田玲.細胞因子IL-6、IL-10在難治性肺炎患兒肺泡灌洗液中的變化及意義[J].臨床兒科雜志,2014,17(4):336-338.
[11]陳俊軼,董躍華,曹蕾春,等.連續性血液凈化治療對重癥肺炎合并心力衰竭患者心功能的影響[J].河北醫藥,2013,35(10):1622-1623.
[12]陳藝壇,潘云虎,陳光.連續性血液凈化聯合肺泡灌洗術治療重癥肺炎并多器官功能障礙綜合征的臨床研究[J].臨床軍醫雜志,2015,28(9):945-947,950.
[13]劉國華,文潔珍.自擬清熱平喘湯對小兒重癥病毒性肺炎(風熱閉肺證)免疫功能、炎癥因子和中醫證候積分的影響[J].中國中醫急癥,2016,33(10):1952-1954.
[14]周海銀,祝益民,肖政輝,等.連續性血液凈化對MODS患者IL-6、IL-10及腫瘤壞死因子的影響[J].醫學信息(旬刊),2011,24(7):1923-1926.
[15]王志強,張志堅,吳立堅.重癥肌無力患者外周血單個核細胞TNF-α和IL-6水平在疾病轉歸中的動態變化[J].中國神經免疫學和神經病學雜志,2009,16(2):90-93.
[16]哈立新,于國華.烏司他丁對呼吸機相關性肺炎患者免疫功能及炎性因子水平的影響研究[J].實用心腦肺血管病雜志,2015,23(7):36-39.
[17]哈立新.烏司他丁對重癥肺炎免疫及炎癥因子影響觀察[J].臨床肺科雜志,2015,20(12):2253-2255.
[18]李海龍,湯紅霞,何靜江,等.胸腺五肽對重癥肺炎患者炎癥指標、免疫球蛋白水平及療效的影響[J].寧夏醫科大學學報,2016,38(8):927-929.
[19]鄧海鷗,林凱,黎映蘭,等.黃芪多糖對老年早期糖尿病腎病者TNF-α、IL-6和免疫功能的影響[J].中藥材,2014,37(4):713-716.
[20]田海貞,胡翠萍,程勁松.胸腺肽α1對小兒重癥肺炎腫瘤壞死因子及白細胞介素-6的影響[J].臨床藥物治療雜志,2015,13(6):38-41.

