AECOPD合并下肢深靜脈血栓的相關危險因素分析
鄧日強+楊印樓+謝斌+謝俊玲
【摘要】 目的:分析慢性阻塞性肺疾病急性加重期(AECOPD)合并下肢深靜脈血栓(DVT)的相關危險因素。方法:選取2014年7月-2016年7月本院收治的30例AECOPD合并下肢深靜脈血栓(DVT)患者(DVT組)和30例單純AECOPD(非DVT組),采用醫院自制問卷調查表收集患者的臨床資料,找出AECOPD合并下肢深靜脈血栓的相關危險因素。結果:多因素Logistic分析結果顯示,吸煙、臥床多于1周、合并低血氧癥、機械通氣是導致AECOPD合并DVT的獨立危險因素(P<0.05)。結論:正確分析AECOPD合并下肢深靜脈血栓的相關危險因素,提高預防,有利于降低DVT的發生率。
【關鍵詞】 AECOPD; 下肢深靜脈血栓; 危險因素; 分析
Analysis of Risk Factors of AECOPD in Patients with Lower Extremity Deep Venous Thrombosis/DENG Ri-qiang,YANG Yin-lou,XIE Bin,et al.//Medical Innovation of China,2017,14(12):131-133
【Abstract】 Objective:To analyze the chronic obstructive pulmonary diseases acute exacerbation period (AECOPD) with lower extremity deep vein thrombosis (DVT) of the relevant risk factors.Method:30 patients with AECOPD complicated with deep vein thrombosis(DVT group) and 30 patients with AECOPD (non DVT group) were selected in our hospital from July 2014 to July 2016 were selected,the clinical data of patients were collected by self made questionnaire to find out the risk factors of AECOPD with lower extremity deep venous thrombosis.Result:Multivariate Logistic analysis showed that smoking,lying in bed for more than 1 week,combined with hypoxemia,and mechanical ventilation were the leading independent risk factors for AECOPD combination with DVT(P<0.05).Conclusion:Analysis of AECOPD combined the related risk factors for deep vein thrombosis of lower limb,can improve the prevention,it is helpful to reduce the incidence of DVT.
【Key words】 AECOPD; Lower extremity deep vein thrombosis; Risk factor; Analysis
First-authors address:Yuebei Peoples Hospital,Shaoguan 512000,China
doi:10.3969/j.issn.1674-4985.2017.12.037
相關數據調查分析顯示,慢性阻塞性肺疾病(COPD)是臨床常見的呼吸系統疾病,具有高發病率、高死亡率的特點[1],嚴重威脅著人類的健康,若患者在短期內各種癥狀(咳嗽、氣短、喘息等)加重,則稱之為慢性阻塞性肺疾病急性加重期(AECOPD)[2]。較多AECOPD患者會并發下肢深靜脈血栓(DVT),實踐調查研究發現,DVT是引發AECOPD患者死亡的重要因素[3]。本文主要分析AECOPD合并下肢深靜脈血栓的相關危險因素,并提出預防措施,以期為臨床提供有效的借鑒和參考,現報告如下。
1 資料與方法
1.1 一般資料 選取2014年7月-2016年7月本院收治的30例AECOPD合并下肢深靜脈血栓(DVT)患者(DVT組)和30例單純AECOPD(非DVT組)。納入標準:患者均符合慢性阻塞性肺疾病(COPD)臨床診斷標準[4],均自愿并參與本次調查研究。排除標準:不愿意參加本次調查活動者;精神障礙患者;合并嚴重的肝腎臟疾病患者;自身存在免疫疾病患者;惡性腫瘤患者;孕婦以及哺乳期婦女。
1.2 方法
1.2.1 調查方法 所有患者在入院后,由醫護人員立即采用醫院自制調查表對患者資料進行全面收集,資料主要包括患者的基本資料包括基本資料(姓名、性別、年齡),此外,還要收集患者的臨床資料(有無吸煙史、有無使用利尿劑、有無進行過機械通氣、有無合并低氧血癥、有無進行深靜脈穿刺、臥床時間)等等,做好詳細記錄[5]。
1.2.2 下肢深靜脈超聲檢查 下肢深靜脈超聲檢查:讓患者保持平臥位,從上往下分別對股總、股淺、股深近心段、腘、脛前、脛后靜脈進行掃查。接著,患者屈曲左側臥位下肢稍,對小腿肌間靜脈叢以及腘靜脈進行檢查[6]。對股淺靜脈、股總患者按逆行方向對髂靜脈檢查。探頭與患者皮膚輕輕接觸后,沿著靜脈體進行投影,做橫向以及豎直方向掃查。仔細觀察患者腔內是否存在血栓以及有無游離端以及回聲、觀察是否存在血流緩急以及管壁有無增厚現象[7]。此外,注意觀察管壁靜脈內徑實際大小。詳細記錄所檢測數據[8]。
1.3 統計學處理 采用SPSS 20.0軟件對所得數據進行統計分析,計量資料用(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用 x2檢驗,采用Logistic進行多因素分析,P<0.05為差異有統計學意義。
2 結果
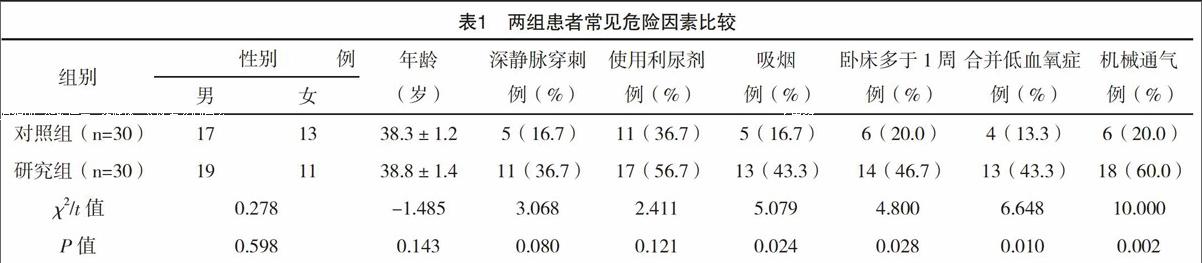
2.1 單因素分析 兩組患者的性別、年齡、深靜脈穿刺、使用利尿劑比較,差異均無統計學意義(P>0.05);兩組患者的吸煙、臥床多于1周、合并低血氧癥、機械通氣比較,差異均有統計學意義(P<0.05),見表1。
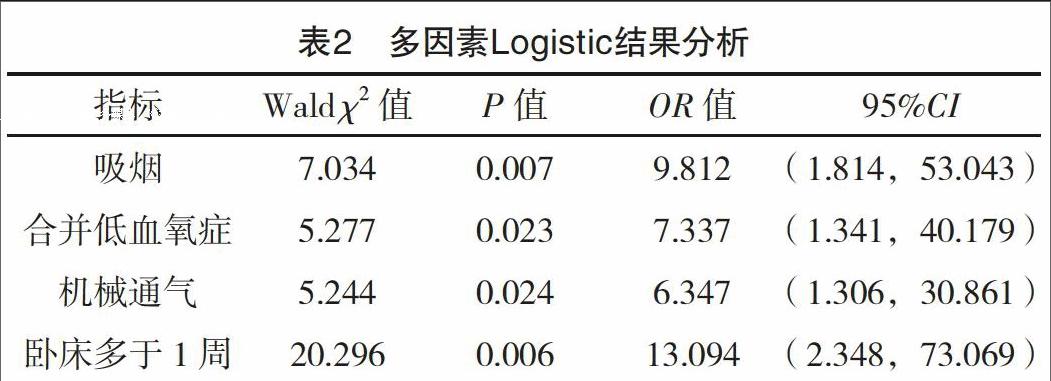
2.2 多因素Logistic分析 導致AECOPD合并DVT的獨立因素分別為吸煙、合并低血氧癥、機械通氣、臥床多于1周(P<0.05),見表2。
3 討論
對于AECOPD患者來說,若其同時合并DVT,進一步增加了病死率以及致殘率,預后效果極差,給患者的生命安全造成了極大的威脅,是全球高度重視的一大健康問題[9]。因此,對AECOPD合并下肢深靜脈血栓的相關危險因素進行分析顯得極為迫切,可及早采取措施進行預防,減少DVT發生率,從根本上降低致死率[10]。
本研究主要對DVT組和非DVT組的8個因素(性別、年齡、深靜脈穿刺、利尿劑、吸煙、臥床多于1周、合并低血氧癥、機械通氣)進行調查分析,通過單因素分析得出結果,兩組患者的性別、年齡、深靜脈穿刺、使用利尿劑比較,差異均無統計學意義(P>0.05);兩組患者的吸煙、臥床多于1周、合并低血氧癥、機械通氣比較,差異均有統計學意義(P<0.05)。通過多因素Logistic分析結果顯示:吸煙、臥床多于1周、合并低血氧癥、機械通氣是AECOPD合并DVT的危險因素,(1)吸煙:對于AECOPD患者來說,吸煙是導致DVT發生的一個獨立性危險因素。吸煙不但會進一步增加AECOPD患者血小板以及纖溶酶原激活物刺激因子I活性的活性,還會促使患者紅細胞沉降率以及白細胞數升高,導致血栓形成,這與陳孝謙等[11]的研究結果一致。(2)臥床時間多于1周:對于臥床時間較長,尤其是多于1周的患者,其活動量減小,血液未能得到正常循環,降低了靜脈血流速度,容易引發DVT,這與文獻[12]的研究結果相一致。(3)合并低血氧癥:低氧血癥是大多數AECOPD患者合并的癥狀,低氧血癥不但會給損害到患者血管內皮細胞正常功能,還會增加血液中繼發性紅細胞,促使血液出現高凝狀態,最終導致DVT的發生,這與文獻[13]的研究結果相一致。(4)機械通氣:AECOPD患者在接受機械通氣治療,尤其是氣道正壓通氣治療的時候,其胸腔內的負壓狀態發生了改變,減少了靜脈回心血量以及心輸出量,促使血壓不斷降低,最終導致下肢血液回流出現障礙,進一步加重了血液滯緩的情況,最終引發DVT,這與文獻[14]的研究結果相一致。
在掌握到吸煙、臥床時間多于1周、合并低血氧癥、機械通氣是AECOPD合并DVT的高危因素后,應對高危患者及時采取積極有效的護理干預,降低DVT的發生率。一般來說,護理干預可從以下幾個方面來著手進行:(1)提高預防、警惕意識,定時對AECOPD患者的下肢情況進行檢查,有無壓痛、腫脹以及疼痛等癥狀;部分患者發生DVT時臨床癥狀不顯著,為此,需要采用超聲診斷方法進行排查確診[15]。(2)根據患者實際情況,使用加壓彈力襪或者是序貫加壓泵,促使下肢靜脈血液回流[16]。(3)正確指導患者如何對下肢進行主動或者被動活動,活動方式可通過抬高下肢、屈伸來進行,以此達到緩解血流淤滯狀態目的。同時,定時幫助患者對下肢進行按摩,促進血液循環。(4)結合患者情況,必要的時候遵醫囑,使用抗凝或者抗血小板藥物[17]。(5)指導患者養成科學作息規律,保證充足的睡眠,保持良好的心態,禁煙禁酒,科學飲食,確保機體營養所需,增強機體抵抗力[18]。(6)加強對合并低血氧癥以及接受機械通氣治療患者觀察監測,作為重點預防對象,發現異樣及時采取措施處理[19-20]。
綜上所述,對于AECOPD患者來說,誘發DVT的危險因素主要包括有吸煙、臥床時間多于1周、合并低血氧癥、機械通氣四個危險因素,為此,應給予高度警惕,加強護理干預,預防發生DVT,達到改善預后,改善患者生存質量的目的。
參考文獻
[1]毛曉群,鐘冬嬋,陳麗莉,等.慢性阻塞性肺疾病患者合并下肢深靜脈血栓的危險因素分析[J].中華護理雜志,2016,23(10):556-558.
[2]馬萬紅.慢性阻塞性肺疾病合并肺血栓栓塞癥臨床診斷及治療探討[J].中國衛生產業,2016,21(11):990-993.
[3]黃靜,林婉娜,羅玉珍.ICU患者下肢深靜脈血栓形成的原因分析及護理對策[J].中國醫療前沿,2016,12(2):777-779.
[4]中華醫學會呼吸病學分會慢性阻塞性肺疾病學組.慢性阻塞性肺疾病診治指南[J].中華結核和呼吸雜志,2002,41(8):453-460.
[5]宮國旦.慢性阻塞性肺疾病急性加重期的治療方法及療效探析[J].中國醫藥指南,2016,44(36):51-54.
[6]董洪英,張云霞.慢性阻塞性肺疾病急性加重期患者并發靜脈血栓栓塞的危險因素分析[J].中華全科醫學,2016,11(1):881-883.
[7]吳永紅,胡德春,張盼旺.慢性阻塞性肺疾病合并肺血栓栓塞危險因素分析[J].中華肺部疾病雜志(電子版),2016,26(3):123-125.
[8]黃秀霞,龐寶森,楊媛華,張海燕,郭素良.慢性阻塞性肺疾病急性加重期凝血功能的變化及其意義[J].中華醫學雜志,2016,30(22):775-778.
[9]馬千里,王長征.深入認識慢性阻塞性肺疾病的急性加重[J].中國呼吸與危重監護雜志.2016,34(3):233-236.
[10]錢瑜琳.慢性阻塞性肺疾病急性加重48例臨床分析[J].檢驗醫學與臨床.2015,20(5):180-183.
[11]陳孝謙,汪錚,李秀.542例AECOPD住院患者肺栓塞風險和預防分析[J].臨床肺科雜志,2013,18(1):77-80.
[12]王同生,毛毅敏,孫瑜霞,等.慢性阻塞性肺疾病急性加重合并肺栓塞的臨床特征與高危因素研究[J].中國全科醫學,2016,26(19):312-315.
[13]李振坤,張濤.AECOPD合并肺栓塞繼發性危險因素的臨床研究[J].臨床肺科雜志,2011,16(5):697-699.
[14]孫建英,劉颯,王紅陽,等.慢性阻塞性肺疾病急性加重期合并深靜脈血栓形成危險因素及抗凝因子檢測[J].中國醫師進修雜志,2010,33(19):14-18.
[15]王原,畢燃.慢性阻塞性肺疾病急性加重期合并肺血栓栓塞的臨床分析[J].中國藥物經濟學,2016,21(S2):734-737.
[16]劉翠,王筱慧,陸清聲,等.靜脈血栓栓塞癥發生情況調查及對策探討[J].中國衛生質量管理,2016,31(4):740-743.
[17]張弘,蔡柏薔.慢性阻塞性肺疾病急性加重臨床研究進展[J].中國呼吸與危重監護雜志,2016,33(2):1134-1137.
[18]王菁,王曉霞,周鴻,等.彩色多普勒超聲對慢性阻塞性肺病急性加重期下肢深靜脈血栓形成的診斷分析[J].成都醫學院學報,2016,29(4):1256-1259.
[19]范江華,于建濤,徐世玉,等.農村慢性阻塞性肺疾病患者急性加重病因分析及防控體會[J].中國醫學創新,2016,13(22):144-147.
[20]孫加源,劉立根,許賓.慢性阻塞性肺病血栓前狀態研究現狀[J].中國臨床醫學,2015,34(3):267-269.

