高危型HPV—DNA檢測聯合陰道鏡在宮頸病變篩查中的臨床應用價值分析
倪亞琴+艾小娥

【摘要】 目的:評價高危型HPV-DNA檢測聯合陰道鏡在宮頸病變篩查中的臨床應用價值。方法:選取2015年9月-2016年9月在本院婦科門診宮頸病變篩查的已婚婦女130例,均予以高危型HPV-DNA與陰道鏡檢查,任一項結果異常或臨床高度懷疑宮頸病變者,同時行陰道鏡下宮頸多點活檢組織病理診斷,以病理學結果為金標準,分析高危型HPV-DNA聯合陰道鏡檢測對宮頸病變的診斷價值。結果:130例受檢女性中,病理診斷陰性110例(84.62%),陽性20例(15.38%),其中CINⅠ 11例(8.46%),CINⅡ 4例(3.08%),CINⅢ 3例(2.31%),宮頸癌2例(1.54%)。HR-HPV-DNA檢測的靈敏度和特異度均為80.00%;陰道鏡的診斷靈敏度為65.00%,特異度為64.55%;聯合檢查的靈敏度為90.00%,特異度為83.64%。聯合檢查的靈敏度、特異度均明顯高于陰道鏡檢查,差異均有統計學意義(P<0.05);聯合檢查的靈敏度高于HR-HPV-DNA檢測,差異有統計學意義(P<0.05);HR-HPV-DNA檢測的特異度明顯高于陰道鏡,差異有統計學意義(P<0.05)。結論:HR-HPV-DNA檢測具有較高的靈敏度和特異度,而聯合陰道鏡可提高診斷準確率,減少漏診,可作為宮頸病變篩查的主要方法。
【關鍵詞】 宮頸病變; 高危型HPV-DNA; 陰道鏡; 篩查
Clinical Application Value of High Risk HPV-DNA Test Combined with Colposcopy in Screening Cervical Lesions/NI Ya-qin,AI Xiao-e.//Medical Innovation of China,2017,14(12):062-065
【Abstract】 Objective:To evaluate the clinical value of high risk HPV-DNA test combined with colposcopy in screening cervical lesions.Method:130 married women in the screening of cervical lesions from September 2015 to September 2016 were treated with high-risk HPV-DNA and colposcopy,any abnormal results or clinically suspected cervical lesions,and colposcopic cervical biopsy pathological diagnosis with pathological results as the gold standard,analysis of the value of high risk HPV-DNA combined colposcopy in diagnosis of cervical lesions.Result:Among 130 women,the pathological diagnosis of 110 cases(84.62%) were negative,20 cases(15.38%) were positive,including 11 cases(8.46%) of CINⅠ,4 cases(3.08%) of CINⅡ,3 cases(2.31%) of CINⅢ,2 cases(1.54%) of cervical cancer.The sensitivity and specificity of HR-HPV-DNA detection were 80.00%,the diagnostic sensitivity of colposcopy was 65.00%,the specificity of colposcopy was 64.55%;the colposcopy and combined examination of the sensitivity was 90.00%,the specificity was 83.64%.The sensitivity and specificity of combined examination were significantly higher than those of colposcopy,the differences were statistically significant(P<0.05);the sensitivity of combined detection was higher than that of HR-HPV-DNA,and the difference was statistically significant(P<0.05);the specificity of HR-HPV-DNA detection was significantly higher than that of colposcopy,and the difference was statistically significant(P<0.05).Conclusion:HR-HPV-DNA has high sensitivity and specificity,and combined with colposcopy can improve the accuracy of diagnosis,reduce missed diagnosis,can be used as the main method of screening cervical lesions.
【Key words】 Cervical lesions; High risk HPV-DNA; Colposcopy; Screening
First-authors address:Yingtan Hospital of Traditional Chinese Medicine,Yingtan 335000,China
doi:10.3969/j.issn.1674-4985.2017.12.017
宮頸癌(cervical cancer,CC)是婦科常見的惡性腫瘤之一,發病率在女性生殖道惡性腫瘤中居首位[1-2]。近年來,隨著生活壓力的增加以及醫療技術的進步,CC的檢出率不斷增加,且表現出年輕化的趨勢[3]。CC的發生和發展是一個漸進演變的過程,從宮頸上皮內瘤變(cervical intraepithelial neoplasia,CIN)進展為浸潤癌大約需要10年,CIN如果得到及時正確的治療可完全治愈[4-5]。因此,規范防癌篩查、及時發現和治療宮頸病變是預防CC的關鍵。陰道鏡檢查是目前宮頸病變篩查的常用方法之一,但檢查結果受到操作者臨床經驗及外界因素的影響,容易出現漏診、誤診。現已明確人乳頭瘤病毒(human papilloma virus,HPV),尤其是高危型HPV(High-Risk HPV,HR-HPV)的持續性感染是引起CIN及CC的主要病因,幾乎所有的CC病例樣本中均能檢測到HPV的存在[6-7]。因此,檢測HR-HPV對宮頸病變的篩查具有重要意義[8]。本研究將HR-HPV-DNA檢測與陰道鏡聯合用于宮頸病變篩查,取得了令人滿意的結果,現報告如下。
1 資料與方法
1.1 一般資料 選取2015年9月-2016年9月在本院婦科門診宮頸病變篩查的已婚婦女130例,年齡23~59歲,平均(42.75±10.43)歲;均有性生活史,就診原因有體檢、接觸性出血、陰道不規則出血等;所有受檢女性既往均無宮頸和子宮手術史、無自身免疫性疾病、3 d內無陰道沖洗及陰道用藥史、24 h內無性生活史;并已排除妊娠或經期、已行全子宮切除或宮頸切除、有放射性治療和光動力學治療史及合并外陰道念珠菌、陰道滴蟲等生殖道感染的女性。所有受檢女性同時行HR-HPV-DNA和陰道鏡檢查,其中任一項結果異常或臨床高度懷疑宮頸病變者,行陰道鏡下宮頸多點活檢組織病理診斷。
1.2 檢查方法
1.2.1 HR-HPV-DNA檢測 采用專用HPV采樣刷插入宮頸口,順/逆時針旋轉4~5周并停留10 s取出,置入含有保存液的小瓶中,折斷刷柄,蓋好瓶蓋送檢;采用美國Digene公司提供的第二代雜交捕獲法(hybrid capture 2,HC2)檢測標本中13種HR-HPV-DNA(即HPV16、18、31、33、35、39、45、51、52、56、58、59、68型)含量。HC2是在體外進行的核酸雜交,利用化學發光法,使微孔板信號擴增,對HPV-DNA進行檢測;檢測結果用所測標本的相對熒光光度值(relative light unit,RIU)與陽性定標(cut off,CO)的比值表示,RIU/CO≥1.0為陽性。
1.2.2 陰道鏡檢查和宮頸活檢 患者取膀胱截石位,放置擴陰器暴露宮頸,調節陰道鏡焦距至物像最清晰,用大棉簽拭去宮頸及陰道分泌物,觀察宮頸表面光滑程度、顏色等,放大鏡頭倍數,用大棉簽蘸取3%~5%冰醋酸溶液濕敷宮頸陰道部90 s觀察,主要異常表現有白色上皮、點狀血管、鑲嵌、異型血管、白斑等;之后以2%碘溶液涂抹于宮頸表面,不著色、著色淺或呈芥末黃區為碘試驗陰性區或可疑部位。陰道鏡下宮頸轉化區全部可見、碘試驗陽性為陰道鏡檢查滿意,轉化區部分不可見或全部不可見、碘試驗陰性均視為陰道鏡檢查陽性結果。陰道鏡下為異常宮頸圖像,則在異常部位取活檢,若未見異常圖像,則在宮頸3、6、9、12點處行多點活檢,以10%甲醛固定,送病理檢查。病理結果分為:(1)正常或炎癥;(2)癌前病變,按照病變程度又分為CINⅠ、CINⅡ、CINⅢ;(3)鱗狀細胞癌(squamous cell carcinoma,SCC);(4)腺癌(adenocarcinoma,AC)。其中CINⅠ及以上認為病理診斷陽性。以宮頸組織病理學診斷為“金標準”,計算HR-HPV-DNA、陰道鏡以及聯合檢測的靈敏度和特異性。
1.3 統計學處理 統計學分析采用SPSS 21.0軟件,計量資料用(x±s)表示,比較采用t檢驗;計數資料以率(%)表示,比較采用 x2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 組織病理學診斷結果 130例受檢女性中,病理診斷陰性110例(84.62%),陽性20例(15.38%),其中CINⅠ 11例(8.46%),CINⅡ 4例(3.08%),CINⅢ 3例(2.31%),宮頸癌2例(1.54%)。
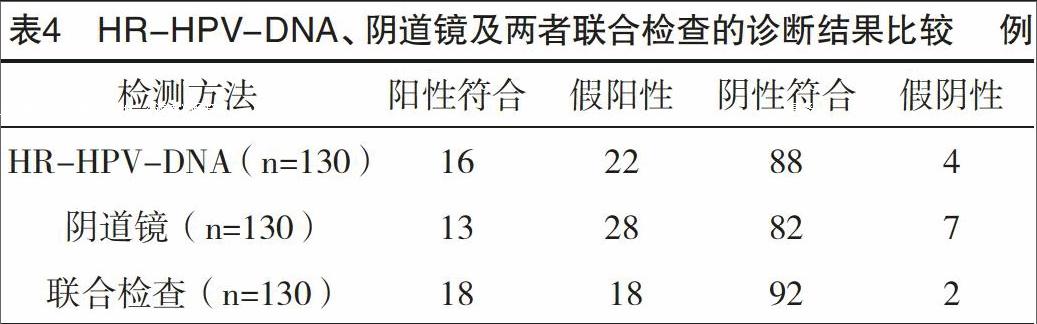
2.2 HR-HPV-DNA檢測與病理學診斷結果比較 HR-HPV-DNA檢測發現陽性者38例,其中正確診斷16例,高估22例,漏檢4例,診斷靈敏度為80.00%(16/20),特異度為80.00%(88/110),見表1。
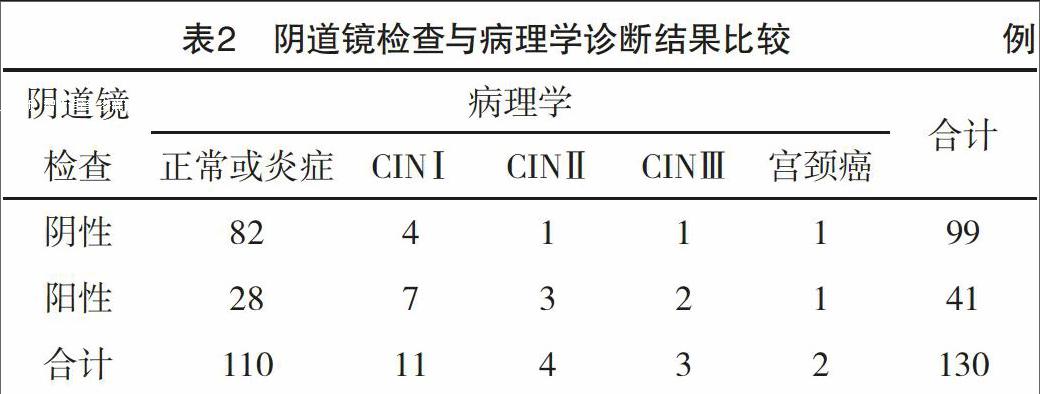
2.3 陰道鏡檢查與病理學診斷結果比較 陰道鏡檢出陽性41例,其中正確診斷13例,高估28例,漏診7例,診斷靈敏度為65.00%(13/20),特異度為74.55%(82/110),見表2。
2.4 HR-HPV-DNA聯合陰道鏡檢查與病理學診斷結果比較 聯合檢查檢出陽性44例,其中正確診斷18例,高估26例,漏診2例,診斷靈敏度為90.00%(18/20),特異度為83.64%(92/110),見表3。
2.5 HR-HPV-DNA、陰道鏡及兩者聯合檢查的診斷結果比較 聯合檢查的靈敏度、特異度均明顯高于陰道鏡檢查,差異均有統計學意義(P<0.05);聯合檢查的靈敏度高于HR-HPV-DNA檢測,差異有統計學意義(P<0.05);HR-HPV-DNA檢測的特異度明顯高于陰道鏡,差異有統計學意義(P<0.05),見表4。
3 討論
CC是女性最常見的惡性生殖道腫瘤,且發病率呈上升趨勢,發病年齡也更趨年輕化。CC的發生發展是一個漫長的過程,從CIN至早期浸潤癌直至浸潤癌大約需要經歷數年至數十年的時間,若在CIN階段得到治療,可有效預防CC的發生[9-10]。與發展中國家相比,發達國家女性發生CC的比例明顯下降,且5年生存率不斷提高,這在很大程度上歸功于宮頸病變的有效篩查及早期治療[11-12]。而在發展中國家,由于篩查工作不完善,多數患者確診時已是浸潤癌,錯失了最佳治療時機。因此,建立有效的篩查手段,早期診斷與治療是預防CC的關鍵[13-14]。
陰道鏡作為宮頸疾病的常用檢查方法之一,可通過醋酸試驗和碘試驗及光學放大技術,明確有無宮頸病變以及病變的范圍、類型等,并可輔助活檢[15-16]。但宮頸管內的病變暴露不清,容易漏診,而且陰道鏡下取活檢具有一定的創傷,不適合作為篩查手段,另外,陰道鏡檢查對醫生的臨床經驗要求較高。隨著對CC研究的不斷深入,現已證實,HR-HPV持續、反復感染是CIN和CC發病的必要條件。CC的進展經過細胞分化失調到不典型增生再到原位癌,最后發展成CC,整個過程與HR-HPV密切相關[17-19]。因此,靈敏的HR-HPV核酸檢測對于宮頸病變的篩查及進展評估時非常有價值的[20]。本研究將陰道鏡與HR-HPV-DNA檢測聯合用于宮頸疾病的篩查,結果發現:陰道鏡的診斷靈敏度為65.00%,特異度為64.55%;HR-HPV-DNA檢測的靈敏度和特異度均為80.00%;而聯合檢查的靈敏度90.00%,高于陰道鏡和HR-HPV-DNA檢測(P<0.05),其特異度為83.54%高于陰道鏡檢查(P<0.05),雖在數值上高于HR-HPV-DNA
檢測,但差異無統計學意義(P>0.05)。同時發現,HR-HPV-DNA檢測的特異度明顯高于陰道鏡(P<0.05)。由此可見,HR-HPV-DNA檢測具有較高的靈敏度和特異度,而聯合陰道鏡可提高診斷準確率,減少漏診,可作為宮頸病變篩查的主要方法。
參考文獻
[1]凌燕,熊員煥,羅蒲英.高危宮頸癌術后輔助調強同期放化療的探討[J].江西醫藥,2013,48(11):943-945.
[2]成榮杰,付艷.新輔助化療在宮頸癌治療中的研究現狀[J].實用醫學雜志,2010,26(3):352-354.
[3]劉開江.保留生育功能的宮頸癌手術選擇注意事項及術后生育問題[J].中國實用婦科與產科雜志,2015,31(6):499-503.
[4]阮玉蘭,虞豐.宮頸液基細胞學檢查1321例分析[J].淮海醫藥,2010,28(2):155.
[5]覃燁,王紅麗,任彤.宮頸癌及宮頸上皮內瘤病變與生殖道感染的相關性研究[J].中華醫院感染學雜志,2014,24(4):811-813.
[6]林志金,曾憲瑞,王明波,等.宮頸液基細胞學檢查聯合HPV-DNA檢測在宮頸癌篩查中的應用[J].江西醫藥,2016,51(5):477-479.
[7] Ronco G,Dillner J,Elfstr?m K M,et al.Efficacy of HPV-based screening for prevention of invasive cervical cancer:follow-up of four European randomised controlled trials[J].Obstetrical & Gynecological Survey,2014,69(8):472-473.
[8]許劍利,徐克惠.高危型HPV檢測及TCT檢查在宮頸癌篩查中的應用分析[J].實用婦產科雜志,2014,30(12):946-949.
[9]李園園,王英紅.人乳頭狀瘤病毒與宮頸癌及其癌前病變的研究進展[J].中國醫師雜志,2012,14(9):1290-1292.
[10]文政芳,楊君,趙淑珍,等.宮頸癌患者人乳頭狀瘤病毒感染與陰道菌群及炎性因子變化研究[J].中華醫院感染學雜志,2016,26(19):4500-4502.
[11]喬友林.適宜發展中國家與地區的宮頸癌快速篩查技術的研究及意義[J].中華預防醫學雜志,2015,49(2):110-111.
[12]歐陽秋茹,陳文靜,賴日權,等.宮頸癌及其癌前病變篩查與預防的研究進展[J].中國婦幼保健,2010,25(22):3212-3214.
[13]莫小亮,羅殿中.2012年美國宮頸癌篩查新指南解讀[J].腫瘤防治研究,2014,41(2):188-192.
[14]杜敏霞,任利華,王慧君,等.農村適齡婦女宮頸癌篩查服務利用行為現狀及其影響因素分析[J].現代預防醫學,2015,42(9):1604-1606.
[15]陸善山,馮少涓.利用電子陰道鏡與病理檢查相結合的方法提高宮頸癌前病變等診斷[J].海南醫學,2006,17(4):89-89.
[16]于淑莉,劉麗莉,于淑革,等.4800例宮頸癌篩查與陰道鏡活檢結果對比分析研究[J].河北醫學,2016,22(10):1704-1706.
[17]何惠華,張芳華.HPV不同高危亞型在宮頸腺癌、宮頸鱗癌中的表達及臨床意義研究[J].中國醫學創新,2014,11(14):4-6.
[18] Sanjose S D,Quint W G,Alemany L,et al.Human papillomavirus genotype attribution in invasive cervical cancer:a retrospective cross-sectional worldwide study[J].Lancet Oncology,2010,11(11):1048-1056.
[19]施維波,仝進毅.宮頸上皮內瘤變及宮頸癌檢測高危型HPV臨床意義[J].中國婦幼保健,2012,27(14):2176-2178.
[20]張連民,邊愛平,趙旭.Fhit、Survivin基因在宮頸病變中的表達與高危型HPV感染的相關性研究[J].中國醫學創新,2010,7(2):60-62.

