腦出血患者術后早期吞咽障礙60例康復護理
茅俊華
(江蘇省鎮江市第一人民醫院 神經外科, 江蘇 鎮江, 212000)
?
腦出血患者術后早期吞咽障礙60例康復護理
茅俊華
(江蘇省鎮江市第一人民醫院 神經外科, 江蘇 鎮江, 212000)
腦出血; 術后; 早期吞咽障礙; 康復護理
吞咽障礙是帕金森病、腦卒中、腦出血、格林巴利綜合癥等神經系統疾病術后常見的并發癥。吞咽障礙是惡化腦出血患者預后的獨立危險因素,其可能引起患者出現吸入性肺炎、窒息,增加患者死亡風險[1]。因此,腦出血患者術后做好吞咽障礙護理非常重要。為探討腦出血患者術后早期吞咽障礙的康復護理措施,本研究選擇腦出血術后早期吞咽障礙患者60例,實施分組比較研究,現報告如下。
1 資料與方法
1.1 一般資料
選擇2015年1—12月于本院治療的腦出血術后早期吞咽障礙患者60例,納入標準: ① 符合全國第四屆腦血管病學術會議制定的《腦卒中診斷標準》(1995年)[2]; ② 經CT和MRI檢查證實,血腫>30 mL; ③ 出血部位位于基底節區,并接受外科手術清除血腫; ④ 術后GUgging吞咽功能評估(GUSS)提示吞咽障礙[3]; ⑤ 患者均知情同意,并簽署知情同意書。將患者隨機分為觀察組和對照組,各30例。觀察組男21例,女9例,年齡29~67歲,平均(46.2±5.4)歲,病程2~37 d, 平均(17.1±3.5) d, 對照組男21例,女9例,年齡28~68歲,平均(46.0±5.1)歲,病程5~39 d, 平均(17.4±3.2) d。2組患者一般資料均完整且無顯著差異(P>0.05), 具有可比性。
1.2 護理方法
1.2.1 觀察組: 患者在入院后即采用吞咽功能康復訓練。① 心理護理: 幫助患者認識到腦出血術后早期吞咽障礙是很常見的癥狀,安撫患者的焦躁情緒,多鼓勵患者,向患者介紹訓練方法,讓患者恢復治療的信心。② 口腔護理: 經常幫助患者進行口腔清潔,保持患者口唇濕潤,及時取出口腔、口唇脫落的上皮,清潔牙齒,清理食物殘渣,用漱口液清理口腔。及時治療患者的牙周病,檢查患者口腔是否出現潰瘍、感染等,若有相關癥狀,則進行對癥處理。③ 飲食指導: 根據患者的Gugging吞咽功能評分選擇食物種類。評分為20分的患者可以正常進食; 評分為15~19分的患者可以進食軟質食物或是半固體軟食,如菜泥、水果泥、土豆泥、煮雞蛋等; 評分為10~14分的患者可以進食不需要咀嚼的醬泥狀食物; 評分為0~9分的患者不可經口進食。進食前,保持病室環境整潔,擺好患者體位,能坐的患者采用坐位,不能坐的患者采用半臥位,在患者健側喂食,用扁淺的小勺把食物喂入患者健側口腔,等患者順利咽下后再進行喂食。如果患者出現咳嗽、氣促等誤吸、吞咽困難癥狀,則應立即停止喂食并進行相應處理。喂食應遵循少量多餐的原則,每天喂食5~6次。④ 吞咽鍛煉: 間接吞咽鍛煉,先訓練舌肌和咀嚼肌,讓患者閉緊嘴唇,不能閉緊的患者由護理人員幫助閉緊,閉緊口進行抗阻力練習,或舔嘴唇各部位練習,做咀嚼動作; 進行吹氣訓練,取吸管1個,捏住底部,讓患者吹氣,反復20次; 發聲練習,選擇爆破音詞匯,進行發音練習,維持唇部生理外形; 改善患者吞咽反射能力,用冷凍過的濕棉棒刺激患者的軟腭、腭弓、舌后部、咽后壁,反復5~10次。直接吞咽訓練,通過喂食來進行。⑤ 嗆咳處理: 若患者出現嗆咳,則可做出如下處理: 若嗆咳食物較少,則可拍打患者背部,使其咳出食物; 如果嗆咳食物較大塊,則可雙手交叉保住患者胸廓,在劍突處往上用力,使其咳出食物。1.2.2 對照組: 給予常規護理干預,包括常規口腔清潔、感染及并發癥處理,以及相關知識教育等。
1.3 觀察指標
比較2組吞咽障礙恢復情況,并發癥發生率及滿意度。
1.4 評價標準
1.4.1 吞咽障礙恢復情況: 采用Gugging吞咽功能評估法。20分: 無吞咽障礙; 15~19分: 輕度吞咽障礙; 10~14分: 中度吞咽障礙; 0~9分: 重度吞咽障礙。① 間接吞咽測試: 患者取坐位,然后按照以下順序開展測試: 保持15 min注意力; 咳嗽或清嗓子2次; 吞咽口水; 不流口水;發A、O等音節,且須發音正常,無嘶啞、含糊、過水聲等。以上評估每項計1分,共5分,都完成后方可進行直接吞咽測試,不能都完成則評估中止。② 直接吞咽測試: 按照“糊狀食物-液體食物-固體食物”的順序進行直接吞咽測試。首先,給患者1/2勺或1/3勺糊狀食物,觀察患者以下指標并評分: 吞咽,不能吞咽計0分,延遲吞咽計1分,成功吞咽計2分; 咳嗽,吞咽前、吞咽時、吞咽后出現咳嗽計0分,不咳嗽計1分; 流口水,有則計0分,無則計1分; 聲音變化,聲音變化則計0分,無變化則計1分。以上評估共5分,都完成后方可進行液體吞咽測試,不能都完成則評估中止。其次,依次給予患者3、5、10、20 mL水,要求患者以最快的速度喝完,評分標準同糊狀食物測試。累計5分者開始固體食物吞咽測試,不能都完成則評估中止。最后,給予患者小片面包,限制10 s內吃完,重復5次,評分標準同糊狀食物測試。累計5分表示完成評估。
2 結 果
2.1 吞咽功能
護理后,觀察組患者的吞咽功能得分為(18.45±0.24)分,對照組患者的吞咽功能得分為(15.24±0.56)分,組間差異具有統計學意義(P<0.05), 見表1。
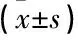
表1 2組吞咽功能對比 分
與治療前比較, *P<0.05; 與對照組比較, #P<0.05。
2.2 并發癥
觀察組并發癥發生率為1.3%, 對照組并發癥發生率為13.3%, 2組比較差異有統計學意義(P<0.05), 見表2。

表2 2組并發癥比較[n(%)]
與對照組比較, *P<0.05。
3 討 論
腦梗死術后吞咽障礙患者多存在焦慮、抑郁、不安心理,擔憂疾病進展,無法進食也會加深其焦慮情緒。因此,必須對患者實施針對性心理護理,安撫其情緒,開導其思想,使其積極配合。為恢復吞咽障礙患者的吞咽能力,必須做好一系列準備措施,如口腔清潔,飲食指導、嗆咳處理等,以更好地開展吞咽訓練[4-5]。引導患者進行吞咽功能鍛煉,避免相應肌肉群出現廢用性萎縮,增強吞咽反射的靈活性,從而避免誤吸[6-8]。研究[9-10]指出,對吞咽障礙患者實施飲食管理與康復干預不僅能改善其吞咽功能,還可以降低患者發生肺炎的風險,有助于促進患者的早期康復。
Gugging吞咽功能評估能準確、快速地判斷吞咽功能障礙患者的誤吸風險,該量表由奧地利語言治療師Traol等制作,可信度較高。該量表可分成兩大部分,即直接吞咽測試與間接吞咽測試[11]。其中,直接吞咽測試分別令患者進食糊狀物、水和固體食物,融合了吞糊實驗、飲水試驗、自主咳嗽實驗及構音檢查等,能夠有效評估患者的吞咽功能,讓醫生、患者家屬對患者的吞咽障礙水平一目了然。該評估操作簡單,易掌握,可操作性強,可根據測試結果給予患者系統化、個體化、循序漸進的護理。
[1] 李和平, 羅迷, 張燕彬, 等. 系統康復訓練對腦癱致吞咽障礙的影響[J]. 中國現代藥物應用, 2016, 10(13): 290-291.
[2] 李本夫, 張懷安, 李召鵬. 吞咽障礙治療儀聯合吞咽訓練對治療吞咽障礙的療效觀察[J]. 吉林醫學, 2013, 34(31): 6483-6485.
[3] 張彥明, 郭麗榮, 石曉娟. 針刺治療吞咽障礙與綜合治療吞咽障礙療效的對比[J]. 中國傷殘醫學, 2013, 21(11): 27-28.
[4] 柏慧華, 姚秋近, 祝曉娟, 等. 腦出血患者術后早期吞咽障礙篩查及康復護理[J]. 中華護理雜志, 2013, 48(4): 299-301.
[5] 申林, 李杰, 鄭平. 腸內營養液對急性腦出血吞咽障礙患者營養狀況及感染的影響[J]. 中華醫院感染學雜志, 2014, 24(5): 1163-1165.
[6] 楊祖蓮, 劉春霞, 陳智芳, 等. 凝固粉在吞咽障礙患者中應用效果的系統評價與Meta分析[J]. 護理學報, 2016, 23(13): 54-58.
[7] 莫靜霞, 路海云, 鄧彩冰. 家庭護理干預對合并吞咽障礙的腦出血病人康復效果的影響[J]. 護理研究, 2015, 29(18): 2280-2281.
[8] 劉長英, 陳志嫦, 姚曼玲, 等. 咽部冷刺激聯合時間護理在腦出血后重度吞咽障礙病人康復中的應用[J]. 全科護理, 2015, 13(04): 334-335.
[9] 陜海麗, 武化云, 王妮娜, 等. 綜合護理對老年高血壓腦出血患者神經功能和吞咽功能的影響[J]. 中國實用神經疾病雜志, 2015, 18(12): 126-127.
[10] 吳春芳, 陳勇, 張起順, 等. 口腔鍛煉聯合雪克運動在腦出血后吞咽障礙患者中的應用效果分析[J]. 中國基層醫藥, 2015, 10(13): 1998-2001.
[11] 王忠蘭, 楊恂, 張大偉, 等. 早期吞咽功能訓練預防急性腦梗死吞咽障礙患者發生噎食的效果分析[J]. 醫學理論與實踐, 2016, 29(20): 3566-3567.
2017-02-04
R 473.6
A
1672-2353(2017)08-202-02
10.7619/jcmp.201708065

