高壓氧治療缺氧性腦損害近期疔效及安全性調查
黃慧婷 王玉純 郭映龍
[摘要]目的采用高壓氧治療方法對早產兒腦內損傷進行診斷,對其臨床療效及安全性進行研究分析。方法我院在2013年10月~2016年10月間篩選出4570例新生兒,觀察組缺氧性腦損害患兒336例,采用常規加高壓氧療法進行治療,同時對有效性及安全性數據進行分析。結果缺氧性腦損害患兒總有效率達到92.9%且安全性高,輕度患者在短時間發揮起效的例數較多,作用效果明顯。結論加用高壓氧療法用于缺氧性腦損害患兒輔助治療具有明顯效果,安全度高,在臨床中具有廣泛的應用價值,值得進一步推廣。
[關鍵詞]高壓氧;缺氧性腦損害;療效;安全性
[中圖分類號]R722.1 [文獻標識碼]A [文章編號]2095-0616(2017)04-75-04
目前缺氧性腦病在臨床中指的是圍生期階段因窒息引發出部分或完全缺氧狀態使腦部減少血流量或暫停致使胎兒和新生兒出現腦損傷,進而表現出一系列臨床特征,作為一種新生兒窒息后較為嚴重的并發癥,也同時作為新生兒早期死亡及神經系統智力障礙的誘因。在我國窒息發生率呈現逐漸增長趨勢,但在足月兒中較為常見。我國目前僅局限在支持和對癥療法,但對改善腦損害及預后效果不太滿意,近些年高壓氧逐步引起大家重視,其不僅能增加血氧分壓且腦組織部位氧的有效彌散距離也增加,避免腦水腫發生時出現的供氧缺乏,從而改善腦組織代謝并同時促進腦細胞的修復進程。國外已報道在腦水腫、顱腦損傷、腦癱等疾病中已應用高壓氧療法,但在缺氧性腦損害中較少。因此,本研究通過對患兒進行高壓氧療法,對其療效及安全性進行研究分析。現報道如下。
1資料與方法
1.1一般資料
選擇2013年10月~2016年10月份4570例新生兒,通過對這些診斷的相關資料進行分析,能夠識別其中的影響因素。根據所搜集到的數據進行可發現樣本中包括413例窒息,缺氧腦損傷患兒336例。我院336例缺氧腦損傷住院患兒,男221例,女115例,病程8~52d,平均(26.3±1.1)d,其中輕度缺氧腦損傷患兒90例、中度146例、重度100例。所有納入患兒均符合該病診斷標準并經院倫理委員會審批通過。
1.2治療方法
對治療患者首先采用支持和對癥療法,如進行保暖、維持呼吸道內較通暢,維持血壓及組織灌注、平衡水電解質,預防腦水腫、驚厥。在此基礎上施用高壓氧療法,具體操作待患兒頭顱超聲檢查及呼吸、心率、血壓等生命體征較為穩定約三天后進行,采用YLC型高壓氧艙(生產廠家為武漢中國船舶工業公司701研究所)進行純氧加壓療法,設置壓力為0.13MPA,加壓、減壓時間分別設置為15~20min,治療時長60min,維持艙內氧濃度為60%~85%,每天進行一次操作,十次為1個療程,但每療程間休息一周時間,也依據病情選擇治療次數,若高壓氧療法未結束時就出院,但后續需要繼續完成,治療期間均有專人每日對患兒進行檢查并記錄病情轉變情況,直到治療結束后進行分析近期療效。7周歲回訪時進行眼底檢測安全性,根據異常表現以視網膜病變(ROP)國際眼科學術大會診斷標準進行評價,并分期和定位。
1.3判斷方法
評價近期療效時依據臨床基本癥狀及恢復時間的長短,分為特效、顯效、有效、無效四個級別。特效為治療后3d內意識進行好轉、無抽搐、腦干癥狀且肌張力恢復正常狀態;顯效為5天內恢復;有效為7~lOd內進行恢復;無效為10d以上還未恢復。總有效率=(特效例數+有效例數+顯效例數)/總例數×100%。
2結果
2.1缺氧腦損傷患兒治療效果
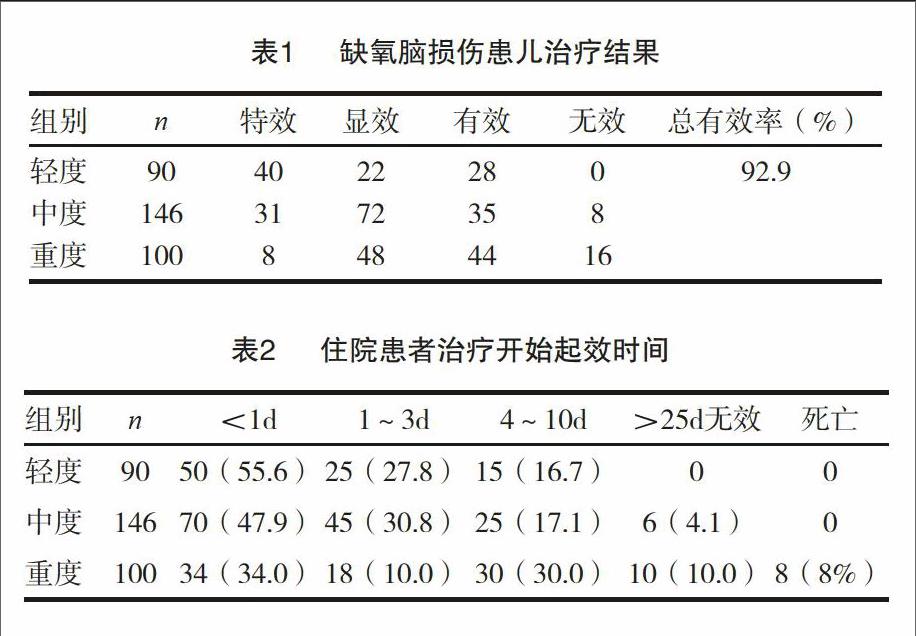
在336例缺氧腦損傷患兒中,其根據結果顯示可知90例輕度患兒中總有效數為90例,146例中度患兒中總有效數為138例,100例重度患兒中總有效數為84例,通過計算其總有效率達到92.9%。見表1。
2.2住院患兒治療起效時間
入選患者在經住院治療時,輕度患者在1天內的起效率達到55.6%,中度患者在1d內的起效率達到47.9%,重度患者在1d內的起效率為34.0%,見表2。
2.3治療安全性
所有納入患兒進行眼底檢查,視網膜病變均未發生。
3討論
目前研究者研究認為缺氧腦損傷患兒發病機理是在選擇性易損區域(腦干、丘腦及小腦等)因缺氧引起能量代謝異常,致細胞水腫,增加氧自由基,細胞內含物鈉鈣大量超載,可能會發生氨基酸毒副性不良反應,再灌注損傷、凋亡和壞死等,是導致新生兒死亡和殘疾的主要原因之一。一般發病較重且出現急性死亡率高,少數患兒存有神經系統后遺癥危險,主要包括腦性癱瘓、癲癇、語言及聽力障礙、供給失調等等,甚至產生永久性神經功能損害。需高度對患兒缺氧性腦損害引起重視,盡早及時的確診和積極防治從而將殘疾兒的發生率大幅度降低,是改善早產兒生存質量的關鍵所在。
在病情發生患兒臨床主要特征包括非常態意識、改變肌張力、呼吸性暫停、異常的反射、癲癇等。新生兒缺氧缺血性腦病在圍生期、分娩期、嬰兒階段易發生窒息現象等,致使腦組織發生病變的腦損傷主要包括水腫、壞死、出血、軟化,作為目前新生兒的常見一種常病,可影響新生兒早期病亡、智力缺陷及軀體發育不完善等。新生兒缺氧缺血性腦病也可使腦組織部位增加毛細血管通透性,引發問質水腫,腦部細胞與毛細血管增加間距,在常規氣壓下氧的擴散距離幾乎在30μm,不能支持腦水腫時腦細胞供氧,在缺氧階段腦細胞的能量代謝出現障礙,生成ATP能量減少,造成毛細血管上皮細胞中鈉泵失衡,細胞外液進入細胞內,致腦細胞水腫,與此同時腦組織增加無氧酵解,將會堆積酸性產物,可進一步加重損傷腦血管,減少腦血管的流量,可進一步形成腦缺氧惡性循環、腦水腫,進行性加重腦組織損害,可明顯減少腦灌注流量,腦組織的缺氧程度加重,致腦細胞不可逆性壞死、梗死,愈加嚴重的腦功能障礙。有關報道稱對新生兒進行高壓氧治療可起到明顯的長期神經保護療效。但其預后良好與搶救時機的正確性,康復與治療之間的密切關系。
腦損傷細胞死亡主要以凋亡形式為主,其作為一種持續時間較長、進程緩慢且過程具有可逆性,在早期階段一旦阻斷進展,就可阻止細胞死亡,降低神經系統并發癥發生率。新生兒缺氧缺血性腦病在圍產期階段腦損傷中最為常見,新生兒缺氧缺血性腦病目前作為新生兒早期死亡和致殘的常見因素之一,幸存者常常將會遺留神經系統功能缺陷癥。在發達國家發生率大約為0.3%左右,而在發展中國家較高。雖隨著圍產醫學技術及兒科重癥醫學領域的不斷發展,因圍產期窒息所致的患兒直接面臨死亡的病例將會越來越少,但引發誘因因新生兒缺血缺氧性腦病造成的損害慢性神經系統并卻未見明顯減少。大多數幸存者都發現將遺留包括意識障礙、驚厥、肌陣攣、注意力及記憶力缺陷、遲緩性智力發育等感覺運動障礙和認知缺陷等神經系統后遺癥,嚴重者甚至會致腦癱、小兒腦卒中和癲癇等并發癥。
目前關于新生兒缺氧缺血性腦病尚缺乏有效的治療手段,因缺血缺氧性腦病是多種機制共同作用所致的主要途徑包括缺氧時血流動力學、缺氧時細胞能量代謝性衰竭、興奮性氨基酸神經性毒性、Ca2+內流與再灌注損傷、氧自由基與缺氧缺血性腦攻損害、一氧化氮的作用、在其過程中炎性介質、凋亡與遲發性神經元死亡等,但目前多數都是采用綜合療法。目前我國對患兒治療至今無特效的手段,主要以支持和對癥治療方式,主要研究集中在亞低溫、高壓氧治療及移植干細胞等方面,但研究結果表明對腦損害及預后的改善效果并不理想,近來高壓氧治療手段逐漸引發人們的倍加關注,高壓氧能提高血氧分壓度,增加腦組織中氧的有效擴散距離,腦水腫時的供氧障礙得以有效克服,改善腦組織代謝速度并進一步促進腦細胞修復。新生兒缺氧缺血性腦病主因在圍生期因窒息引發部分或完全缺氧,可降低腦血流量或暫停而致腦損傷。高壓氧可大幅度增加血氧張力,血氧含量增加,對新生兒缺氧缺血性腦病患兒的心、肺、腎等重要器官均具有保護作用。高壓氧可提高腦組織和腦脊液的氧含量和分壓,彌散率及彌散范圍進行增加,腦水腫嚴重度減輕,顱內壓降低,腦缺氧切斷、腦水腫部位病理性的惡性循環,減輕損害腦組織部位,促進修復受損腦細胞。與此同時,高壓氧還有助于改善組織無氧和低氧的代謝率,減少酸性有機物,增多能量生成率,可調節組織酸中毒,挽救即將凋亡的細胞,阻斷自由基破壞的神經系統,而達到保護神經系統結構目的。其中在我國臨床中高壓氧治療手段已廣泛應用,研究表明高壓氧治療的機制首先經過給氧加壓增強肺泡中氧分壓,進一步腦組織氧水平提高,降低腦組織能量衰竭率,阻礙其細胞凋亡,從而降低腦損傷發生風險。缺氧性腦患兒存活者中易存留神經系統后遺癥,在我國此病對新生兒生命健康造成嚴重的威脅,亟需進行解決。
本研究結果顯示在被調查的新生兒中,通過應用高壓氧療法后缺氧腦損傷患兒治療有效率達到92.9%。高壓氧療法雖在臨床應用中可產生一定的副作用,但只要注意進行時刻觀察和檢查,積極采取各種應對副作用的預防措施。
綜上此手段不僅提高了臨床治療的有效性,也同時在臨床實際工作中對新生兒缺氧腦損害部位的早期診斷及治療提供依據,因此,高度重視新生兒缺氧腦損害問題,積極有效防治從而將殘疾及死亡的發生率大幅度降低,也是改善新生兒生存質量的關鍵所在。

