甲基強的松龍對單肺通氣麻醉所致炎性肺損傷的保護作用
王 暉, 晁華絨, 張 昕, 楊 瑞
(陜西省人民醫院 麻醉科, 陜西 西安, 710068)
?
甲基強的松龍對單肺通氣麻醉所致炎性肺損傷的保護作用
王 暉, 晁華絨, 張 昕, 楊 瑞
(陜西省人民醫院 麻醉科, 陜西 西安, 710068)
目的 探討甲基強的松龍(簡稱甲強龍)對單肺通氣麻醉所致炎性肺損傷的保護作用。方法 選取單肺通氣麻醉下行食道癌根治手術的患者60例,隨機等分為對照組和處理組,對照組滴注生理鹽水,處理組滴注甲強龍,二組預處理后行單肺通氣麻醉。分別于單肺通氣前、單肺通氣后30、60、120 min、單肺通氣結束后60 min, 測定細胞因子TNF-α、IL-1β、IL-6、IL-8、IL-10水平,監測患者血氣指標變化情況。結果 與單肺通氣前相比,單肺通氣后各監測時間點氧合指數明顯降低,促炎因子TNF-α、IL-1β、IL-6、IL-8的水平及炎癥抑制因子IL-10的含量隨通氣時間的延長均出現顯著變化(P<0.05)。與對照組相比,甲強龍處理組單肺通氣各監測時間點的氧合指數升高,促炎因子TNF-α、IL-1β、IL-6、IL-8的水平均顯著降低,而炎癥抑制因子IL-10水平顯著增加(P<0.05)。結論 甲強龍對單肺通氣麻醉所致炎性肺損傷具有保護作用,其機制可能與促炎因子TNF-α、IL-1β、IL-6、IL-8表達的下調及炎癥抑制因子IL-10水平的升高有關。
甲基強的松龍; 單肺通氣麻醉; 肺損傷; 炎性細胞因子; 氧合指數
近年來,隨著心胸外科及電視胸腔鏡等手術方法的發展與應用,使得單肺通氣麻醉法的運用日趨常見。目前,呼吸機相關肺損傷(VALI)已成為機械肺通氣的嚴重并發癥之一,而其致病機制則與多方面因素有關[1]。單肺通氣過程易造成肺組織內皮功能障礙、肺泡水腫、肺泡壁細胞破壞等機械損傷,對手術預后及患者的康復具有較大影響。同時,機械通氣還會引起肺組織中白細胞浸潤增加、中性粒細胞聚集以及炎性細胞因子的產生,觸發炎性反應,造成肺組織的“生物性”損傷[2]。甲基強的松龍(簡稱甲強龍)是一種臨床上常用的炎癥治療藥物,對于系統性炎癥反應、慢性阻塞性肺病相關炎癥等均具有較好的療效[3]。本研究擬通過監測單肺通氣過程中患者血液內各炎性因子的水平變化,觀察單肺通氣麻醉對肺組織炎性反應的影響,現報告如下。
1 資料與方法
1.1 一般資料
選取2012年8月—2013年8月本院單肺通氣麻醉下行食道癌根治手術的60例患者為研究對象,其中男32例,女28例,平均年齡59±10歲,所有患者均符合美國麻醉醫師協會ASA Ⅰ~Ⅱ級標準。排除標準:年齡>70周歲,患有慢性支氣管炎、肺氣腫、哮喘以及術前肺部感染、肺功能不全者,有胸廓畸形、肺淤血、肺內分流、心功能不全者及嚴重肝腎疾病患者。60例患者隨機分為對照組和處理組各30例,對照組行常規單肺通氣麻醉,處理組經由甲強龍預處理后行單肺通氣麻醉。本研究經由醫院倫理委員會批準后進行,患者或家屬均簽署知情同意書。
1.2 方法
對照組患者于單肺通氣前滴注生理鹽水100 mL, 處理組患者于單肺通氣前靜脈滴注甲強龍1 mg/kg。2組患者均采用雙腔氣管插管行單肺通氣麻醉,機械控制呼吸。單肺通氣時,監測調整患者潮氣量(VT)、呼吸頻繁(f)等通氣參數,使所有患者處于相對一致的氣道壓力、動脈血氧飽和度(SaO2)和呼氣末二氧化碳分壓(PETCO2)水平下。患者入室后常規監測其血壓(BP)、心率(HR)、脈搏血氧飽和度(SpO2)、心電圖(ECG)指標,并行橈動脈穿刺置管,用以監測血壓和采血。
1.3 指標測定
2組患者均于單肺通氣前、單肺通氣后30、60、120 min、單肺通氣結束后60 min, 抽取靜脈血(3 mL×2管,共5次10管)備用,采用酶聯免疫法測定細胞因子TNF-α、IL-1β、IL-6、IL-8、IL-10的含量水平。同時,分別于單肺通氣前、單肺通氣后60 min、單肺通氣結束后60 min,抽取動脈血監測患者主要血氣指標變化情況,共3次。
1.4 統計學分析
本文計量資料均以平均數±標準差表示,采用SPSS 16.0統計軟件對實驗結果進行數據處理分析,兩組間數據的比較通過兩獨立樣本t檢驗法進行,以P<0.05為差異有統計學意義。
2 結 果
2.1 一般資料
本研究中, 2組患者的ASA分級相近,性別構成、年齡、體質量、通氣時間、單肺通氣前后各監測時間點的潮氣量(VT)、呼吸頻繁(f)等通氣參數無顯著差異,氣道壓力、動脈血氧飽和度(SaO2)和呼氣末二氧化碳分壓(PETCO2)等指標差異亦無統計學意義,見表1、2。
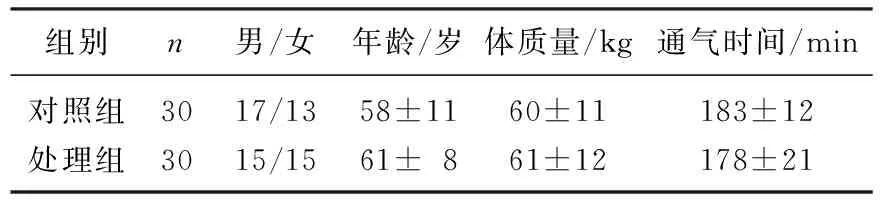
表1 患者一般資料的比較
2.2 2組患者血氣指標變化的比較
與單肺通氣前相比,對照組患者單肺通氣60 min后,氧合指數顯著降低(P<0.05)。與對照組相比,甲強龍處理組患者單肺通氣各監測時間點的氧合指數均有升高,單肺通氣60 min時升高差異具有統計學意義(P<0.05), 見表2。
2.3 2組患者細胞因子水平變化的比較
與單肺通氣前相比,對照組患者單肺通氣后各監測時間點促炎因子TNF-α、IL-1β、IL-6、IL-8及炎癥抑制因子IL-10的含量隨通氣時間的延長均出現明顯變化,差異有統計學意義(P<0.05)。與對照組相比,甲強龍處理組單肺通氣各監測時間點的促炎因子TNF-α、IL-1β、IL-6、IL-8的水平均顯著降低,而炎癥抑制因子IL-10水平顯著增加(P<0.05), 見表3。
3 討 論
單肺通氣麻醉通過選擇性的健側肺通氣麻醉為胸外科手術提供了良好的操作環境。然而,單肺通氣麻醉的機械刺激常會引起手術患者肺部組織發生內皮功能障礙、肺泡水腫、肺泡壁細胞破壞、白細胞浸潤等機械損傷。單肺通氣還會造成炎性細胞的浸潤聚集,引起炎性細胞因子平衡的失調,致使炎癥反應的發生,造成呼吸機相關肺損傷等相關并發癥。

表2 2組通氣參數及血氣指標的比較
與單通前比較, **P<0.01; 與對照組比較, ##P<0.01。

表3 2組細胞因子水平變化的比較
與單通前比較, **P<0.01; 與對照組比較, ##P<0.01。
以藥物預處理緩解單肺通氣麻醉導致的肺損傷癥狀的研究[4-5]已有報道。甲強龍是一種人工合成的糖皮質激素類藥物,在臨床上廣泛用于抗過敏、免疫排斥、休克等的治療。而甲強龍作為一種炎癥治療藥物,在炎癥治療領域的研究也已有較多報道。其被發現在系統性炎癥反應、慢性阻塞性肺病相關炎癥等均具有較好的療效。Theroux等[6]以3周齡的仔豬為對象構建單肺通氣動物模型,發現與對照豬相比,采用低劑量的甲強龍預處理后,模型豬的氧分壓增高。本研究通過對食道癌根治手術患者采用甲強龍滴注預處理,觀察發現其處理后患者氧合指數均有升高,對單肺通氣麻醉所致炎性損傷具有保護作用。
甲強龍對單肺通氣麻醉所致炎性損傷的保護作用,其具體機制可能與對炎性細胞因子的表達調控有關。炎性細胞因子平衡的失調是單肺通氣麻醉所致肺損傷的重要病因之一。其中, IL-8是已知參與炎性反應肺損傷的特異細胞因子。單肺通氣麻醉過程中,肺部組織缺血再灌注、機械通氣本身及牽拉作用、低氧血癥等因素均會引起TNF-α、IL-1β、IL-8等促炎細胞因子水平的升高。研究[7]表明,糖皮質激素對肺部等組織的炎癥保護作用即與其對IL-8、TNF-α等炎性因子釋放的抑制有關。李亞珍等[8]臨床研究發現,糖皮質激素能夠顯著抑制慢性阻塞性肺疾病患者血清和痰液中炎癥因子IL-8及TNF-α的水平,從而抑制炎癥反應。在Theroux等[6]研究中,發現甲強龍對單肺通氣仔豬模型的保護作用也與細胞因子的表達調節有關,甲強龍處理可明顯降低血漿和肺組織中炎性因子TNF-α、IL-6、IL-8的水平。近期一項以兒童為研究對象的報道[9]也發現,甲強龍可減少兒童單肺通氣時炎癥反應,改善其預后。本文以食道癌根治手術患者為對象,進一步證實了單肺通氣麻醉過程中,采用甲強龍預處理可明顯降低患者血液中促炎因子TNF-α、IL-1β、IL-6、IL-8的水平,同時增加炎癥抑制因子IL-10的水平,以此減弱炎性肺損傷[10-12]。
綜上所述,單肺通氣麻醉過程可引發炎性細胞因子表達的失衡,引起肺組織的炎性損傷。而以甲強龍預處理可抑制促炎因子的產生,促進炎癥抑制因子的表達,以此對單肺通氣麻醉所致炎性肺損傷發揮保護作用[13-14]。
[1] Rocco P R, Dos S C, Pelosi P. Pathophysiology of ventilator-associated lung injury [J]. Current Opinion in Anaesthesiology, 2012, 25: 123-130.
[2] Saddy F, Sutherasan Y, Rocco PR, et al. Ventilator-associated lung injury during assisted mechanical ventilation [J]. Seminars in Respiratory & Critical Care Medicine, 2014, 35: 409-417.
[3] 朱衛波. 甲強龍聯合多索茶堿對慢性阻塞性肺病患者血清脂聯素、MMP-9、IL-17、IL-10及TNF-α水平的影響[J]. 海南醫學院學報, 2016, 22: 1214-1216.
[4] 黎陽, 黃冰, 彭丹暉, 等. 烏司他丁對單肺通氣麻醉患者肺缺血-再灌注損傷的保護作用[J]. 臨床麻醉學雜志, 2009, 25: 124-126.
[5] 金晶星, 李元海, 陳珂, 等. 七氟烷對單肺通氣肺損傷的保護作用及其機制[J]. 安徽醫科大學學報, 2012, 47: 446-449.
[6] Theroux M C, Olivant A, Lim D, et al. Low dose methylprednisolone prophylaxis to reduce inflammation during one-lung ventilation[J]. Pediatric Anesthesia, 2008, 18: 857-864.
[7] 馬維寧, 李春. 糖皮質激素在重癥肺炎中的應用[J]. 當代醫學, 2009, 15: 11-13.
[8] 李亞珍, 傅應云, 韓雪梅, 等. 糖皮質激素對慢性阻塞性肺疾病患者IL-8及TNF-α的影響[J]. 廣東醫學, 2011, 32: 602-604.
[9] Theroux M C, Fisher A O, Rodriguez M E, et al. Prophylactic methylprednisolone to reduce inflammation and improve outcomes from one lung ventilation in children: a randomized clinical trial[J]. Paediatr Anaesth, 2015, 25: 587-594.
[10] 熊章榮, 魏闖, 張智, 等. 七氟烷預處理對肺癌單肺通氣患者肺內分流和動脈氧分壓的影響[J]. 第三軍醫大學學報, 2011, 33(24): 2628-2630.
[11] 段旭洲, 徐志云. 炎性反應在急性A型主動脈夾層并發肺損傷中的作用[J]. 中華全科醫學, 2015, 13(2): 172-174.
[12] 倪強強, 羅文哲, 王建杰. 丹皮酚對大鼠佐劑性關節炎致肺功能損傷的影響[J]. 黑龍江醫藥科學, 2012, 35(1): 82-83.
[13] 徐軍, 張東, 仵正, 等. TNF-α、IL-8與急性重癥胰腺炎肺損傷中PMNs凋亡延遲的相關性研究[J]. 第三軍醫大學學報, 2012, 34(16): 1654-1657.
[14] 劉笑玎, 原銘貞, 王司儀, 等. 水通道蛋白1、3、4和5與急性肺損傷關系的研究進展[J]. 吉林大學學報: 醫學版, 2014, 40(5): 1119-1122.
Protective effect of methylprednisolone on lung injury caused by one-lung ventilation
WANG Hui, CHAO Huarong, ZHANG Xin, YANG Rui
(Departmentofanesthesiology,ShaanxiProvincialPeople′sHospital,Xi′an,Shaanxi, 710068)
Objective To analyze the protective effect of methylprednisolone on lung injury caused by one-lung ventilation. Methods A total of 60 patients underwent esophageal cancer radical surgery with one-lung ventilation were selected. Patients were randomly divided into control group and treatment group. After dripping with saline in control group and methylprednisolone in treatment group, patients were conducted with one-lung ventilation (OLV). At prior to OLV, 30, 60, 120 min in OLV and 60 min after OLV, the levels of TNF-α, IL-1β, IL-6, IL-8, IL-10 were detected, and the changes of blood gas index were analyzed. Results Compared with the prior to OLV, the oxygenation index decreased, the levels of proinflammatory factors TNF-α, IL-1β, IL-6, IL-8 significantly increased with the extension of aeration time, while the level of inflammation inhibiting factor IL-10 was down-regulated at each monitoring point of OLV (P<0.05). Compared with the controls, the oxygenation index increased, the levels of TNF-α, IL-1β, IL-6, IL-8 significantly decreased and the IL-10 level was up-regulated at each monitoring point of OLV in patients treated by methylprednisolone (P<0.05). Conclusion Methylprednisolone plays an protective effect on the lung injury caused by one-lung ventilation, and the mechanism might be associated with the decrease of proinflammatory factors TNF-α, IL-1β, IL-6, IL-8 as well as the increase of inflammation inhibiting factor IL-10.
methylprednisolone; one-lung ventilation; lung injury; inflammatory cytokines; oxygenation index
2016-12-09
陜西省科技廳社發攻關項目(2010k14-02)
R 614
A
1672-2353(2017)09-090-04
10.7619/jcmp.201709023

