大骨瓣減壓手術在重型顱腦損傷中的應用及對血小板活化指標、神經功能的影響
胡艷龍,張洪兵,黃 慶,王 剛,王 浩,劉建鑫,侯自明,楊 俊,王 森,侯 哲
大骨瓣減壓手術在重型顱腦損傷中的應用及對血小板活化指標、神經功能的影響
胡艷龍,張洪兵,黃 慶,王 剛,王 浩,劉建鑫,侯自明,楊 俊,王 森,侯 哲
目的 分析大骨瓣減壓手術在重型顱腦損傷中的應用及對血小板活化指標、神經功能的影響。方法 選擇2014年1月—2016年1月于我院就診的94例重癥顱腦損傷病人,參照抽簽法分為對照組和研究組,每組47例,對照組行常規骨瓣減壓手術,研究組行大骨瓣減壓手術,觀察術后兩組血小板活化指標[P-選擇素(CD62p)、溶酶體跨膜蛋白(CD63)、血小板膜糖蛋白(GP)Ⅱb/Ⅲa、血小板聚集率(PAgT)]、神經功能[神經功能缺損評分(NIHSS)、格拉斯哥昏迷評分(GCS)]、腦灌注壓、并發癥及預后情況。結果 術后,研究組CD62p、CD63、GPⅡb/Ⅲa、PAgT低于對照組,差異有統計學意義(P<0.05);研究組NIHSS、GCS評分優于對照組,差異有統計學意義(P<0.05);研究組腦灌注壓優于對照組(P<0.05);研究組并發癥率10.64%(5/47)低于對照組36.17%(17/47),差異有統計學意義(P<0.05);研究組預后良好率65.96%(31/47)高于對照組34.04%(16/47),差異有統計學意義(P<0.05)。結論 大骨瓣減壓手術對重型顱腦損傷的臨床效果值得肯定,能促進血小板活化指標的恢復,保護神經功能,改善預后。
重型顱腦損傷;大骨瓣減壓手術;血小板活化指標;神經功能
重型顱腦損傷是臨床常見危重癥之一,多伴腦腫脹、腦挫裂傷、腦內血腫等合并癥,病死率較高,預后多不良[1]。相關研究發現,重型顱腦損傷時能夠引起血小板活化因子改變,同時術中腦組織氧供改變、應激反應等均可導致神經細胞損傷,進而影響神經功能[2-3]。盡早控制并減低顱內壓是重型顱腦損傷治療的關鍵,常規骨瓣減壓手術無法充分暴露骨窗,不能徹底減壓,術后容易使出血灶殘留,導致二次手術[4]。近年來,臨床研究證實大骨瓣減壓手術能夠減低重型顱腦損傷病人的顱內壓,并減少死亡率,然而其對血小板活化因子及神經功能的影響尚存爭議[5]。本研究旨在分析大骨瓣減壓手術在重型顱腦損傷中的應用及對血小板活化指標、神經功能的影響。
1 資料與方法
1.1 一般資料 選擇2014年1月—2016年1月于我院就診的94例重癥顱腦損傷病人,入選標準[6]:頭部伴明確外傷史,經CT、MRI等檢查確診為重型顱腦外傷;伴明確單側減壓手術指征;伴程度不一的意識障礙,格拉斯哥昏迷評分(GCS)3分~8分;既往無明顯基礎疾病。排除兩側瞳孔持續散大、開放性顱腦損傷、顱內感染者。本研究符合我院倫理委員會標準,且簽署家屬及病人知情同意書,參照抽簽法分作對照組和研究組,每組47例。對照組男25例,女22例;年齡20歲~60歲(34.61歲±2.58歲);入院時GCS評分3分~8分(4.76分±0.23分);損傷至入院時間0.5 h~2.5 h(1.24 h±0.21 h);受損原因:交通傷有29例,墜落傷有13例,其他有5例;損傷類型:腦內血腫伴腦挫裂傷有23例,單純硬膜下血腫有16例,其他有8例。研究組男24例,女23例;年齡18歲~62歲(34.59歲±2.57歲);入院時GCS評分3分~8分(4.77分±0.21分);損傷至入院時間0.5 h~2.5 h(1.23 h±0.22 h);受損原因:交通傷有30例,墜落傷有14例,其他有3例;損傷類型:腦內血腫伴腦挫裂傷有24例,單純硬膜下血腫有17例,其他有6例。兩組一般資料比較差異無統計學意義(P>0.05)。
1.2 方法 兩組均于氣管插管全麻下手術,術前予以止血、利尿、脫水等處理,術后予以降顱內壓、抗炎、止血、營養支持、神經保護等治療。對照組予以常規骨瓣減壓術,于額顳或者顳頂部取馬蹄形切口,骨窗底部位于耳廓上方,保持去骨瓣為10 cm×10 cm左右,使腦內血腫常規清除并清除壞死腦組織,實施內外減壓術,逐層關閉切口,于硬膜下及硬膜外同時放置引流管。研究組予以標準大骨瓣減壓術,使病人頭部偏向對側45°,于顴弓上耳屏前1 cm取切口,在耳廓上方至后上方延伸直至頂結節,再弧形轉向中線直至前額發際內部。皮瓣翻轉至額顳部,肌肉瓣翻轉至顳部,予以游離骨瓣,并盡可能的使顳骨及蝶骨嵴咬除,保持骨窗大小在12 cm×15 cm左右,頂部骨瓣旁開正中線矢狀竇2 cm左右,使骨瓣去除。清除硬膜外的血腫,保持硬腦膜懸吊,并取一弧形切口,使額葉、頂葉、顳葉充分顯露,清除挫裂壞死腦組織及硬膜下血腫,充分止血,擴大硬腦膜并減張縫合,于硬膜下及硬膜外同時放置引流管。兩組均于48 h~72 h拔除引流管,并統計病人術后并發癥及術后6個月時預后情況。
1.3 觀察指標 采集術前及術后7 d時外周靜脈血2 mL,常規處理后待檢。予以流式細胞術檢測血小板活化指標:P-選擇素(CD62p)、溶酶體跨膜蛋白(CD63)、血小板膜糖蛋白(GP)Ⅱb / Ⅲa、血小板聚集率(PAgT);予以神經功能缺損評分量表(NIHSS)及GCS評分評估病人入院及術后1個月的神經功能:NIHSS按照意識水平、凝視、視野、上肢運動、下肢運動、面癱、感覺等方面評估,分數越高表示神經功能損傷越嚴重;GCS評分按照運動反應、言語、睜眼3個方面進行,13分~15分即輕度神經功能受損、9分~12分即中度神經功能受損、3分~8分即重度神經功能受損[7-8];檢測顱內壓(ICP),及腦灌注壓(CCP);記錄術后并發癥情況。預后評估[9]:參照格拉斯哥預后(GOS)評分進行,5分,伴輕度殘疾,但未對日常生活與工作造成影響即恢復良好;4分,殘疾,可獨立生活,并可于保護性進行工作即輕度殘疾;3分,殘疾,狀態清晰,日常生活需外界照料即重度殘疾;2分,僅存在睜眼、睡眠周期等最小反應即植物狀態;1分,死亡。預后良好率=(恢復良好例數+輕度殘疾例數)/總例數×100%。
2 結 果
2.1 兩組手術前后血小板活化指標比較 術前,兩組血小板活化指標比較差異無統計學意義(P>0.05);術后,兩組血小板活化指標均較術前有明顯改善,且研究組優于對照組,差異有統計學意義(P<0.05)。詳見表1。
表1 兩組手術前后血小板活化指標比較(±s) %
2.2 兩組手術前后NIHSS、GCS評分比較 術前,兩組NIHSS、GCS評分比較差異無統計學意義(P>0.05);術后,兩組NIHSS、GCS評分均較術前有明顯改善,且研究組優于對照組,差異有統計學意義(P<0.05)。詳見表2。
表2 兩組手術前后NIHSS、GCS評分比較(±s) 分
2.3 兩組手術前后腦灌注壓比較 術前,兩組腦灌注壓比較差異無統計學意義(P>0.05);術后,兩組腦灌注壓均有改善,研究組優于對照組,差異有統計學意義(P<0.05)。詳見表3。
表3 兩組手術前后腦灌注壓比較(±s) mmHg
2.4 兩組并發癥發生率比較 研究組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。詳見表4。
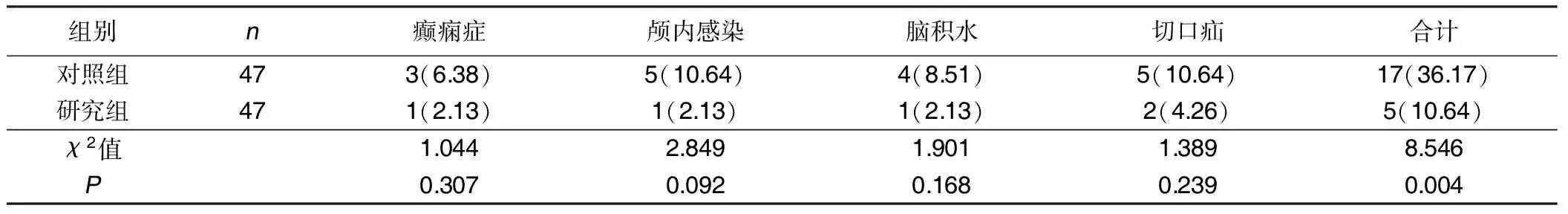
表4 兩組并發癥發生率比較 例(%)
2.5 兩組預后情況比較 研究組預后良好率高于對照組,差異有統計學意義(P<0.05)。詳見表5。
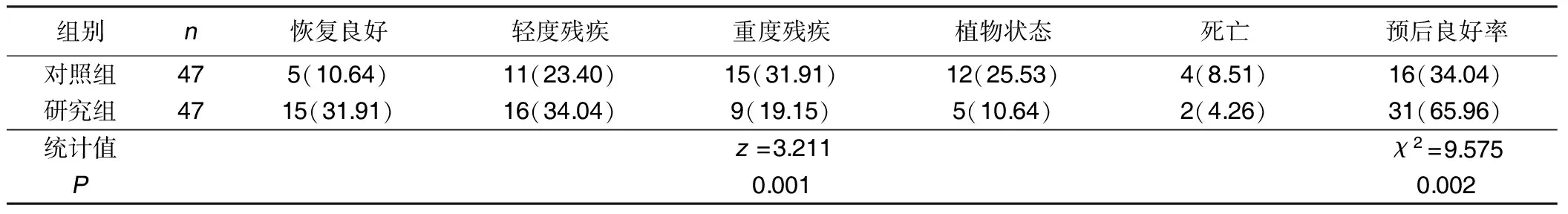
表5 兩組預后情況比較 例(%)
3 討 論
顱腦損傷是外界暴力作用于頭部所致,重型顱腦損傷能夠引起意識障礙、頭痛、惡心嘔吐等癥狀,同時合并廣泛腦挫裂傷、硬膜下血腫、腦內血腫者容易使顱內壓急性上升,進而危害病人的生命安全[10]。盡早應用外科手術能夠使顱內壓降低,顳頂入路、額顳入路等常規骨瓣減壓術雖可清除壞死病灶及血腫,然而由于骨窗有限無法使顱底、額顳充分顯露,對病灶組織的清除不夠徹底,同時不能充分減壓,導致術后并發癥率高,對病人預后構成影響[11-12]。
大骨瓣減壓手術由于骨窗范圍較大,術可使顳極、顳葉底部、額葉前部充分顯露,術野比較廣泛,能夠徹底清除病灶組織,降低顱內壓[13]。相關研究發現,創傷、缺氧、酸中毒等能夠激活凝血系統,導致凝血功能紊亂,引起微循環出血障礙,血小板活化指標是影響機體凝血系統的關鍵因素[14-15]。本院研究顯示,大骨瓣減壓手術組術后CD62P、CD63、GP Ⅱb / Ⅲa、PAgT水平低于常規減壓手術組,與許長平等報道相似,提示大骨瓣減壓手術能促進血小板活化指標的恢復,分析與大骨瓣減壓手術能夠有效控制顱內壓,且對病灶組織的清除比較徹底,進而減輕腦水腫,緩解腦部的缺血、缺氧對血小板活化指標的刺激有關[16]。顱骨缺損、再灌注損傷等對病人神經功能有一定的影響,NIHSS、GCS評分能夠客觀反映機體神經功能缺損程度,本院研究顯示,大骨瓣減壓手術組NIHSS、GCS評分優于常規減壓手術組,表明大骨瓣減壓手術能夠促進神經功能的恢復,可能與其能夠充分解除高顱內壓,使腦組織灌注得到改善,進而利于腦組織的修復[17]。有研究報道,重型顱腦損傷術中可使大腦組織處于暫時性的缺氧、缺血狀態,進而引起血流灌注異常,了解腦灌注狀態能夠利于腦組織的保護[18]。本研究顯示,大骨瓣減壓手術組術后ICP水平更低,但CCP高于常規減壓手術組,提示大骨瓣減壓術更能改善腦灌注壓,分析與其能夠使腦組織得到一個比較大的代償空間,進而利于高顱內壓的緩沖,改善腦灌注壓[19]。同時本研究顯示,大骨瓣減壓手術組并發癥率、預后優于常規減壓手術組,提示其能夠減小并發癥可能性,改善預后,與陳茂送等研究報道一致[20]。對于術后昏迷較深,短期內難以清醒者應及時行氣管切開術,確保呼吸道的暢通,緩解缺氧;必要時應進行頭顱CT的復查,盡早發現遲發性的顱內血腫;同時予以亞低溫、營養支持、電解質平衡等治療,早期進行高壓氧及康復理療,促進病人的功能恢復。
綜上所述,大骨瓣減壓手術對重型顱腦損傷的臨床效果值得肯定,能促進血小板活化指標的恢復,保護神經功能,改善預后。
[1] Gordillo-Escobar E,Egea-Guerrero JJ.Usefulness of biomarkers in the prognosis of severe head injuries[J].Med Intensiva,2016,40(2):105-112.
[2] Sui LS,Yu JB,Jiang XD.Proliferation and differentiation of endogenous neural stem cells in subventricular zone in rats after traumatic craniocerebral injury[J]. Journal of Southern Medical University. 2016,36(8):1094-1099.
[3] Gelabert-González M,Arán-Echabe E.Neuromonitoring in severe paediatric head injury[J].Neurocirugia (Astur). 2016,27(4):204-205.
[4] Yang YW,Xu J,Lu XG,et al. Standard big bone flap decompression with conventional bone disc decompression treatment the curative effect of severe craniocerebral injury comparison [J]. Journal of modern medicine, 2014,42 (8):942-944.
[5] Xie J. Standard big bone flap decompression with conventional bone disc decompression compared treatment of severe head injury [J]. Journal of Shandong Medicine,2011,51(18):107-108.
[6] Wang ZC.Neurosurgery [M]. People’s Medical Publishing House,2008:381.
[7] The fourth national cerebrovascular disease conference. The patients with cerebral apoplexy clinical nerve function damage degree score (1995) and the clinical curative effect evaluation standard [J]. Chinese Journal Neurology,1996,29(6):381-383.
[8] Lou torrent.GCS score and bilingual [J]. Chinese Nerve Medical Journal,2005,4(5): 497.
[9] Lu HL.GOS score and bilingual [J]. The Chinese Medical Journal,2005,4(5):537.
[10] Esnault P, Cardinale M, Boret H, et al.Blunt cerebrovascular injuries in severe traumatic brain injury: incidence,risk factors,and evolution[J].J Neurosurg,2016,2(29):1-7.
[11] Niu YJ. Standard big bone flap decompression with conventional bone disc decompression treatment of severe head injury curative effect comparison [J]. Journal of Henan Medical Research,2014,23 (12):71-72.
[12] Chen XF,Kang R. Standard big bone flap decompression therapy clinical analysis of 30 cases of severe craniocerebral injury [J]. Journal of Chinese Medicine Science,2012,2 (4):55.
[13] Wang R,Gu Y,Wei W,et al. Standard big bone flap decompression with conventional bone flap craniotomy treatment of severe head injury curative effect comparison [J]. Journal of Hebei Medical,2011,51(11):1512-1515.
[14] Gupta G,Wadhwa C,Garg R,et al.impact of coagulation profile on outcome of head injury[J].J Clin Diagn Res,2016,10(1):4-6.
[15] Yang HG,Gao YK,Zhang YB,et al. Different operative methods platelet activation in patients with severe head injury index and the influence of the state of cerebral vasospasm [J]. Chinese Journal of Practical Neurological Diseases,2013,16(13):13-15.
[16] Xu CP. Different operative methods platelet activation index in patients with severe head injury and cerebrovascular spasm state observation [J]. The Influence of China's Modern Doctors,2014,52(23):10-12.
[17] Xiong ZY,Ai WB. Standard big bone flap craniotomy decompression surgical treatment of severe head injury clinical analysis [J]. Chinese Journal of Practical Neurological Diseases,2014,17(1):78-79.
[18] Shi GB.When countries standard big bone flap craniotomy decompression surgery,the effects of cerebral metabolism in patients with severe head injury [J]. China Medical Review,2013,10(23):75-76;79.
[19] Bing Y,Fu HX,Wang Q,et al. The big bone flap decompression for elderly patients with severe craniocerebral injury,and the brain metabolism [J]. Chinese Journal of Gerontology,2014 (4): 1105-1106.
[20] Chen MS,Wang HC,Yan B. Standard big bone flap decompression effect on the prognosis of severe craniocerebral injury patients with intracranial pressure and [J]. Chinese Modern Doctors,2014,52(1):16-19.
(本文編輯郭懷印)
首都醫科大學附屬北京潞河醫院(北京 101100)
張洪兵,E-mail:hongbing0626@sina.com
信息:胡艷龍,張洪兵,黃慶,等.大骨瓣減壓手術在重型顱腦損傷中的應用及對血小板活化指標、神經功能的影響[J].中西醫結合心腦血管病雜志,2017,15(10):1246-1249.
R741 R259
B
10.3969/j.issn.1672-1349.2017.10.031
1672-1349(2017)10-1246-04
2016-12-08)

