高壓氧治療腦外傷的療效及對外周血CD34+的影響
孫陽,黃昌仁
(西南醫科大學附屬醫院 神經外科,四川 瀘州 646000)
高壓氧治療腦外傷的療效及對外周血CD34+的影響
孫陽,黃昌仁
(西南醫科大學附屬醫院 神經外科,四川 瀘州 646000)
目的 探索高壓氧治療腦外傷的療效及對外周血CD34+的影響。方法 選取2015年2月-2016年5月在該院就診的顱腦外傷患者147例,根據是否接受高壓氧治療分為觀察組與對照組,治療4個療程后進行療效判斷。治療前和治療4個療程后采用格拉斯哥昏迷評分(GCS)評估兩組患者昏迷程度;重癥顱腦外傷殘疾評分(DRS)評估兩組患者顱腦外傷殘疾情況;治療后6個月進行格拉斯哥預后分級(GOS)評定。于入院后,治療第1、3、5、7、11及14天,采用流式細胞儀計數CD34+細胞絕對值。結果 治療后總有效率觀察組與對照組差異有統計學意義(P<0.05),觀察組總有效率高于對照組;治療后觀察組與對照組GCS及DRS評分差異有統計學意義(P<0.05),觀察組GCS評分高于對照組,DRS評分低于對照組;在治療后6個月,觀察組與對照組的GOS差異有統計學意義(P<0.05),觀察組GOS評級高于對照組。觀察組外周血CD34+計數隨時間變化逐漸升高,從治療第3天開始,觀察組及對照組外周血CD34+計數差異有統計學意義(P<0.05),觀察組較對照組外周血CD34+計數多,在治療第7天時達到高峰,之后逐漸回落。結論 高壓氧治療可使腦外傷患者昏迷程度及顱腦外傷殘疾情況減輕,改善預后。有可能與高壓氧激活腦外傷患者骨髓干細胞動員,CD34+參與中樞神經損傷修復有關。
CD34+;腦外傷;格拉斯哥昏迷評分;重癥顱腦外傷殘疾評分;格拉斯哥預后分級
腦外傷是一種常見病、多發病,具有病程長、致死率及致殘率較高的特點[1]。大部分學者認為高壓氧用于腦外傷的治療,兼有安全有效、價格低廉以及預后不良反應少的優點。但也有相關研究認其改善腦外傷的預后作用還需進一步研究[2]。有學者提出CD34+可參與中樞神經損傷的修復,但目前國內涉及高壓氧治療腦外傷的療效及對外周血CD34+影響的研究尚為數不多,本研究希望為臨床提供參考。
1 資料與方法
1.1 一般資料
選取于2015年2月-2016年5月于本院就診的顱腦外傷患者147例。納入標準:①入院前格拉斯哥昏迷評分(glasgow coma scale,GCS)為 3~8分之間;②患者及家屬對本組研究完全知情同意并簽署知情同意書;③傷后6 h內入院;④無血液系統疾病;⑤無近期感染性疾病;⑥無其他部位嚴重損傷。排除標準:①存在血液系統疾病;②其他病因導致的腦血管意外;③免疫功能缺陷;④合并惡性腫瘤;⑤存在精神類疾病;⑥近期患感染性疾病;⑦合并其他部位嚴重損傷。入組研究對象根據是否接受高壓氧治療分為觀察組與對照組,其中觀察組75例,對照組72例。本研究經過醫院倫理委員會審查。
1.2 治療方法
對照組患者入院后行常規治療以及支持治療,包括脫水、降壓及抗感染等,根據患者實際情況采用神經營養藥物以及血管擴張藥物。
觀察組患者于入院1周內開始在對照組治療方案基礎上輔以高壓氧治療。采用SHO/2200/7000型多人氧艙,壓力為0.2 MPa,治療時間為100 min/次,1 d/次,10 d為1療程,上一療程間隔5 d后繼續下一療程,共觀察4個療程。
1.3 觀察指標
1.3.1 治療效果評價 治療4個療程后進行療效判斷,依照參考文獻[3]制定如下標準:①治愈:患者神經功能完全恢復正常,臨床癥狀消失或基本消失,CT檢查結果顯示腦損傷已完全恢復,能恢復正常生活;②好轉:患者神經功能部分恢復正常,臨床癥狀明顯好轉,但偶有頭暈頭疼癥狀,CT檢查結果顯示顱內局部位置存在腦室擴大或腦退行性病變,日常生活基本能夠自理;③無效:患者神經功能未恢復正常,存在嚴重運動及智力障礙,CT檢查結果顯示顱內存在腦室擴大或腦退行性病變,日常生活不能自理,需他人照料。治療總有效率=治愈率+好轉率。
1.3.2 格拉斯哥昏迷評分 于治療前及治療4個療程后采用GCS評分評估兩組患者昏迷程度,依據參考文獻[4]采用如下標準計分:①睜眼(無睜眼記為1分,疼痛刺激可睜眼記為2分,語言刺激可睜眼記為3分,自發性睜眼記為4分);②語言(無發音記為1分,只能發音記為2分,能說出不適當詞語記為3分,言語錯亂記為4分,正常交談記為5分);③運動(無反應記為1分,異常伸展不受大腦控制記為2分,去皮層狀態的異常屈曲記為3分,疼痛刺激可引發屈曲反應記為4分,可對定位疼痛刺激作出反應記為5分,可完成指定動作記為6分)。睜眼、語言及運動3項得分相加即為昏迷指數,可以此判定昏迷程度。
1.3.3 重癥顱腦外傷殘疾評分(dementia rating scale,DRS) 于治療前及治療4個療程后采用DRS評分評估兩組患者顱腦外傷殘疾情況,依據參考文獻[5]采用如下標準計分:①睜眼(自發睜眼記為0分,呼喚睜眼記為1分,疼痛刺激睜眼記為2分,無反應記為3分);②語言(回答正確記為0分,回答錯誤記為1分,語言不恰當記為2分,不可理解記為3分,無反應記為4分);③運動(執行指令動作記為0分,疼痛時定位記為1分,疼痛時回撤記為2分,屈曲反應記為3分,伸直反應記為4分,無反應記為5分);④進食、如廁及梳洗方面認知能力(完好記為0分,部分完好記為1分,極少記為2分,無記為3分);⑤功能水平(完全獨立記為0分,特定環境中獨立記為1分,輕度依賴記為2分,中度依賴記為3分,重度依賴記為4分,完全依賴記為5分);⑥工作能力(不受限制記為0分,選擇地工作記為1分,保護的工作記為2分,不能工作記為3分)。睜眼、語言、運動、進食、如廁、梳洗方面認知能力、功能水平及工作能力6項得分相加即為DRS評分,可以此判定顱腦外傷殘疾情況。
1.3.4 外周血CD34+計數 兩組研究對象于入院后,治療第 1、3、5、7、11 及 14 天,分別于清晨抽取抗凝靜脈血5 ml,采用流式細胞儀(美國BD公司)嚴格按照pro COUNT試劑盒(美國BD公司,貨號340 498)操作流程,計數CD34+細胞絕對值。
1.3.5 格拉斯哥預后分級(glasgow outcome scale,GOS) 兩組患者在治療后6個月進行門診隨訪,并進行格拉斯哥預后分級評定,評定分級標準依據參考文獻[6]制定如下:①Ⅰ級:死亡;②Ⅱ級:植物生存狀態;③Ⅲ級:意識清晰,重度殘疾,生活不能自理;④Ⅳ級:意識清晰,中度殘疾,生活可以自理;⑤Ⅴ級:意識清晰,恢復良好,有輕度精神障礙,能正常生活。
1.4 統計學方法
數據分析采用SPSS 20.0統計軟件,計量資料以均數±標準差(±s)表示,比較做t檢驗或重復測量設計的方差分析,計數資料以頻數表示,采用χ2檢驗,等級資料以等級表示,比較做秩和檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者一般情況
兩組患者在性別、年齡、處理前GCS評分、平均病程及致傷原因(χ2=3.973,P=0.197)比較差異無統計學意義(P>0.05),具有基線可比性。見表1。

表1 兩組患者一般情況比較
2.2 兩組患者治療效果比較
兩組患者經過治療后治愈和好轉均判定為有效,觀察組與對照組的總有效率差異有統計學意義(χ2=101.754,P=0.000),觀察組總有效率高于對照組,說明觀察組療效優于對照組。
2.3 兩組患者治療前后GCS比較
兩組患者治療后與治療前比較差異有統計學意義(P<0.05),治療后GCS評分較治療前升高,說明兩組治療均可減輕昏迷程度;兩組患者治療前GCS評分差異無統計學意義(P>0.05);治療后GCS評分差異有統計學意義(P<0.05),觀察組GCS評分高于對照組,說明治療后觀察組昏迷程度較對照組輕。見表2。
表2 兩組患者治療前后GCS評分比較 (分,±s)

表2 兩組患者治療前后GCS評分比較 (分,±s)
注:?與治療前比較,P<0.05
組別治療后觀察組 75 5.642±2.153 12.634±2.854?對照組 72 5.514±2.264 9.537±3.235?t值 0.693 2.736 P值 0.583 0.003例數 治療前
2.4 兩組患者治療前后DRS比較
兩組患者治療后與治療前比較差異有統計學意義(P<0.05),治療后DRS評分較治療前降低,說明兩組治療可減輕顱腦外傷殘疾;兩組患者治療前DRS評分差異無統計學意義(P>0.05);治療后DRS評分差異有統計學意義(P<0.05),觀察組DRS評分低于對照組,說明治療后觀察組顱腦外傷殘疾較對照組輕。見表3。
2.5 兩組患者外周血CD34+計數比較
觀察組外周血CD34+計數隨時間變化逐漸升高,在治療第7天時達到高峰,之后逐漸回落;對照組外周血CD34+計數隨時間變化無明顯變化;入院后及治療第1天觀察組及對照組外周血CD34+計數差異無統計學意義(P>0.05);從治療第3天開始,觀察組及對照組外周血CD34+計數差異有統計學意義(P<0.05),觀察組較對照組外周血CD34+計數多。觀察組與對照組在入院當天,治療第1、3、5、7、11及14天的外周血CD34+計數比較,采用重復測量設計的方差分析,結果顯示:①治療第3天及以后的天數外周血CD34+計數有差異(F=9.531,P=0.017)。②觀察組與對照組的外周血CD34+計數有差異(F=57.472,P=0.000),觀察組與對照組相比外周血CD34+計數高,治療效果好。③觀察組與對照組的外周血CD34+計數變化趨勢有差異(F=8.619,P=0.000)。見表4。
表3 兩組患者治療前后DRS評分比較 (±s)

表3 兩組患者治療前后DRS評分比較 (±s)
注:?與治療前比較,P<0.05
組別治療后觀察組 75 21.856±2.765 11.854±2.573?對照組 72 21.583±3.187 17.548±3.859?t值 0.684 2.819 P值 0.594 0.002例數 治療前
表4 兩組患者不同時間外周血CD34+計數比較 (個/μl,±s)

表4 兩組患者不同時間外周血CD34+計數比較 (個/μl,±s)
治療第14天觀察組(n=75) 1.091±0.685 1.115±0.748 1.595±0.759 1.994±0.593 2.554±0.826 2.385±0.716 2.275±0.593對照組(n=72) 1.082±0.618 1.054±0.594 1.023±0.719 1.049±0.517 1.075±0.771 1.066±0.569 1.047±0.637組別 入院后 治療第1天 治療第3天 治療第5天 治療第7天 治療第11天
2.6 兩組患者GOS分級
兩組患者治療后6個月,觀察組與對照組的GOS分級結果用秩和檢驗,差異有統計學意義(Z=-3.108,P=0.002),說明觀察組預后優于對照組。見表5。
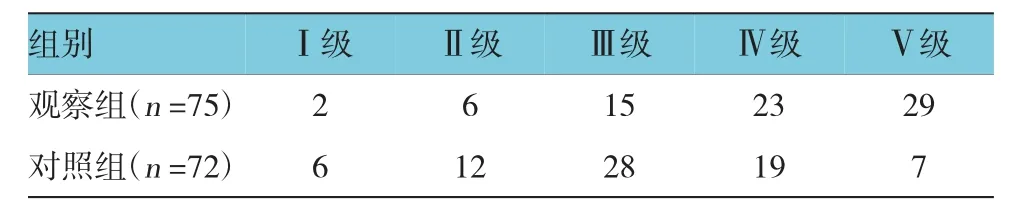
表5 兩組患者GOS分級 例
3 討論
腦外傷使患者腦組織變形壞死、腦血管缺血而導致功能紊亂,傷后會出現一系列神經性癥狀,嚴重可導致植物生存狀態甚至死亡,因此及時積極的治療腦外傷對患者具有重要的意義[7]。在病理改變上腦外傷可導致腦水腫等使得顱內壓增高,從而引起腦內靜脈血液回流障礙,動脈血液供應受阻,從而造成腦組織缺血缺氧,同時缺血缺氧又可以進一步加重顱內高壓,這種惡性循環有可能最終導致腦疝形成[8],腦組織對缺氧十分敏感,約85%~90%的功能活動是通過有氧代謝進行的,因此腦損傷后充足的供養顯得十分重要,足夠的氧供有可能逆轉組織病變[9]。局灶性損害表現在視覺、聽覺、運動及語言方面異常,彌散性損害表現在記憶以及睡眠異常[10]。因此高壓氧治療被引入了腦外傷治療領域。既往已有研究發現高壓氧可以緩解腦外傷患者的腦水腫癥狀,降低顱內壓、促進神經系統功能恢復[11]。本研究發現,治療后總有效率觀察組與對照組差異有統計學意義(P<0.05),觀察組總有效率高于對照組;治療后觀察組與對照組GCS及DRS評分差異有統計學意義(P<0.05),觀察組GCS評分高于對照組,DRS評分低于對照組;在治療后6個月,觀察組與對照組的GOS分級差異有統計學意義(P<0.05),觀察組GOS分級高于對照組,表明治療后觀察組療效及預后均優于對照組,且觀察組昏迷程度及顱腦外傷殘疾情況較對照組輕。與相關報道研究結果相一致[12]。
CD34+抗原是骨髓造血干細胞的表面標志物,在特定的環境因素以及其他條件作用下,CD34+標記的骨髓造血干細胞能向某些非造血細胞轉化,其中就包括神經細胞[13]。在臨床上可通過流式細胞儀進行CD34+計數,從而評估骨髓動員效果[14]。在正常情況下,外周血CD34+細胞數量可保持相對穩定,與年齡、性別無關[15]。在腦外傷領域,國外有研究發現經20次高壓氧治療后,腦外傷患者的外周血CD34+可較治療前升高8倍左右[16]。國內關于CD34+的研究主要集中在動物實驗,臨床研究十分缺乏。王飛飛等人研究發現大鼠腦外傷后,創傷區域腦水含量降低與CD34+細胞的聚集有關,CD34+細胞的聚集有助于緩解腦水腫[17]。本研究發現,觀察組外周血CD34+計數隨時間變化逐漸升高,從治療第3天開始,觀察組及對照組外周血CD34+計數差異有統計學意義(P<0.05),觀察組較對照組外周血CD34+計數多,在治療第7天時達到高峰,之后逐漸回落。說明在腦外傷患者中高壓氧治療有可能激活骨髓干細胞動員,其中CD34+參與中樞神經損傷的修復。
[1]徐旭然,張守成,徐蓉貞,等.高壓氧輔助治療高血壓性腦出血的臨床療效分析[J].醫學理論與實踐,2015,28(6):748-749.
[2]鄒玲莉,張明月,張舜,等.高壓氧預處理對急性高海拔暴露人體血清白細胞介素-6和基質金屬蛋白酶-9的影響[J].中華航海醫學與高氣壓醫學雜志,2015,22(1):8-11.
[3]萬年亮,全柳霞.高壓氧輔助治療腦外傷療效分析[J].深圳中西醫結合雜志,2016,26(19):107-109.
[4]王小剛,高丁,李濤,等.院前應用格拉斯哥昏迷分級評分評估顱腦損傷患者與預后的相關性分析[J].中國臨床醫生雜志,2015,43(8):36-39.
[5]李瑋.高壓氧早期綜合治療對重度顱腦外傷療效的影響分析[J].世界最新醫學信息文摘:連續型電子期刊,2015,15(105):75-76.
[6]孟祥恩,潘曉雯,張禹,等.高壓氧預處理對重癥腦外傷患者神經功能恢復的影響[J].臨床和實驗醫學雜志,2015,14(24):2029-2032.
[7]李雙蓮.高壓氧治療腦外傷100例療效觀察[J].亞太傳統醫藥,2011,7(2):65-66.
[8]趙秀琴,張芝蓮,楊學智,等.高壓氧治療腦挫裂傷的臨床觀察[J].全科護理,2008,6(27):2486.
[9]張天照,任鴻萍.高壓氧輔助治療腦外傷患者療效分析[J].現代預防醫學,2013,40(11):2182-2183.
[10]YANG L,TANG J,CHEN Q,et al.Hyperbaric oxygen preconditioning attenuates neuroinflammation after intracerebral hemorrhage in rats by regulating microglia characteristics[J].Brain Research,2015,19(27):21-30.
[11]麥敬逢,麥燕芳.高壓氧治療195例顱腦外傷患者的療效分析[J].醫學理論與實踐,2013,26(12):1592-1593.
[12]LONG Y,LIANG F,GAO C,et al.Hyperbaric oxygen therapy reduces apoptosis after spinal cord injury in rats[J].International Journal of Clinical&Experimental Medicine,2013,7(11):4073-4081.
[13]胡湘蜀,周東,姚治平,等.大鼠腦局灶缺血/再灌注對循環CD34+造血干/祖細胞和血管內皮生長因子的影響[J].中風與神經疾病,2004,21(3):236.
[14]王建中,屈晨雪,崔巍,等.流式細胞術三色分析調查成年人外周血CD34+造血干細胞絕對計數參考范圍[J].中華檢驗醫學雜志,2002,25(1):58-60.
[15]北京市臨床流式細胞分析協作組.流式細胞三色分析調查成年人外周血CD34+造血干細胞絕對計數參考范圍[J].中華檢驗醫學雜志,2002,25(1):58-60.
[16]THOM S R,BHOPALE V M,VELAZQUEZ O C,et al.Stem cell mobilization by hyperbaric oxygen[J].American Journal of Physiology Heart&Circulatory Physiology,2006,290(4):1378-1386.
[17]王飛飛,金學隆,梁賓,等.大鼠創傷性腦損傷后創傷區CD34+細胞的聚集與腦水腫預后的關系[J].天津醫科大學學報,2013,19(1):13-16.
Effect of hyperbaric oxygen therapy on curative effect andperipheral blood CD34+with brain injury
Yang Sun,Chang-ren Huang
(Department of Neurosurgery,Affiliated Hospital of Southwest Medical University,Luzhou,Sichuan 646000,China)
ObjectiveTo explore effect of hyperbaric oxygen therapy on curative effect and peripheral blood CD34+with brain injury.Methods147 cases with traumatic brain injury in our hospital were collected from February 2015 to May 2016.Patients were divided into observation group and control group based on whether accepted the hyperbaric oxygen therapy or not.Therapeutic effects were assessed 4 courses after treatment.Extents of coma were assessed before treatment and 4 courses after treatment by glasgow coma scale (GCS).Brain injury disability was assessed by dementia rating scale.The prognosis was assessed with glasgow outcome scale(GOS)after the treatment of 6 months.Absolute numbers of CD34+cell were tested on admission and day 1,3,5,7,11 and 14 after therapy by flow cytometer.ResultsThe difference of the total effective rateafter treatment between observation group and the control group was significant(P<0.05),the total effective rate was higher in the observation group than that in the control group.The difference of GCS and DRS scoresafter treatment between observation group and the control group was significant(P<0.05),and the GCS scores were higher in the observation group than that in the control group.The DRS scores were lower in the observation group than that in the control group.The difference of GOS grade after the treatment of 6 months between the observation group and the control group was significant (P<0.05),and the GOS grades were higher in the observation group than that in the control group.The peripheral blood CD34+countof observationgroup was increased with time,and after 3-days treatment,the difference of peripheral blood CD34+count after 3-days treatment between the observation group and the control group was significant (P<0.05),and the peripheral blood CD34+count was more in the observation group than that in the control group,and reached its peak in the 7 days after treatment,the peripheral blood CD34+count drops was gradually afterwards.Conclusions Hyperbaric oxygen therapy can ease the extent of coma and brain injury disability,improve the prognosis.It may be associated with hyperbaric oxygen therapy activate bone marrow stem cell mobilization with brain injury patients,and CD34+may participate in trauma recovery of central nervous.
CD34+;cerebral ischemic;glasgow coma scale;dementia rating scale;glasgow outcome scale
R651
A
10.3969/j.issn.1005-8982.2017.11.009
1005-8982(2017)11-0045-05
2016-02-28

