健康信念模式和自我管理效能在預測2型糖尿病患者自我管理行為中的作用
趙芳芳 趙麗華 吳愛娟 張曉義 郭瑜潔 謝菊美
(南通大學護理學院人文教研室,江蘇 南通 226001)
·調查研究·
健康信念模式和自我管理效能在預測2型糖尿病患者自我管理行為中的作用
趙芳芳 趙麗華1吳愛娟2張曉義2郭瑜潔 謝菊美1
(南通大學護理學院人文教研室,江蘇 南通 226001)
目的探討健康信念模式(HBM)和自我效能在預測2型糖尿病(T2DM)患者自我管理行為中的作用。方法采用HBM量表、糖尿病(DM)自我管理效能量表(DM-SES)和自我管理量表對270例T2DM患者進行問卷調查。結果T2DM患者自我管理行為的預測因素有年齡(β=-0.171,P<0.05),獨居(β=0.154,P<0.05),感知益處(β=0.144,P<0.05),感知障礙(β=-0.300,P<0.001)和自我管理效能(β=0.189,P<0.01)。自我管理效能可以強化對健康行為建議的認知所起到的行為促進作用。結論DM健康教育干預可以融合HBM和自我管理效能以提高患者的自我管理行為和生存質量。
健康信念模式;自我效能;自我管理;2型糖尿病
糖尿病(DM)健康教育對改善血糖和預防并發癥有重要作用〔1,2〕。DM的自我護理具有挑戰性,要求患者通過控制飲食、堅持規律運動、按時用藥和檢測血糖來持續不斷的自我管理〔3〕。健康信念模式(HBM)是運用社會心理方法解釋健康相關行為的理論模式,HBM認為,人的行為是由其關于疾病與行為的信念決定的,當人們感受到疾病的威脅,并且認為采納行為的益處和障礙才有可能引發行為的發生〔4〕。在過去的50年里,研究者已經將HBM應用在避孕套的使用、乳房自我檢查、口腔衛生和體育鍛煉行為中〔5〕。根據HBM,個人采取健康相關行為的可能性受到感知易感性、感知嚴重性、感知益處和感知障礙的影響〔6〕。此外,低水平的心理支持和自我效能是DM自我管理的障礙〔7〕。自我效能指人們對自身能否利用所擁有的技能去完成某項工作行為的自信程度〔8〕。低自我效能的患者可能認為有些任務比實際困難,導致放棄某些行為。鑒于自我效能的作用,很多學者將自我效能融入HBM中〔9,10〕。本文研究HBM和自我管理效能工具對2型糖尿病(T2DM)患者自我管理能力的預測功能。
1 資料與方法
1.1一般資料 2013年江蘇省某市醫院T2DM患者270例,無嚴重并發癥。年齡36~90歲,平均(61.38±11.22)歲;DM病史(7.53±6.04)年;體重指數(BMI)(23.57±3.32)kg/m2;自我管理得分是(31.55±9.99)分。在自我管理維度中均分最高的是用藥得分(5.97±2.00)分,最低的是血糖檢測(2.67±2.08)分。共發放問卷270份,收回有效問卷216份,有效回收率80%。
1.2研究工具 研究工具包括一般資料、HBM量表、DM自我效能量表(DM-SES)和自我管理量表。一般資料包括患者的性別、年齡、家族史、DM持續時間、是否獨居和有無并發癥。
1.2.1HBM量表 Tan〔6〕在2004年編制了HBM的5個分量表用來檢驗居住在馬來西亞的中國T2DM患者健康信念和并發癥預防行為之間的關系。5個分量表包括感知易感性(5個條目),感知嚴重性(3個條目),感知益處(7個條目),感知障礙(11個條目)和對建議的健康行為認知(10個條目),每個條目的回答由1強烈不同意到5強烈同意。5個分量表的Cronbach α系數在0.52~0.87,平均0.72〔6〕。本研究中分量表的內在一致性信度范圍是0.60~0.85,總量表的內在一致性信度是0.73。
1.2.2DM-SES DM-SES包含20個條目,用來評估被調查者管理血糖、飲食、運動的自信程度。問題選項從“完全無法做到”(0分)到“完全可以做到”(10分)。總分0~200分。英語版本的內在一致性信度Cronbachα=0.91,重測信度0.76〔11〕。Vivienne Wu等〔12〕翻譯的漢語版本以中國臺灣地區樣本施測,內容效度指數0.86,總量表的Cronbach α=0.93,重測信度0.86。
1.2.3自我管理量表 DM自我管理量表是由Xu等〔13〕在Toobert等〔14〕研制的DM自我管理活動量簡表的基礎上為中國人群修訂的。該量表包括8個條目5個因子,5個因子分別是飲食(1個條目)、運動(2個條目)、用藥(1個條目)、自我監測
血糖和足部護理(各2個條目),共解釋方差變量的90.9%。本研究中8個條目內在一致性信度是0.708,共解釋方差變量的88.6%。
1.3統計學方法 采用SPSS21.0統計軟件進行t檢驗,Pearson相關分析和分層回歸分析。
2 結 果
2.1一般資料自我管理得分 獨居患者比不獨居的自我管理得分顯著低(P<0.05)。性別、家族史、吸煙、飲酒史及并發癥方面差異無統計學意義(P>0.05)。見表1。
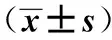
表1 一般資料自我管理得分
1)P<0.05;2)數據缺失
2.2自我管理與年齡、BMI、病史、HBM分量表和自我管理效能之間的相關性 DM自我管理與年齡、感知嚴重性、感知益處、感知障礙、對建議的健康行為認知及自我效能顯著相關(P<0.05或0.01)。見表2。

表2 自我管理與年齡、BMI、病史、HBM分量表及自我管理效能間的相關性(r值)
1)P<0.05,2)P<0.01
2.3自我管理行為預測因素的分層回歸分析 年齡和獨居作為控制自變量放入第一層,解釋方差變量的5.6%;將自變量感知嚴重性、感知易感性、感知益處、感知障礙和對建議的健康行為認知放入第二層,解釋方差變量增加了14.6%;將自我管理效能放入第三層,解釋方差變量增加了3.1%;在第四層中檢驗自我管理效能是否調節有統計學意義的感知障礙和感知益處對自我管理行為的影響。將標準化后的自我管理效能和健康信念模式各變量相乘,作為自變量進入第四層,發現自我管理效能和對建議的健康行為認知的交互作用有統計學意義。所有變量解釋方差變量的26%。見表3。

表3 自我管理行為預測因素的分層回歸分析
第一層R2= 0.056;第二層R2=0.202;第三層R2=0.233,第四層R2=0.260;1)P<0.05,2)P<0.01,3)P<0.001。R2為自變量解釋因變量變異的比例,△R2為自變量解釋因變量變異的增量
3 討 論
本文結果與孫勝男等〔15〕研究結果一致,患者重視患病吃藥的做法,用藥依從性較好,可能與患者重視治療而且按時服藥容易堅持有關,但是對血糖監測的重視程度不高,可能因為測血糖需要的儀器和試紙比較昂貴,并需要一定的技術,所以堅持較難。
年齡影響自我管理行為,年齡越大自我管理行為越差,可能隨著年齡的增長病人的記憶力和自我管理的能力下降有關。是否獨居影響患者的自我管理行為,這與以往研究類似,家庭和社會支持與血糖控制和自我護理呈正相關〔16,17〕。獨居老人子女離家而且沒有伴侶陪伴,是比空巢老人更弱勢的群體。提示社區應充分組織社會資源,建立豐富獨居患者生活的活動中心,安排飲食安全、心理咨詢的服務活動,鼓勵愛心志愿者為獨居患者提供精神慰藉,建立和諧溫暖的生活環境;對于有子女的獨居患者,同時做子女的思想工作,不管多忙常回家看看。
本文提示,個體感知到疾病的嚴重性和易感性不足以使個體進行持續的管理行為。個體僅認識到疾病的危害性和嚴重性還不夠,重要的是知曉健康行為的益處和障礙。在為DM患者進行健康教育時,醫護人員可以向患者解釋監測的數據結果的含義,讓患者確信采納健康行為可以使自己的血糖改善。另外為期6 w的DM自我管理項目(DSMP)證明了同伴教育可改善患者健康狀態,降低抑郁焦慮發生率,提高自我效能及改善醫患溝通〔18,19〕。只有當個體從內心意識到自己以摒棄危害健康行為的代價確實能換取到預防效果,即行為的有效性,才會采取行動,并有明確的行為方式和路線〔20〕。正如Rosenstock〔21〕所說“知曉易感性和嚴重性,確實為行動提供了能量和力量;但只有讓公眾知曉效益,并能先了解所有困難再決心克服之,他才算是真正找到了行為的道路”〔22〕。
本研究中自我管理效能是預測自我管理行為的最強因素,這與孫勝男等〔15,23,24〕研究結果相似,自我效能是DM患者自我管理行為的預測因素。自我管理效能高的DM患者具備更好的自我管理行為和穩定的病情〔25〕。自我管理效能可以強化對健康行為建議的認知所起到的行為促進作用。Al-Khawaldeh等〔25〕發現僅靠教育不足以幫助患者建立自我管理的信心、動力和要求的技能。需要綜合項目教育、咨詢、技能培訓使患者在一定時間內獲取和維持自我管理技能,自我管理技能構建包括實際解決問題的技巧和應對技能,重復培訓課程以提高自我管理技能和提高自我效能感。

2Banerjee M,Macdougall M,Lakhdar AF.Impact of a single one-to-one education session on glycemic control in patients with diabetes〔J〕.J Diabetes,2012;4(2):186-90.
3American Diabetes Association.Standards of medical care in diabetes--2011〔J〕.Diabetes Care,2011;34(Suppl 1):S11-61
4Strecher VJ,Rosenstock IM.The health belief model〔M〕.San Francisco:Calif Jossey-Bass Publishers,1997:41-60.
5Kasser SL,Kosma M.Health beliefs and physical activity behavior in adults with multiple sclerosis〔J〕.Disabil Health J,2012;5(4):261-8.
6Tan MY.The relationship of health beliefs and complication prevention behaviors of Chinese individuals with type 2 diabetes mellitus〔J〕.Diabetes Res Clin Pract,2004;66(1):71-7.
7Glasgow RE,Toobert DJ,Gillette CD.Psychosocial barrier to diabetes self-management and quality of life〔J〕.Diabetes Spectrum,2001;14(1):33-47.
8Bandura A.Self-efficacy:towards a unifying theory of behavior change〔J〕.Psychol Rev,1977;84(2):191-215.
9Buglar ME,White KM,Robinson NG.The role of self-efcacy in dental patients′ brushing andossing:testing an extended health belief model〔J〕.Patient Educ Couns,2010;78(2):269-72.
10Bylund CL,Galvin KM,Dunet DO,etal.Using the extended health belief model to understand siblings′ perceptions of risk for hereditary hemochromatosis〔J〕.Patient Educ Couns,2011;82(1):36-41.
11McDowell J,Courtney M,Edwards H,etal.Validation of the Australian/English version of the diabetes management self-efficacy scale〔J〕.Int J Nurs Prac,2005;11(4):177-84.
12Vivienne Wu SF,Courtney M,Edwards H,etal.Development and validation of the Chinese version of the diabetes management self-efficacy scale〔J〕.Int J Nurs Stud,2008;45(4):534-42.
13Xu Y,Savage C,Toobert D,etal.Adaptation and testing of instruments to measure diabetes self-management in people with type 2 diabetes in mainland China〔J〕.J Transcult Nurs,2008;19(3):234-42.
14Toobert DJ,Hampson SE,Glasgow RE.The summary of diabetes self-care activities measure〔J〕.Diabetes Care,2000;23(7):943-50.
15孫勝男,趙維綱,董穎越,等.糖尿病患者自我管理現狀及影響因素分析〔J〕.中華護理雜志,2011;46(3):229-33.
16Armour TA,Norris SL,Jack Jr L,etal.The effectiveness of family interventions in people with diabetes mellitus:a systematic review〔J〕.Diabet Med,2005;22(10):1295-305.
17Stopford R,Winkley K,Ismail K.Social support and glycemic control in type 2 diabetes:a systematic review of observational studies〔J〕.Patient Educ Couns,2013;93(3):549-58.
18Lorig K,Ritter PL,Villa F,etal.Spanish diabetes self-management with and without automated telephone reinforcement〔J〕.Diabetes Care,2008;31(3):408-13.
19Lorig K,Ritter PL,Villa FJ,etal.Community-based peer-led diabetes self-management:a randomized trial〔J〕.Diabetes Educ,2009;35(4):641-51.
20王紅霞,王立英,范書英.運用健康信念模式對糖尿病患者的健康教育〔J〕.中國慢性病預防與控制,2008;16(6):634-5.
21Rosenstock IM.Historical origins of the health belief model〔J〕.Health Educ Monogr,1974;2(4):328-35.
22黃津芳,劉玉瑩.護理健康教育學〔M〕.北京:北京科學技術文獻出版社,2000:3.
23Williams KE,Bond MJ.The roles of self-efficacy,outcome expectancies and social support in the self-care behaviors of diabetes〔J〕.Psychol Health Med,2002;7(2):127-41.
24Xu Y,Toobert D,Savage C,etal.Factors inuencing diabetes,self-management in Chinese people with type 2 diabetes〔J〕.Res Nurs Health,2008;31(6):613-25.
25Al-Khawaldeh OA,Al-Hassan MA,Froelicher ES.Self-efficacy,self-management and glycemic control in adults with type 2 diabetes mellitus〔J〕.J Diabetes Complic,2012;26(1):10-6.
〔2016-08-11修回〕
(編輯 苑云杰/王一涵)
R473.5;R587.1
A
1005-9202(2017)18-4636-04;doi:10.3969/j.issn.1005-9202.2017.18.098
國家社科資助項目(No.15BSH124);南通市科技局應用研究課題(No.BK2014011)
1 南通市第一人民醫院 2 南通大學附屬醫院內分泌科
郭瑜潔(1973-),女,博士,副教授,主要從事教育心理學、慢性病預防和護理研究。
趙芳芳(1980-),女,在讀博士,講師,主要從事糖尿病自我管理、教育心理學研究。

