功能神經導航及術中磁共振對語言區病變語言保護作用研究
李昉曄,陳曉雷,侯遠征,孫國臣,張家墅,余新光,許百男
解放軍總醫院 神經外科,北京 100853
功能神經導航及術中磁共振對語言區病變語言保護作用研究
李昉曄,陳曉雷,侯遠征,孫國臣,張家墅,余新光,許百男
解放軍總醫院 神經外科,北京 100853
目的探討功能神經導航及術中磁共振在鄰近弓形束病變手術中提高切除程度、全切率和保護患者語言功能的作用。方法收集65例病變累及優勢半球皮層下語言傳導束即弓形束的患者。評價功能神經導航和術中磁共振對手術策略、病變切除程度、全切率及語言功能的影響。結果65例患者在功能神經導航和術中磁共振引導下行病變切除術,與第一次iMRI結果比較,術者對12例患者切除程度判斷不準確,誤判率為18.5%。非膠質瘤病變首次iMRI確認全切除。54例膠質瘤中,第一次iMRI證實,21例全切除,33例有腫瘤殘留。25例根據術中影像更新手術計劃后切除殘余腫瘤的平均切除程度從87.3%提高到97.4%,所有膠質瘤患者的平均切除程度從92.1%提高到96.8%。術后2周有15例(23.1%)原有癥狀加重或新發失語。6個月隨訪時,2例患者(3.2%)存在長期語言功能障礙。結論功能神經導航和術中磁共振有助于在最大化切除病變的同時,最小程度損傷患者的語言功能,提高患者術后健康相關生活質量。
神經導航;術中磁共振;語言;彌散張量成像;弓形束
引言
膠質瘤是顱內最常見的神經上皮腫瘤,文獻對于膠質瘤的治療存在很多爭議,因為膠質瘤很難做到細胞學水平的完全切除,外科醫生最多能做到的是影像學切除[1]。目前臨床上膠質瘤的主要治療方法是手術切除的基礎上,輔以放療和化療。語言區病變,尤其是膠質瘤,語言皮層和皮層下傳導束邊界不清,術后患者語言功能障礙極易加重。在本研究中,我們量化分析手術前后的病變體積變化,評價多模態功能神經導航和術中磁共振對病變切除程度、全切率和語言功能的影響。
1 資料與方法
1.1 研究對象
收集2012年1月~12月65例病變累及優勢半球語言傳導束弓形束的患者。入組標準:① 愛丁堡利手調查表證實患者為右利手,功能磁共振檢查證實患者左側半球為優勢半球;② 病變鄰近優勢半球皮層下語言傳導束;③ 患者能夠獨立完成語言功能相關評估。排除標準:① 顱內多發病變;② 愛丁堡利手調查表證實患者為左利手,功能磁共振表明右側半球為優勢半球;③ 病變位于非優勢半球;④復發膠質瘤;⑤ 患者本人無法完成語言功能相關檢查。65例入組患者在功能神經導航和術中高場強磁共振引導下手術。這些患者術后病理證實膠質瘤54例,非膠質瘤11例(轉移癌5例,海綿狀血管瘤6例)。男性患者47例,女性患者18例,平均年齡(42.8±11.1)歲,范圍20~75歲。
1.2 術前磁共振檢查
所有磁共振檢查掃描均應用1.5 T高場強術中磁共振(Espree,Siemens,Germany),手術前后及隨訪時檢查序列參數相同。
磁共振檢查序列參數[2]:T1WI:T1加權三維磁化強度預備梯度回波序列參數:TE 3.02 ms,TR 1650 ms,矩陣256×256,視場 250 mm×250 mm,層厚1 mm。T2WI:TE 93 ms,TR 5500 ms,矩陣 512×512,視場30 mm×230 mm, 層 厚 3 mm。T2flair:TE 84 ms,TR 9000 ms,矩陣256×256,視場230 mm×230 mm,層厚3 mm。
DTI:單次投照彌散加權自旋回波序列(SSEPI)。參數 :TE 147ms,TR 9400 ms,矩陣 128×128,視場 251 mm×251 mm,層厚3 mm,帶寬1502 Hz/Px。彌散權重(高b值)1000 s/mm2,12個方向,同時進行一次0彌散加權(低b值:0 s/mm2)成像用于后期處理時消減成像區域外周噪聲。體素(VOXEL)大小為1.9 mm×1.9 mm×3 mm,無間隔采集40層,共采集5次以提高信噪比。
BOLD-fMRI:梯度平面回波成像序列(GRE-EPI)。參數:TE 60 ms,TR 2540 ms,視場192 mm×192 mm,層厚3 mm。組塊設計完成動詞聯想或圖片命名任務,激活(Activation)和靜息(Baseline)兩種狀態相互交替3次。
增強T1WI和3D MPRAGE參數相同,增強劑為釓噴酸葡胺(Bayer,Germany)。所有患者的磁共振數據傳輸至導航計劃工作站(Brainlab,Germany)。
1.3 制定術前手術計劃
患者術前磁共振的原始Dicom數據傳輸到導航計劃工作站后,我們用iPlan 3.0軟件(Brainlab,Germany)首先對解剖、功能和代謝等影像資料進行圖像融合、配準。確認無誤后,然后用“Object Creation”模塊標記病變范圍,對于磁共振影像增強明顯的如高級別膠質瘤和轉移瘤,根據增強T1WI來描記腫瘤,無強化的低級別膠質瘤,根據T2WI或者T2 fl air磁共振上高信號范圍描記腫瘤。以混雜信號范圍描記海綿狀血管瘤,如果周圍有含鐵血黃素沉積,根據T2WI上含鐵血黃素環描記。每個層面描記病變后,輪廓連接在一起就形成了病變的3D結構。工作站可自動計算重建的三維模型的體積,我們可以根據這個模塊比較手術前、中、后病變體積的大小變化。
“BOLD Mapping”模塊中,我們將閾值設置為3.5,P<0.001的左額下回皮層激活區域標記為Broca區,左顳上回后部皮層激活區域為Wernicke區。用“Fiber Tracking”重建左側弓狀束。基于張量偏離算法的線性擴展法,重建的弓形束的方向為相鄰體素的最大矢量軸方向。FA閾值為0.15,長度閾值為50 mm。應用多ROI的方法在融合后的T1WI解剖像上重建弓形束:第一個ROI是在左側額下回皮層下白質,第二個ROI在放射冠的外側,第三個ROI在左側顳上回后部皮層下白質,同時通過這三個ROI的皮層下纖維束即為弓形束。
完成術前手術計劃后,將計劃數據傳輸到導航工作站(Vector Vision Sky navigation system,Brainlab,Germany)中。導航注冊成功后,直接連接手術顯微鏡(OPMI Pentero,Carl Zeiss,Germany)后,就可以實現顯微鏡下導航手術。
1.4 術中磁共振檢查
主刀醫生掌握術中磁共振掃描時機,當主刀醫生認為腫瘤切除完全,按照鏡下導航提示手術已接近功能區,或者腦脊液流失明顯導致術中腦移位影響手術準確性時,行術中磁共振檢查。術中磁共振掃描結束后,主刀醫生根據有無腫瘤殘留,或者殘留腫瘤與周圍功能區的三維關系決定是否進一步手術。如果需要繼續手術,根據術中影像資料更新導航,直至腫瘤切除滿意。
1.5 評估病變切除程度和全切率
當術者認為需要進行磁共振掃描時,先填寫調查問卷,術者估計腫瘤的切除程度,然后與術中磁共振影像結果進行對比,計算術者的誤判率。根據術中磁共振掃描殘留腫瘤,自動計算腫瘤體積,腫瘤的切除程度(EOR)=(術前腫瘤體積-殘留腫瘤體積)/術前腫瘤體積。切除程度定義:全切除指腫瘤切除程度≥98%,次全切除指腫瘤切除程度≥90%,大部分切除指切除程度<90%。
1.6 圍手術期及隨訪時語言功能評估
入治療組的患者于術前、術后以及3~6個月隨訪時接受語言相關檢查,檢查內容是西方失語癥成套試驗(WAB)檢查,我們用失語指數(Aphasia Index, AQ)用來評價手術前后、隨訪時的語言功能,總分為100分,AQ<93.8分判斷為失語。
1.7 統計學分析
采用SPSS 19.0(IBM,USA)進行數據處理,計量資料以x-±s表示。Wilcoxon檢驗比較病變切除程度,χ2檢驗比較全切除率。P<0.05為差異有統計學意義。
2 結果
2.1 術中情況
所有入組病例均接受功能神經導航和術中磁共振引導下行病變切除術。術中共掃描93次,所有患者掃描1~3次/例不等,平均1.4次/例。主刀醫生對53例患者切除程度判斷準確,余12例判斷不準確,誤判率為18.5%,其中誤判的12例患者均是膠質瘤,其中高級別膠質瘤4例,低級別膠質瘤8例。
2.2 病理分類
入組的65例患者中,高級別膠質瘤33例(WHO Ⅲ級16例,Ⅳ級17例),低級別膠質瘤21例(WHO Ⅰ級1例,Ⅱ級20例),膠質瘤共54例,海綿狀血管瘤6例,轉移癌5例。
2.3 對切除程度的影響
2.3.1 非膠質瘤患者的影響
11例患者中,6例海綿狀血管瘤,5例轉移癌,術前平均體積29.5 cm3。術中磁共振首次掃描就確認病變切除完全。
2.3.2 對膠質瘤患者的影響
術前膠質瘤患者的平均體積是58.7 cm3。54例患者中33例有腫瘤殘留,只有21例影像學全切除。
25例首次磁共振掃描發現有殘留的患者,繼續手術切除腫瘤,腫瘤的切除程度由87.3%提高到末次掃描的97.4%,因而殘留腫瘤體積由8.8 cm3減小到2.2 cm3(P<0.001)。術中磁共振掃描后未做進一步手術的29例患者中,腫瘤的平均切除程度是96.2%。術中磁共振和功能神經導航使54例膠質瘤平均切除程度從92.1%提高到96.8%(P<0.001)。
2.4 評價語言功能
和術前相比,患者術后2周語言功能9例(13.8%)有好轉,41例(63.1%)無明顯變化,失語加重或新發失語15例(23.1%)。這15例為膠質瘤,有8例患者是磁共振掃描后未進一步切除的,另外7例是發現殘留腫瘤進一步切除的(χ2=0.001,P=0.973)。術后長期隨訪,1例失訪,1例膠質母細胞瘤復發死亡,其中2例患者存在長期失語(3.2%)。
2.5 典型病例
患者主因右下肢乏力半年入院。查體:右下肢肌力V-級,右上肢肌力V級。頭顱磁共振:左側基底節區強化明顯占位性病變。功能神經導航和術中磁共振引導下左基底節區占位性病變切除術,術中掃描2次,末次磁共振掃描證實腫瘤全切除,術后3個月隨訪語言功能正常(圖1~2)。
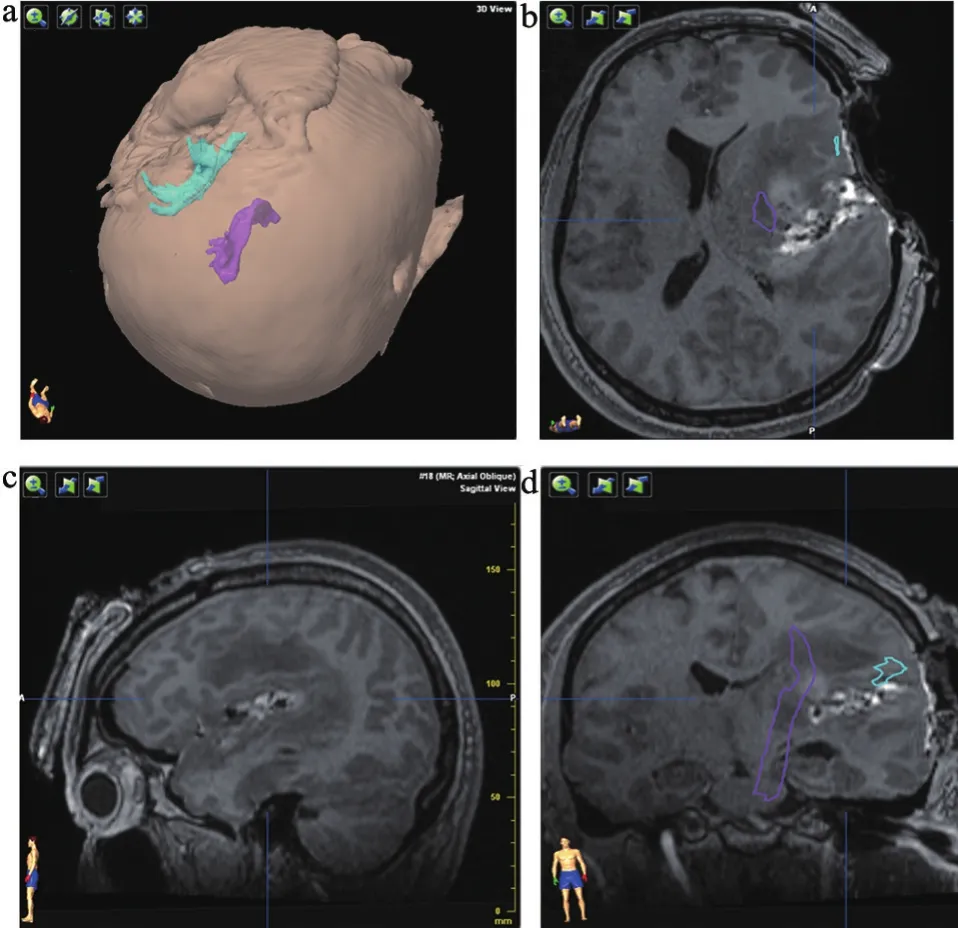
圖2 術中掃描圖像
3 討論
隨著計算機技術的進步和磁共振的發展,神經導航技術發展迅速,功能神經導航除了傳統的解剖信息外,還有代謝信息和功能信息[3]。多模態功能神經導航所有的注冊信息均為術前影像,神經外科手術過程中由于腦脊液流失、病變切除等因素,術中腦移位不可避免。多模態功能神經導航和術中影像是密不可分的,術中依賴術前功能和解剖影像指導手術是不夠精準的,因此需要結合術中影像更新功能神經導航。除了術中磁共振外,術中CT和B超也可用于糾正術中腦移位,指導外科手術[4-7]。
McGirt等[8]研究10年間306例膠質母細胞瘤患者,術后無新發神經功能障礙患者的兩年生存率為23%,而有語言功能障礙患者兩年生存率為0,有運動障礙患者兩年生存率為8%。術后有語言或運動障礙的患者,中位生存時間比無神經功能障礙患者少3個月。患者神經功能的保留對術后生活質量和生存時間是很重要的[9-10]。多模態功能神經導航可以使重要功能結構“可視化”,顯微鏡下導航可以給術者提供病變和重要功能結構的空間關系,避免損傷重要功能結構。
目前業內公認的定位語言區和傳導束的“金標準”還是清醒開顱直接電刺激[11-15]。本組患者術后語言功能障礙發生率和清醒開顱直接電刺激類似,同時還能避免術中電刺激的流程復雜、易誘發癲癇等缺點。Bello等[16]皮層下電刺激指導語言區膠質瘤手術,88例患者短期語言功能障礙發生率為67.3%,永久語言功能障礙發生率為2.3%。我們入組的患者中,術后2周65例患者41例(63.1%)無變化,9例(13.8%)好轉,15例(23.1%)原有癥狀加重或新發失語。2例(3.2%)患者存在長期語言功能障礙。
這15例原有癥狀加重或新發失語患者均為膠質瘤,7例為首次磁共振掃描發現殘留進一步切除的,8例為掃描后未進一步切除的,兩組資料統計分析,P=0.973,無統計學意義,說明進一步切除并沒有增加術后出現語言功能障礙的風險。
4 結論
多模態功能神經導航和術中高場強磁共振有助于糾正術中腦移位,發現殘留病變,更新導航進一步切除殘留病變,提高病變全切率和切除程度,保護患者的語言功能。
[1] Dea N,Fournier-Gosselin MP,Mathieu D,et al.Does extent of resection impact survival in patients bearing glioblastoma?[J].Can J Neurol Sci,2012,39(5):632-637.
[2] Chen X,Xu BN,Meng X,et al.Dual-room 1.5-T intraoperative magnetic resonance imaging suite with a movable magnet:implementation and preliminary experience[J].Neurosurg Rev,2012,35(1):95-109.
[3] Nimsky C,Kuhnt D,Ganslandt O,et al.Multimodal navigation integrated with imaging[J].Acta Neurochir Suppl,2011,109:207-214.
[4] Senft C,Bink A,Franz K,et al.Intraoperative MRI guidance and extent of resection in glioma surgery: a randomised, controlled trial[J].Lancet Oncol,2011,12(11):997-1003.
[5] Kuhnt D,Becker A,Ganslandt O,et al.Correlation of the extent of tumor volume resection and patient survival in surgery of glioblastoma multiforme with high-field intraoperative MRI guidance[J].Neuro Oncol,2011,13(12):1339-1348.
[6] Chibbaro S,Tacconi L.Image-guided microneurosurgical management of vascular lesions using navigated computed tomography angiography. An advanced IGS technology application[J].Int J Med Robot,2006,2(2):161-167.
[7] Unsgaard G,Ommedal S,Rygh OM,et al.Operation of arteriovenous malformations assisted by stereoscopic navigation-controlled display of preoperative magnetic resonance angiography and intraoperative ultrasound angiography[J].Neurosurgery,2005,56(2):281-290.
[8] McGirt MJ,Mukherjee D,Chaichana KL,et al.Association of surgically acquired motor and language deficits on overall survival after resection of glioblastoma multiforme[J].Neurosurgery,2009,65(3):463-469.
[9] Jakola AS,Gulati S,Weber C,et al.Postoperative deterioration in health related quality of life as predictor for survival in patients with glioblastoma: a prospective study[J].PLoS One,2011,6(12):28592.
[10] Fujii M,Maesawa S,Motomura K,et al.Intraoperative subcortical mapping of a language-associated deep frontal tract connecting the superior frontal gyrus to Broca’s area in the dominant hemisphere of patients with glioma[J].J Neurosurg,2015,122(6):1390-1396.
[11] Southwell DG,Riva M,Jordan K,et al.Language outcomes after resection of dominant inferior parietal lobule gliomas[J].J Neurosurg,2017,127(4):781-789.
[12] Huberfeld G,Trébuchon A,Capelle L,et al.Preoperative and intraoperative neurophysiological investigations for surgical resections in functional areas[J].Neurochirurgie,2017,63(3):142-149.
[13] Alimohamadi M,Shirani M,Shariat Moharari R,et al.Application of awake craniotomy and intraoperative brain mapping for surgical resection of insular gliomas of the dominant hemisphere[J].World Neurosurg,2016,92:151-158.
[14] Motomura K,Natsume A,Iijima K,et al.Surgical benefits of combined awake craniotomy and intraoperative magnetic resonance imaging for gliomas associated with eloquent areas[J].J Neurosurg,2017,127(4):790-797.
[15] Mazerand E,Le Renard M,Hue S,et al.Intraoperative subcortical electrical mapping of the optic tract in awake surgery using a virtual reality headset[J].World Neurosurg,2017,97:424-430.
[16] Bello L,Gallucci M,Fava M,et al.Intraoperative subcortical language tract mapping guides surgical removal of gliomas involving speech areas[J].Neurosurgery,2007,60(1):67-80.
Protective Effect of Multimodal Navigation and Intraoperative Magnetic Resonance Imaging on Language Function in Cerebral Lesions Involving Language Area
LI Fangye, CHEN Xiaolei, HOU Yuanzheng, SUN Guochen, ZHANG Jiashu, YU Xinguang, XU Bainan
Department of Neurosurgery, Chinese PLA General Hospital, Beijing 100853, China
ObjectiveTo evaluate the impact of multimodal navigation and intraoperative magnetic resonance imaging (iMRI)on extent of resection, gross total resection and preservation of language function.MethodsA total of 65 patients with cerebral lesions involving arcuate fasciculus (AF) were enrolled. Impact of multimodal navigation and iMRI on surgical strategies, extent of resection, rate of gross total resection (GTR) and language function were analyzed.ResultsExtent of resection was overestimated in 12 cases (18.5%) by the neurosurgeons, compared with the first iMRI. The first iMRI confirmed total resection of non-glioma lesions. First iMRI demonstrated gross total resection in 21 patients and incomplete resection in 33 cases. Further resection was continued with updated imaging in 25 patients. Additional tumor resection in 25 cases increased extent of resection from 87.3%to 97.4%, resulting in improvement of mean resection degree in glioma cases from 92.1% to 96.8%. Compared with preoperative language function status, 15 cases (23.1%) got new or worsened language dysfunction 2 weeks after surgery. At 6-month followup, only 2 patients had a permanent postoperative language deficit.ConclusionMultimodal navigation and iMRI help maximal resection of cerebral lesions while minimum injury to language function, which can improve health related quality of life.
multimodal navigation; intraoperative magnetic resonance imaging; language; diffusion tensor tractography; arcuate fasciculus
R445.2
A
10.3969/j.issn.1674-1633.2017.12.003
1674-1633(2017)012-0011-04
2017-11-17
國家自然科學基金(81771481);解放軍總醫院科技創新苗圃基金(16KMM14);解放軍總醫院臨床科研扶持基金(2017FC-TSYS-2012)。
陳曉雷,主任醫師,副教授,碩士生導師,主要研究方向為高場強術中磁共振及功能神經導航技術和神經內窺鏡技術。
通訊作者郵箱:chxlei@mail.sysu.edu.cn
本文編輯 王靜

