牙周引導組織再生術在錯(牙+合)畸形伴牙周病患者治療中的應用研究
駱琦 孫家平 季娟娟等
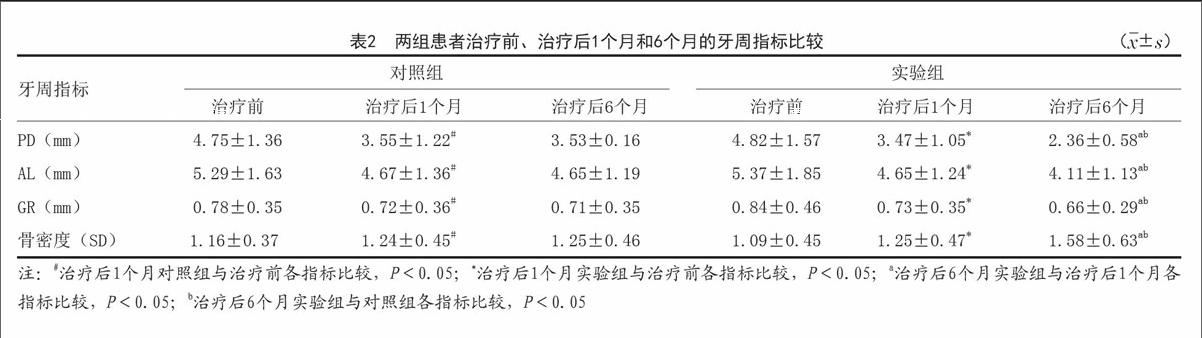
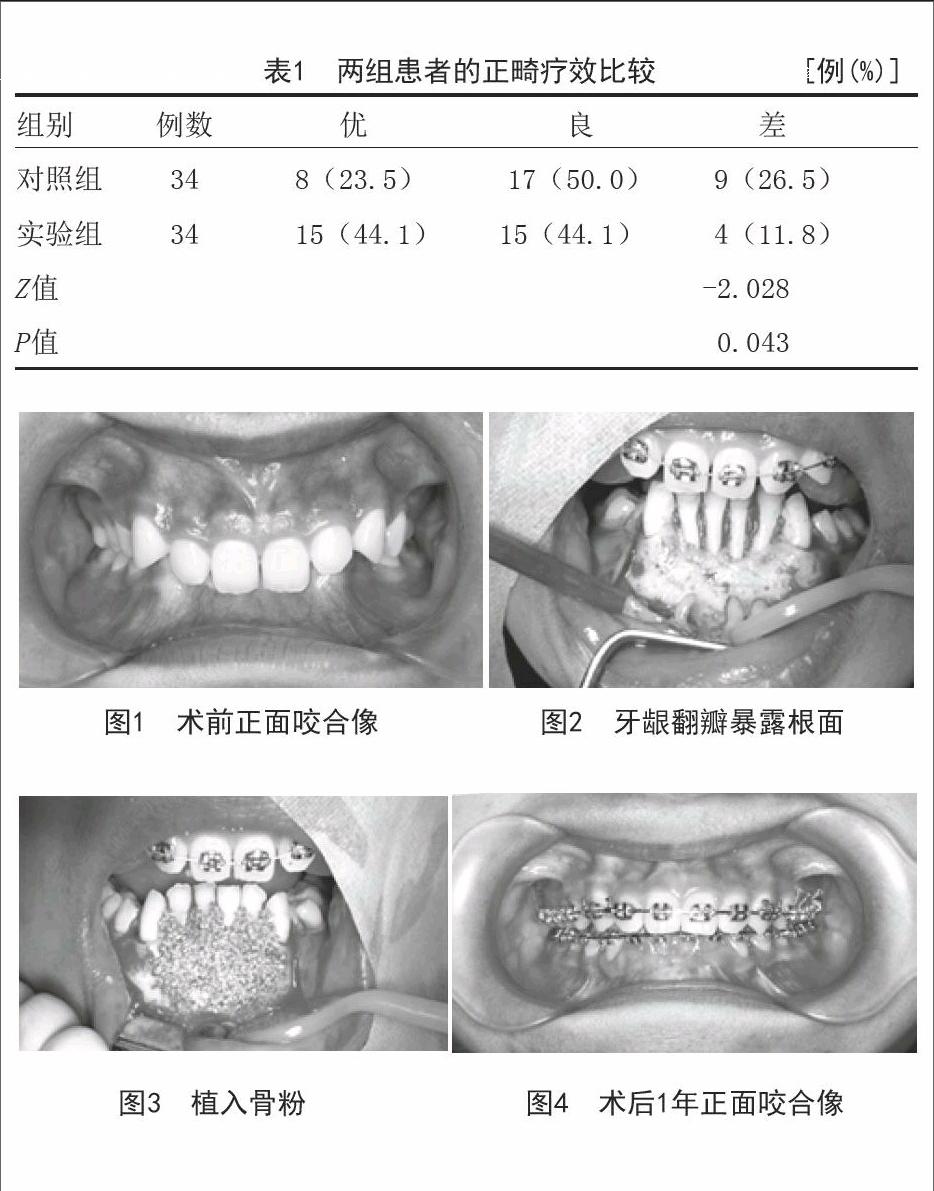
[摘要]目的:評價引導組織再生術(GTR)在錯(牙+合)畸形伴牙周病患者治療中的應用價值。方法:共納入68例患者,隨機分為對照組和實驗組,每組34例。對照組:進行正畸和牙周病治療;實驗組:治療的同時應用GTR(Bio-Oss骨膠原聯合Bio-Gide膠原膜),對比治療后6個月患者的正畸療效,治療前、治療后1個月和6個月的牙周指標包括探診深度(PD)、附著喪失(AL)、牙齦退縮(GR)和骨密度值。結果:實驗組的正畸療效明顯優于對照組,差異有統計學意義(P<0.05);治療后1個月,兩組PD、AL和GR值均較前降低,骨密度值升高(P<0.05),對照組和實驗組比較無顯著性差異(P>0.05);治療后6個月對照組上述指標與治療后1個月比較無顯著性差異(P>0.05),實驗組PD、AL和GR值進一步降低,骨密度值升高(P<0.05),兩組比較差異明顯(P<0.05)。結論:GTR可進一步改善錯(牙+合)畸形伴牙周病患者正畸治療和牙周修復的近期效果。
[關鍵詞]引導組織再生術;錯(牙+合)畸形;牙周病;正畸;骨密度
[中圖分類號]R78 3.5 [文獻標志碼]A [文章編號]1008-6455(2017)07-0095-03
錯(牙+合)畸形是由多種因素導致生長發育過程中出現的牙齒排列不齊、上下牙弓關系錯位、上下頜骨位置或大小異常以及牙(牙+合)和顱面關系不協調等畸形,嚴重影響了顏面部美觀和口頜功能,還易繼發齲齒、牙周病和顳下頜關節病,嚴重損害了患者的身心健康。接受科學的正畸治療是重塑口頜和顏面結構及功能的主要方法,然而合并牙周病患者創面愈合延遲,牙槽骨量喪失較多,牙周組織恢復程度較差,遠期效果不理想。而且合并牙周病患者更易導致牙齒松動、移位、伸長和缺失,繼發錯胎畸形和咬(牙+合)創傷等。引導組織再生術(guided tissue regeneration,GTR)是利用膜性材料阻擋牙齦上皮和結締組織向根面生長,引導具有形成新附著能力的牙周膜細胞優先占領根面形成新的牙骨質,形成新附著性愈合的過程。目……

