等比重和重比重布比卡因腰麻用于剖宮產的比較
蘇中宏 王宏宇 韓流
[摘要] 目的 比較等比重和重比重布比卡因腰麻在剖宮產術中的應用。 方法 選擇2018年1~4月在南京市第一醫院行擇期腰麻下剖宮產術的28例患者為研究對象,采用隨機數字表法分為I組(等比重組)和H組(重比重組),每組14例,分別接受0.5%等比重(0.75%布比卡因2 mL+腦脊液1 mL)或重比重(0.75%布比卡因2 mL+10%葡萄糖溶液1 mL)布比卡因2 mL(10 mg)作為麻醉藥物。記錄麻醉開始后1 min(T1)、5 min(T2)、10 min(T3)、20 min(T4)的痛覺阻滯平面、改良Bromage評分(MBS)、心率(HR)、平均動脈壓(MAP);記錄術中低血壓的發生情況以及去氧腎上腺素的使用次數;記錄有無惡心嘔吐、ST段首次發生改變的時間點以及麻醉開始到手術開始的時間(Ts)等。結果 I組痛覺阻滯平面顯著低于H組、MBS顯著高于H組(P < 0.05)。I組T1和T3的HR顯著慢于H組(P < 0.05);各個時間點的MAP組間比較,差異無統計學意義(P > 0.05)。I組低血壓的發生人數和去氧腎上腺素的使用次數顯著少于H組(P < 0.05)。I組惡心發生率顯著低于H組,ST段改變顯著遲于H組(P < 0.05)。 結論 與重比重布比卡因比較,等比重布比卡因腰麻用于剖宮產手術時,起效慢、低血壓發生率低同時程度輕、不良反應少。
[關鍵詞] 腰麻;布比卡因;剖宮產;低血壓
[中圖分類號] R614.4 [文獻標識碼] A [文章編號] 1673-7210(2018)12(a)-0110-04
剖宮產手術的麻醉方法主要包括單次腰麻和全身麻醉。由于全身麻醉的母嬰并發癥多、風險更高,因而并非首選[1];而單次腰麻起效快、感覺運動阻滯完善、局麻藥用量小從而避免了局麻藥中毒,而且,麻醉維持時間能夠完全滿足剖宮產手術需要,因而是產科麻醉的首選麻醉方法。本文探討的是等比重和重比重布比卡因單次腰麻用于剖宮產手術的作用特點,并著重比較二者血流動力學及其不良反應方面的不同。
1 資料與方法
1.1 一般資料
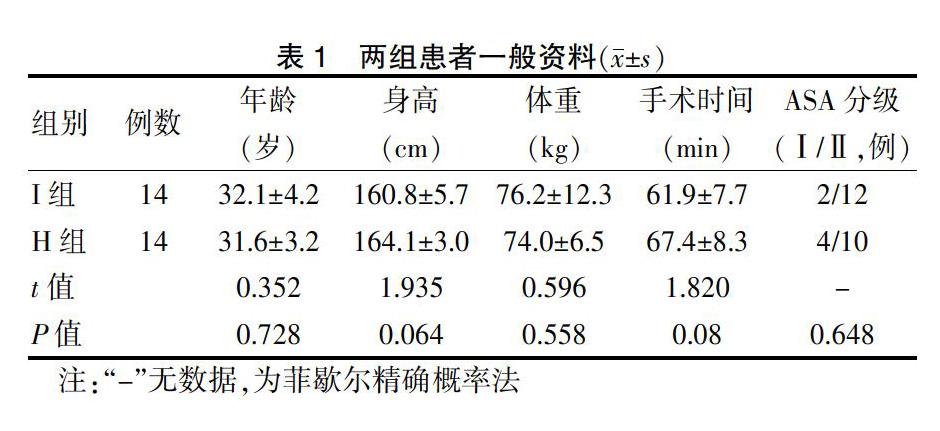
選擇2018年1~4月在南京市第一醫院(以下簡稱“我院”)行擇期腰麻下剖宮產術的28例患者為研究對象,采用隨機數字表法將其分為兩組:I組(等比重組)和H組(重比重組),每組各14例,分別接受等比重和重比重布比卡因作為麻醉藥物。兩組患者年齡、身高、體重、手術時間、美國麻醉醫師協會(ASA)分級比較,差異無統計學意義(P > 0.05),具有可比性,見表1。本研究為前瞻、隨機對照臨床試驗,經我院醫學倫理委員會批準,所有入選患者均知情同意且簽署知情同意書。
1.2 儀器藥物
試驗所用多功能監護儀為飛利浦公司PHILIPS IntelliVue MP50型,動脈壓力換能器為MMBPTSA型(生產商:北京天地和協科技有限公司,生產批號:201801022),鹽酸布比卡因(生產商:上海朝暉藥業有限公司,生產批號:1703J26)。
1.3 麻醉方法
術前60 min肌肉注射阿托品0.5 mg。入室后,2%利多卡因局部麻醉下行左側橈動脈穿刺置管測量有創動脈血壓,并以此時的各項參數作為基礎值(T0)。L2~3或L3~4行蛛網膜下腔穿刺,成功后I組抽取腦脊液1 mL+0.75%布比卡因2 mL,混勻后給予2 mL;H組給予稀釋好的布比卡因2 mL(10%GS 1 mL+0.75%布比卡因2 mL),給藥速度0.4 mL/min。以給藥結束作為麻醉開始的起始時間點,給藥結束后患者取平臥位。
采用針刺法檢查痛覺阻滯平面同時以改良Bromage評分(MBS)評估運動阻滯情況,0分:可以動髖、膝、踝;1分:不能動髖,可以動膝和踝;2分:不能動髖和膝,可以動踝;3分:不能動髖、膝、踝[2]。痛覺阻滯平面達T8開始手術。
1.4 術中主要并發癥處理
低血壓診斷標準及處理:收縮壓降低超過基礎值30%或絕對值<90 mmHg(1 mmHg=0.133 kPa);靜脈注射去氧腎上腺素0.1 mg。心動過緩診斷標準及處理方式:心率(HR)<55次/min;靜脈注射阿托品0.5 mg。
1.5 監測指標
記錄手術開始時間(Tb)、麻醉開始到手術開始的間隔(T0)、麻醉開始后1 min(T1)、5 min(T2)、10 min(T3)、20 min(T4)的平均動脈壓(MAP)、HR和V導聯ST值;記錄T1~T4的痛覺阻滯平面和MBS;記錄術中去氧腎上腺素和阿托品的使用次數、新生兒1 min Apgar評分、術中惡心嘔吐等不良反應發生情況;記錄術中出血量、輸液量;隨訪記錄切口開始疼痛時間點、下肢運動恢復時間點(MBS為0分)并據此計算鎮痛維持時間(麻醉開始到切口開始疼痛的時間,Ta)、運動阻滯時間(麻醉開始到MBS為0分的時間,Tm)。
1.6 統計學方法
采用SPSS 21.0統計學軟件進行數據分析,計量資料用均數±標準差(x±s)表示,兩組間比較采用t檢驗,重復測量資料采用重復測量方差分析。計數資料用率表示,組間比較采用菲歇爾精確概率法,等級資料采用非參數秩和檢驗。以P < 0.05為差異有統計學意義。
2 結果
2.1 血流動力學方面的比較
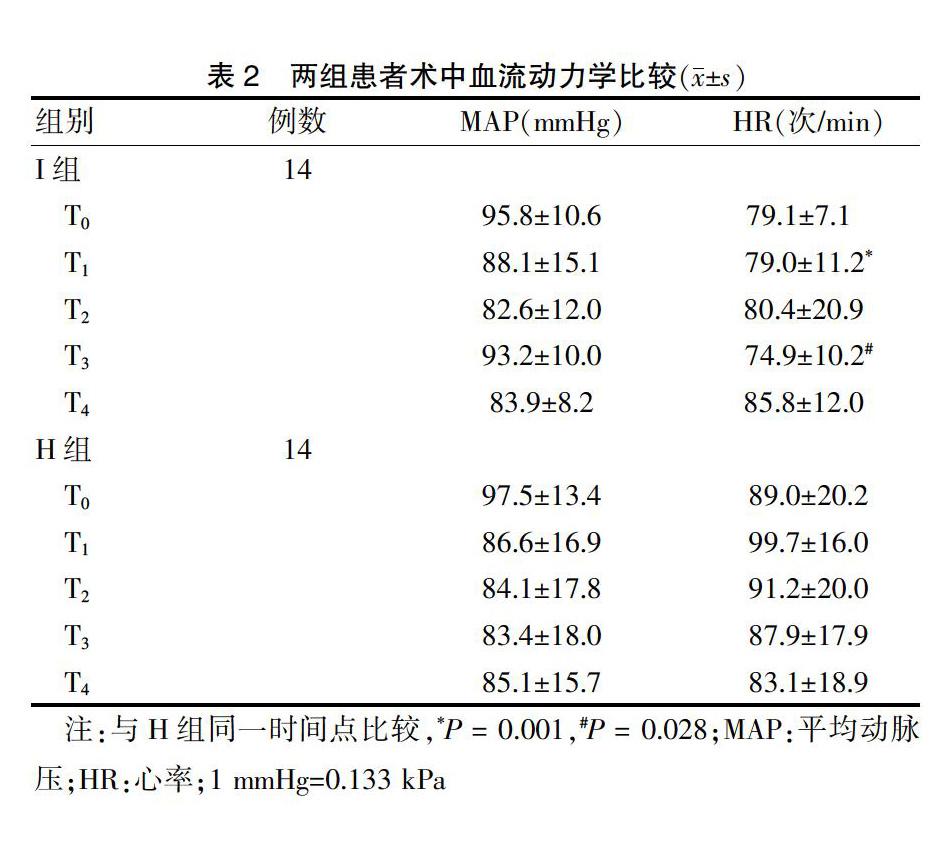
T1和T3時,I組HR顯著低于H組,差異有統計學意義(P < 0.05);其他時點的HR和各個時間點的MAP組間比較,差異無統計學意義(P > 0.05)。見表2。
2.2 麻醉情況、術中情況及新生兒情況的比較
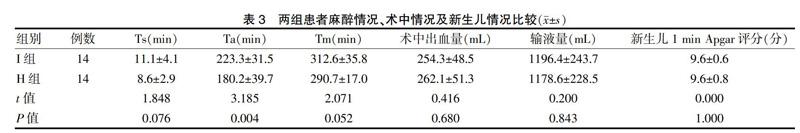
I組Ta顯著長于H組,差異有統計學意義(P < 0.05);兩組Ts、Tm、術中出血量、輸液量以及新生兒1 min Apgar評分比較,差異無統計學意義(P > 0.05) 。見表3。痛覺阻滯平面和MBS組間比較,差異有統計學意義(P < 0.05),I組痛覺阻滯和運動阻滯顯著慢于H組。見圖1~2。
2.3 不良反應及血管活性藥物應用情況
I組惡心發生率顯著低于H組,差異有統計學意義(0/14 vs. 5/14,P = 0.041)。麻醉開始后,ST段首次發生改變的時間點都在T1、T2和T3,I組顯著晚于H組(5/14、7/14、2/14 vs. 12/14、2/14、0/14),I組低血壓發生人數少于H組(3/14 vs. 10/14),差異均有統計學意義(P = 0.007、0.021)。H組有1例患者使用阿托品,I組無患者使用阿托品,兩組比較差異無統計學意義(1/14 vs. 0,P = 1.000)。I組去氧腎上腺素使用次數少于H組,差異有統計學意義(P = 0.004)。見表4。
3 討論
對于剖宮產的麻醉,等比重或重比重布比卡因單次腰麻是常用的兩種麻醉方法[3-4]。低血壓則是產科麻醉關注的焦點和主要挑戰[5-7],可導致產婦惡心嘔吐和胎兒宮內窘迫等不良反應[8-9]。本研究中,低血壓總體發生率(46.4%,13/28)略低于文獻[10]報道。
從麻醉特點看,本研究發現:無論是痛覺阻滯還是運動阻滯,I組的起效都顯著慢于H組。結合腰麻后低血壓的發生機制[11],起效快慢直接影響低血壓的發生率、嚴重程度以及機體代償反應是否充分。因此,從理論上講,起效慢即預示低血壓的發生率低、程度輕。同時,本研究還發現,I組麻醉后1 min和10 min的HR顯著低于H組重比重布比卡因組,其可能的原因是前者對低血壓HR增快的代償反應更輕,提示前者低血壓程度可能更輕。此外,I組ST段發生改變的時間顯著晚于H組,而繼發于低血壓的急性心肌缺血是術中ST段改變最重要的原因[12]。本研究還發現,I組惡心的發生率顯著低于H組,進一步提示等比重布比卡因在血流動力學方面可能的優勢,也與既往的研究[13-16]結果一致。
從實際結果看,I組低血壓的發生率顯著低于H組,且I組去氧腎上腺素的使用次數也顯著少于H組,進一步驗證了上述結論。等比重布比卡因的這一優勢,也為一些特殊病例提供了安全有效的麻醉[17-19]。
對不同比重布比卡因用于腰麻的研究,還包括鎮痛維持時間、作用效果比較[20]。此外,有研究認為葡萄糖易產生神經毒性,增加術后頭痛的發生率[21-22],也有研究認為糖尿病患者使用重比重布比卡因起效更快[23]。
目前來看,對不同比重布比卡因腰麻用于剖宮產的研究尚未有完全一致的結論[4],比較一致的是重比重布比卡因可預測性更強[24]。因此,對血流動力學及其他方面仍需進行進一步和更廣泛的研究。
[參考文獻]
[1] Devroe S, Van de Velde M, Rex S. General anesthesia for caesarean section [J]. Curr Opin Anaesthesiol, 2015,28(3):240-246.
[2] 熊婭琴,廖志敏,蔡昀夏,等.不同容量的硬膜外容量擴張對腰硬聯合麻醉下剖宮產產婦的影響[J].四川大學學報:醫學版,2016,47(2):279-282.
[3] 權哲峰,周晨,池萍,等.剖宮產術患者小劑量舒芬太尼混合布比卡因腰麻的效果[J].中華麻醉學雜志,2011,31(11):1404-1405.
[4] Sng BL,Siddiqui FJ,Leong WL,et al. Hyperbaric versus isobaric bupivacaine for spinal anaesthesia for caesarean section [J]. Chchrane Database Syst Rev,2016,15,9:CD-005143.
[5] Ayorinde BT,Buczkowski P,Brown J,et al. Evaluation of pre-emptive intramuscular phenylephrine and ephedrine for reduction of spinal anaesthesia-induced hypotension during Caesarean section [J]. Br J Anaesth,2001,86:372-376.
[6] Nazir I,Bhat MA,Qazi S,et al. Comparison between phenylephrine and ephedrine in preventing hypotension during spinal anaesthesia for cesarean section [J]. J Obstet Anaesth Crit Care,2012,2:92-97.
[7] Singh SI,Morley-Forster PK,Shamsah M,et al. Influence of injection rate of hyperbaric bupivacaine on spinal block in parturients:a randomized trial [J]. Can J Anaesth,2007, 54(4):290-295.
[8] Holmes F. The supine hypotensive syndrome [J]. Anaesthesia,1995,50(11):972-977.
[9] Corke BC,Datta S,Ostheimer GW,et al. Spinal anaesthesia for Caesarean section. The influence of hypotension on neonatal outcome [J]. Anaesthesia,1982,37(6):658-662.
[10] Ngan Kee WD,Khaw KS,Ng FF. Prevention of hypotension during spinal anesthesia for cesarean delivery:an effective technique using combination phenylephrine infusion and crystalloid cohydration [J]. Anesthesiology,2005, 103(4):744-750.
[11] Teoh WH,Thomas E,Tan HM. Ultra-low dose combined spinal-epidural anaesthesia with intrathecal bupivacaine 3.75 mg for cesarean delivery:a randomized controlled trial [J]. Int J Obstet Anesth,2006,15(4):273-278.
[12] Kaplan JA.卡普蘭心臟麻醉學:超聲時代[M].李立環,譯.6版.北京:人民衛生出版社,2015:447.
[13] Atashkhoei S,Abedini N,Pourfathi H,et al. Baricity of Bupivacaine on Maternal Hemodynamics after Spinal Anesthesia for Cesarean Section:A Randomized Controlled Trial [J]. Iran J Med Sci,2017,42(2):136-143.
[14] Kondo Y,Sakatani K,Hirose N,et al. Effect of spinal anesthesia for elective cesarean section on cerebral blood oxygenation changes:comparison of hyperbaric and isobaric bupivacaine [J]. Adv Exp Med Biol,2013,765:109-114.
[16] Jabalameli M,Hazegh N,Gholami S. The effects of hyperbaric or isobaric bupivacaine on bispectral index in spinal anesthesia for cesarean section [J]. J Res Med Sci,2012,17(2):176-181.
[17] Imbelloni LE,Lima U,Pedrosa FK. Successful anesthesia and hip surgery in a 107-year-old patient [J]. Am J Case Rep,2014,15:308-311.
[18] Kawahara M,Igarashi K,Aizawa K,et al. Spinal anesthesia with 0.5% isobaric bupivacaine for a patient with alcoholic cardiomyopathy [J]. Masui,2002,51(10):1145-1147.
[19] Uzawa K,Hakone M,Nakazawa H,et al. Spinal anesthesia using a low dose of isobaric bupivacaine in a patient with pulmonary artery hypertension and mixed obstructive and restrictive lung disease undergoing repeated femoral fracture surgery [J]. Masui,2014,63(2):157-160.
[20] Tang WX,Li JJ,Bu HM,et al. Spinal anaesthesia with low-dose bupivacaine in marginally hyperbaric solutions for caesarean section:a randomized controlled trial [J]. Eur J Anaesthesiol,2015,32(7):493-498.
[21] Yahalom B,Athiraman U,Soriano SG,et al. Spinal anesthesia in infant rats:development of a model and assessment of neurologic outcomes [J]. Anesthesiology,2011, 114(6):1325-1335.
[22] Beilin Y. An update on obstetric anesthesia [J]. Se min Cardiothorac Vasc Anesth,2010,14(1):64-65.
[23] Echevarria M,Hachero A,Martinez A,et al. Spinal anaesthesia with 0.5% isobaric bupivacaine in patients with diabetes mellitus:the influence of CSF composition on sensory and motor block [J]. Eur J Anaesthesiol,2008,25(12):1014-1019.
[24] Sia AT,Tan KH,Sng BL,et al. Use of hyperbaric versus isobaric bupivacaine for spinal anaesthesia for caesarean section [J]. Cochrane Database Syst Rev,2013,5:CD00-5143.
(收稿日期:2018-05-04 本文編輯:任 念)

