血液透析治療糖尿病腎病終末期療效和并發癥分析
鄭宇,滑曉莉
(昌吉市人民醫院,新疆 昌吉 831100)
糖尿病腎病是糖尿病微血管常見并發癥之一,這也是引起患者死亡重要原因之一。終末期糖尿病腎病患者普遍存在毛細血管堵塞情況,伴隨嚴重腎小球玻璃樣,存在嚴重氮質潴留[1]。目前終末期糖尿病腎病患者主要實施血液透析治療,但是由于患者病情嚴重,發展進展快,透析水平不高[2]。為分析血液透析前后終末期糖尿病腎病臨床指標變化,以本院患者為研究對象開展研究。
1 資料與方法
1.1 臨床資料 選取本院在2015年12月~2016年12月收治患者糖尿病腎病終末期78例、慢性腎小球腎炎患者40例為研究對象,告知患者研究目的,患者自愿選擇治療方式,治療中可以根據患者意愿更改治療方案。糖尿病患者依照是否使用血液透析分為A組(42例)和B組(36例),慢性腎小球腎炎患者為C組(40例),A組男26例,女16例,年齡42~79歲,平均(63.2±5.6)歲,B組男21例,女15例,年齡41~75歲,平均(64.1±5.9)歲,C組男25例,女15例,年齡43~81歲,平均(64.2±5.8)歲,患者的臨床資料比較差異無統計學意義,具有可比性。
納入標準:糖尿病診斷符合WHO制定標準;腎病符合內科學慢性腎衰竭、尿毒癥標準。排除標準:心力衰竭;不穩定心絞痛;合并腫瘤;慢性感染;活動性肝炎。
1.2 方法 所有患者均實施常規治療,糾正貧血、糾正代謝紊亂、降血壓等治療。B組患者采取非透析治療,
A組和C組患者實施血液透析治療,在血液透析之前建立長期動靜脈內痿,血液透析儀器為4008B透析機,膜面積1.8m2,流量500ml/min,每周血液透析2~3次,每次4小時,透析液為碳酸氫鈉。
1.3 觀察指標 測定所有患者血液透析前后血糖變化,采用穩豪倍優型血糖分析儀測定,嚴格按照說明書操作。在血液透析前測定空腹血糖、睡前血糖、三餐后2 h血糖等。糖化血紅蛋白測定采用ycocard Reader特種蛋白分析儀。腎功能指標測定尿素氮和肌酐,尿素氮采用全自動生化分析儀DXC800測定。記錄治療中3組患者并發癥情況。
1.4 統計學方法 采用 Microsof t Excel建立數據庫,用SPSS 19.0統計學軟件進行數據分析。計數資料用例數(n)表示,計數資料組間率(%)的比較采用χ2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 治療前后臨床指標變化 血液透析前,A組、B組在血糖指標方面,除了早餐后血糖指標之外,其余血糖比較差異有統計學意義(P<0.05)。血液透析后,A組血糖指標得到改善,尿素氮和肌酐指標差異有統計學意義(P<0.05)。治療后患者生化指標得到改善,A組平均動脈壓顯著低于B組,A組白蛋白、血紅蛋白、血磷指標顯著高于B組(P<0.05),透析前后早餐后血糖無明顯變化,見表1。
2.2 并發癥比較 治療中并發癥較多,包括低血糖、感染、低蛋白血癥、心血管疾病等,A組患者并發癥發生率顯著高于C組(P<0.05),見表2。
表1 治療前后臨床指標變化(±s)Table1 Changes in the clinical indexesbeforeand after treatment(±s)
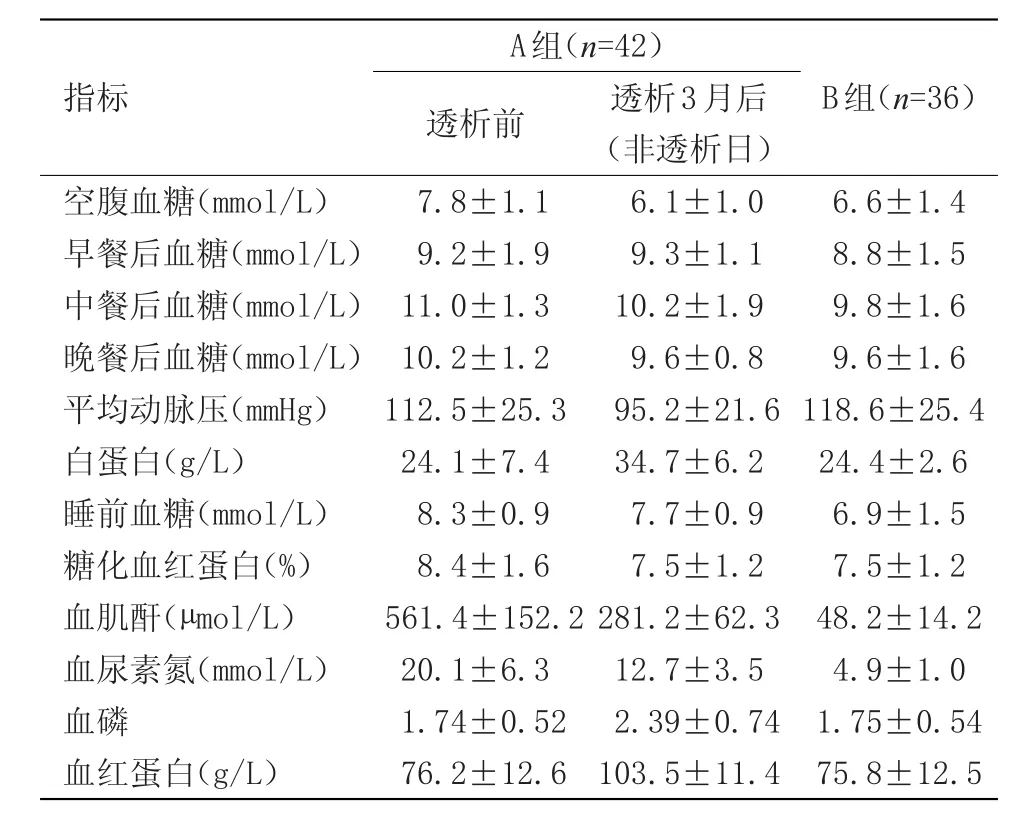
表1 治療前后臨床指標變化(±s)Table1 Changes in the clinical indexesbeforeand after treatment(±s)
指標B組(n=36)空腹血糖(mmol/L)早餐后血糖(mmol/L)中餐后血糖(mmol/L)晚餐后血糖(mmol/L)平均動脈壓(mmHg)白蛋白(g/L)睡前血糖(mmol/L)糖化血紅蛋白(%)血肌酐(μmol/L)血尿素氮(mmol/L)血磷血紅蛋白(g/L)6.6±1.4 8.8±1.5 9.8±1.6 9.6±1.6 118.6±25.4 24.4±2.6 6.9±1.5 7.5±1.2 48.2±14.2 4.9±1.0 1.75±0.54 75.8±12.5 A組(n=42)透析前7.8±1.1 9.2±1.9 11.0±1.3 10.2±1.2 112.5±25.3 24.1±7.4 8.3±0.9 8.4±1.6 561.4±152.2 20.1±6.3 1.74±0.52 76.2±12.6透析3月后(非透析日)6.1±1.0 9.3±1.1 10.2±1.9 9.6±0.8 95.2±21.6 34.7±6.2 7.7±0.9 7.5±1.2 281.2±62.3 12.7±3.5 2.39±0.74 103.5±11.4
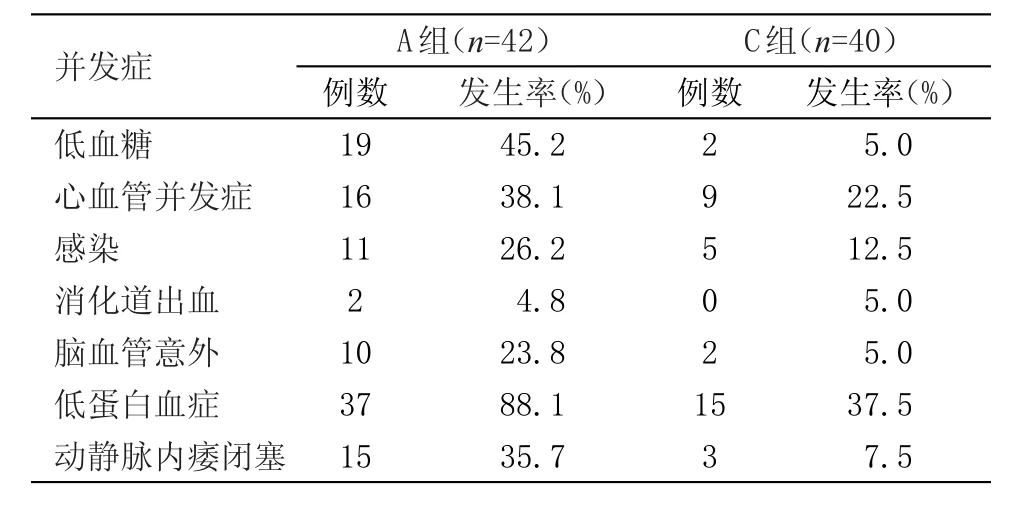
表2 兩組患者并發癥發生率比較(n)Table 2 Comparison of complications in two groups(n)
3 討論
糖尿病腎病是引起糖尿病患者死亡主要原因,分析采用血液透析對臨床指標的影響有重要現實意義。
3.1 臨床指標變化 在以往文獻報道中,終末期糖尿病腎病患者血液透析指標已經成為重要治療方式之一[3],但是在臨床應用中發現,部分患者身體不耐,實際應用效果不佳。
部分研究分析中指出血液透析患者對生化指標的影響存在不確定性,認為終末期糖尿病腎病患者實施血液透析治療后[4-5],血糖將會升高。在本組研究中可以看出血液透析前,A組、B組在血糖指標方面,除了早餐后血糖指標之外,其余血糖指標差異有統計學意義(P<0.05)。血液透析后,A組血糖指標得到改善,尿素氮和肌酐指標比較差異有統計學意義(P<0.05)。透析前后早餐后血糖無明顯變化。與以往研究報道結果并不一致,尤其是空腹血糖方面,改善情況更加明顯。在研究中,有學者指出血液透析患者實施胰島素治療能夠減少胰島素用量[6],認為實施血液透析后,能夠清除胰島素聚合物,改善胰島素抵抗,提高周圍組織對胰島素的敏感性,改善血糖指標。在研究血糖指標變化中,發現患者早餐后血糖沒有出現顯著變化[7],可能是因為患者空腹血糖含量較低,應調整胰島素用量,減少胰島素對之間的影響。
3.2 并發癥分析 在相關并發癥研究分析中,多認為血液透析存在多種并發癥[8],本組研究與以往研究結果相一致,在并發癥分析中可以看出,治療中并發癥較多,包括低血糖、感染、低蛋白血癥、心血管疾病等,A組患者并發癥發生率顯著高于C組(P<0.05)。
糖尿病腎病血液透析低血糖的出現原因不明確,考慮是多種原因引起的。臨床血液透析應用經驗發現[8],糖尿病腎病患者在血液透析中存在體質量增加的情況,加上患者長期胃腸功能紊亂,出現體質量增加的情況;終末期糖尿病腎病患者糖代謝紊亂,容易出現低血糖,患者出現低血糖后,還會引起升糖激素分泌量上升,缺乏敏感性,出現更長時間的低血糖。糖尿病腎病由于全身血管病變和神經紊亂,血液透析引起超濾、血液體外循環,導致血流流變學急劇變化,進而加重心腦血管系統損傷[8]。低血糖還會引起交感神經系統興奮異常,引起心腦缺血缺氧,而且老年人反應遲鈍,加劇了心腦血管事件意外的出現。
糖尿病腎病隨著病情進展,開始出現蛋白尿,血液透析是誘發低血壓的出現。糖尿病腎病患者由于存在微血管病變,伴隨血管順應性下降、交感神經反射異常,在血容量下降情況下,非常容易出現低血壓。在研究中也發現患者還有心血管疾病、感染等并發癥,發生率均很高,這是因為糖尿病腎病患者長期嚴格控制水分攝入,對于水分依從性較差,血容量負荷過大,容易誘發心血管時間[9]。糖尿病代謝紊亂容易導致心肌僵硬、心肌順應性差。糖尿病腎病患者存在代謝異常,出現貧血、營養不良等,將會加重心肌損害,加重心力衰竭。血液透析后,促紅細胞生成素使用引起血液黏稠度升高,血容量減少,誘發血栓形成,反復穿刺下加重血管硬化。患者如果反復出現低血糖還會影響到透析效果。在本組研究中也發現部分患者存在胃腸道出血,這可能是感染引起胃腸粘膜病變,也可能是因為患者植物神經紊亂,誘發胃腸道出血。感染是常見并發癥,一般是高血壓引起的免疫能力下降引起。
糖尿病腎病血液透析的護理:在糖尿病腎病血液透析護理中,重視心理護理、血糖控制護理、并發癥護理等。對患者開展有效心理疏導,促使患者認識到治療難度,能夠客觀面對資料效果。同時鼓勵患者,減少精神壓力,提高治療依從性。在血糖控制護理中,嚴密監控患者血糖變化,叮囑患者定期開展血糖檢查,觀察患者是否出現低血糖,及時補充食物,減少低血糖的出現。并發癥護理中,嚴密監控患者血壓變化,調整血液透析血容量,并積極宣傳并發癥相關知識,心功能不全也是常見并發癥,因此需要積極醫學知識宣講,鼓勵患者盡早開展血液透析治療。心功能不全是常見并發癥之一,可以調整患者臥位。在穿刺時,避免對同一穿刺部位進行穿刺,可以采用繩梯式穿刺法。
總之,血液透析治療終末期糖尿病腎病療效明確,并發癥較多,建議實施個性化胰島素,減少血糖波動,同時需要盡早開展血液透析,透析期間嚴格控制血糖、體重,控制血壓,在醫生指導下口服阿司匹林。
[1] 熊迎春,丁璇,曹紅杏.營養護理對終末期腎病血液透析患者生活質量的影響探析[J].當代醫學,2016,22(26):93-95.
[2] 黃紅義,徐智文.營養護理在改善終末期腎病血液透析患者生活質量中的效果分析[J].當代醫學,2017,23(9):153-155.
[3] Wang YM.The Ef fects of Comfor table Nursing on Negative Emotion and Complication of Patients With Diabetic Nephropathy in Hemodialysis[J].Diabetes New Wor ld,2016,19(23):4-5.
[4]Wang HM,Depar tment H.In the End of Hemodialysis Combined with Levocarnitine Appl ication Value in the Treatment of Patients with End-stage Diabetic Nephropathy[J].Diabetes New Wor ld,2015(6):48-50.
[5] 馮云生,趙亞娟,王艷新,等.血液透析聯合血液灌流對終末期糖尿病腎病患者胰島素抵抗及營養狀態的影響[J].臨床和實驗醫學雜志,2016,15(20):2029-2031.
[6] 馮云生,趙亞娟,張寶紅,等.血液透析聯合血液灌流對終末期糖尿病腎病患者血清炎癥因子水平及營養不良的影響[J].河北醫學,2016,22(7):1114-1116.
[7] Bilgi M,Keser A,Kat landur H,et al.Evaluation of the Relationship Between Microalbuminuria and Urine Ischemia-Modi f ied Albumin Levels in Patients with Diabetic Nephropathy[J].Journal of Cl inical Laboratory Analysis,2016,31(3):e22058.
[8] 曾海鷗,陳圳煒,羅敏虹,等.血液透析與腹膜透析對非糖尿病終末期腎病患者胰島素抵抗及冠狀動脈鈣化的影響[J].中國中西醫結合腎病雜志,2016,17(1):26-30.
[9] Shima A,Miyamoto M,Kubota Y,et al.Beraprost Sodium Protects Against Diabetic Nephropathy in Patients with Arteriosclerosis Obl iterans:A Prospective,Randomized,Open-label Study[J].Journal of Nippon Medical School,2015,82(2):84-91.
[10]Wada N,Mori K,Nakagawa C,et al.Improved glycemic cont rol with tenel igl iptin in patients with type 2 diabetes mel l itus on hemodialysis:Evaluation by continuous glucose monitoring[J].Journal of Diabetes& Its Compl ications,2015,29(8):1310-1313.

