腹腔鏡手術治療胃腫瘤50例
黃家良
(九江學院附屬醫院普外科,江西 九江 332000)
胃腫瘤是腫瘤科臨床上的多發病,患者癥狀包括惡心、嘔吐、排便變多、腹部隱痛或腹脹等,甚至會對患者的生命造成威脅。報道表明,與其他癌癥相比,胃腫瘤的發病率、病死率均處于較高的水平[1,2]。目前,臨床上主要采用手術方案治療該疾病,以將患者的病灶及相應部位的淋巴切除。近年來,腹腔鏡技術在胃癌患者的臨床治療中獲得了一定的進展,效果已獲廣大臨床認可[3]。我們收集本科室間接收的擬行手術治療的胃癌患者100例,分別行傳統開腹手術與腹腔鏡手術方案治療,旨在分析腹腔鏡手術治療該疾病的臨床價值,現總結手術情況及效果如下。
1 資料與方法
1.1 一般資料
收集本科室2015年1月至2016年8月間接收的擬行手術治療的胃癌患者100例,隨機分成2組:開腹手術組共50例,包含男性患者31例,女性患者19例;年齡23~71歲,平均年齡(44.73±10.82)歲;平均腫瘤直徑(4.07±0.97)cm。腹腔鏡組共50例,包含男性患者33例,女性患者17例;年齡24~73歲,平均年齡(45.18±12.39)歲;平均腫瘤直徑(4.14±1.13)cm。2組患者以上基線資料差異無統計學意義(P<0.05)存在可比性。入組標準:100例患者均經胃鏡、MRI或CT等影像學檢查及胃鏡活檢明確診斷為胃癌; BMI≤30kg/m2;均無肺栓塞或深靜脈血栓史,且近期內無手術史;均沒有使用促凝或抗凝藥,沒有凝血或出血傾向;女性近期內沒有使用過雌激素或避孕藥;均在知情同意書上簽字同意;經本院醫學倫理委員會批準通過。排除標準:合并嚴重心、腦、肝及腎等器官性疾病者;伴嚴重糖尿病者;血糖及凝血異常者;合并嚴重感染的患者。
1.2 手術方法
1)開腹手術組術式 開腹手術組確診后擬行開腹手術方案治療,手術操作包括:給予氣管內麻醉,選平臥體位,于患者上腹部正中線部位常規切開,可酌情將切口適當延長,按照臨床常規操作進行手術。
2)腹腔鏡組術式 腹腔鏡組確診后擬行腹腔鏡手術方案治療,手術操作包括:給予氣管插管全身麻醉,體位選仰臥位,儀器選用1188HD型腹腔鏡(美國stryker公司),術者需處于患者的兩腿間,以“五孔法”進行操作,順著患者的臍部下緣1.0cm位置做一手術切口,且經該切口放入腹腔鏡器械,構建人工氣腹,控制氣腹壓力為15mmHg,在患者左側與右側肋下緣腋前線各做12.0、5.0mm切口,并且于患者左側、右側臍部平線和鎖中線交點位置分別做5.0mm切口,給予手術器械放入,以SPIC-G型超聲刀(日本OLYMPUS公司)對腹腔進行探查,以根據患者情況施行針對性的手術方案。酌情對戳孔位置進行適當的調整,針對腫瘤處于胃底部及胃竇者采用遠端為大部分切除術進行處理,深入橫結腸系膜葉間隙之后,切斷患者的胃網膜右靜脈,將小網膜前葉切除至賁門,離斷胃網膜左動脈,清掃淋巴結,經腹腔鏡直視下離斷胃體、十二指腸,手術時以吻合器行殘胃和空腸或食管吻合處理,術畢后常規給予蒸餾水行腹腔沖洗,且常規給予引流管留置。
1.3 觀察指標
手術時記錄2組的手術操作時間、手術出血量及切口長度等指標,術畢后記錄2組的術后首次排氣時間、進食時間、下床活動時間及住院天數等指標。2組均行為期半年的隨訪觀察,以觀察患者的并發癥發生情況、復發及轉移情況。
1.4 統計學分析
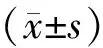
2 結果
2.1 兩組患者手術狀況、術后情況比較
腹腔鏡組的手術操作時間雖然與開腹手術組相比稍長,但組間差異不顯著(P>0.05)。腹腔鏡組的手術出血量與開腹手術組相比明顯更少,手術切口長度與術后首次排氣時間、首次進食時間、下床活動時間及住院天數明顯更短(P<0.05),見表1。
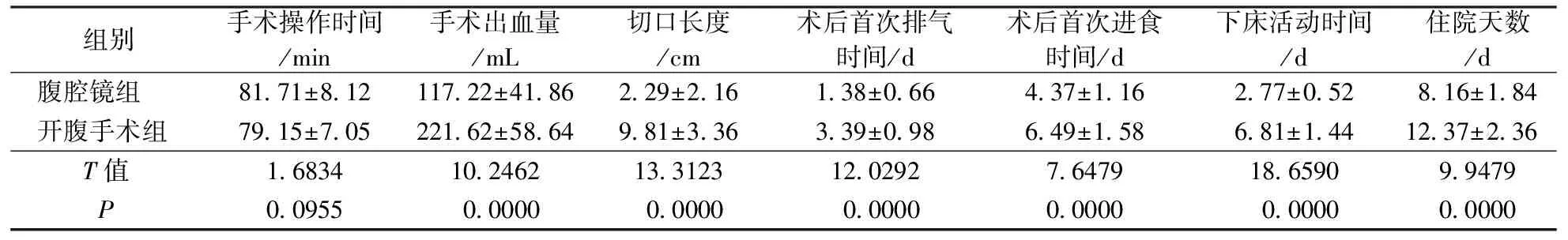
表1 兩組患者手術狀況、術后情況比較
2.2 兩組患者術后隨訪情況比較
術后隨訪結果顯示,腹腔鏡組的術后并發癥發生率較開腹手術組明更低(P<0.05),而兩組術畢后的腫瘤轉移率、復發率無統計學差異(P>0.05)。見表1。
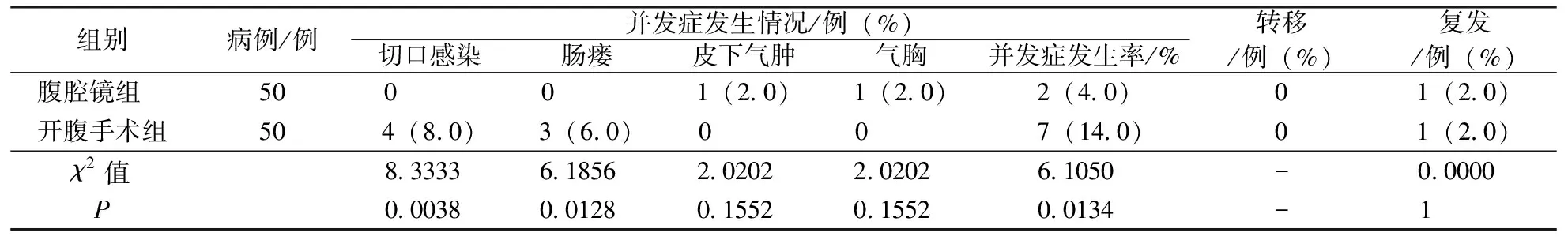
表2 兩組術后的并發癥發生情況、轉移及復發情況比較
3 討論
隨著近年來人們飲食生活習慣及生活規律的不斷變化,胃腫瘤患者的發病例數已在逐漸增加,其早期癥狀較隱匿,容易誤判病情,而隨著患者的病情進展會產生不能進食、嘔吐、貧血等表現,此時患者已進入中晚期,錯過了最佳的治療時間,從而對患者的身體生命健康造成了嚴重的威脅。研究表明,該疾病的發生主要和飲食習慣不良、嗜酒、吸煙、Hp感染、血型及遺傳等多方面因素有關[4]。因此,采用科學有效的治療方案及時治療該疾病對于改善患者的預后具有非常重要的意義。
目前,臨床針對胃癌患者主要采用胃癌根治術進行治療,同時也是公認的治療胃癌的最有效的措施,可有效將患者的腫瘤病灶切除,減少復發[5]。傳統臨床上主要采用開腹手術方案治療該疾病,雖然可獲較好的療效,但臨床經驗表明該術式會給患者造成較大的創傷,且患者術后恢復較慢,并發癥較多,故往往也不容易被患者接受。
隨著近年來腹腔鏡技術的不斷發展和完善,腹腔鏡手術方案被廣泛應用于胃腫瘤患者的臨床治療中,經臨床研究表明,以腹腔鏡技術治療該疾病的過程中,經腹腔鏡能夠對患者的病灶進行直接的觀察,術野清晰,且具有微創、術中出血少、術后恢復快、并發癥少及美觀性好等優點[6],且研究表明其在治療胃腫瘤上獲得的療效與開腹手術相當[7,8]。因胃腫瘤涉及的臟器太多而難以對比,故為了提高對比性及科學性,本研究中我們選取胃癌患者進行針對性研究,結果發現,腹腔鏡組的手術操作時間雖然與開腹手術組相比稍長,但組間對比差異不顯著(P>0.05),單就操作性而論,腹腔鏡手術的價值相對更優,但因其在術前準備、構建氣腹上花費的時間較長,故會導致手術時間整體延長。而腹腔鏡組的手術出血量與開腹手術組相比明顯更少,手術切口長度與術后首次排氣時間、首次進食時間、下床活動時間及住院天數明顯更短,術后并發癥發生率明顯更低(P<0.05),可見腹腔鏡手術的應用價值相對更優。同時,2組的術后轉移率與復發率對比無統計學差異(P>0.05),這提示兩種手術的遠期療效相當。
綜上所述,針對胃腫瘤患者以腹腔鏡手術治療具有良好的臨床價值,患者術后的預后較好,值得借鑒推廣。
[1] 燕速,白振忠,趙建信,等.CYP2E1 RsaⅠ基因多態性與青海地區人群胃癌易感性研究[J].青海醫學院學報,2013,34(1):7~14.
[2]Stockman D L,Miettinen M,Suster S,et al. Malignant gastrointestinal neuroectodermal tumor: Clinicopathologic, immunohistochemical, ultrastructural, and molecular analysis of 16 cases with a reappraisal of clear cell sarcoma-like tumors of the gastrointestinal tract[J].American Journal of Surgical Pathology,2012,36(6):857~868.
[3] 賈凌威,來森艷,吳劍宏,等.腹腔鏡與開腹楔形切除術治療胃的胃腸間質瘤臨床療效比較[J].中華腫瘤雜志,2016,38(7):543~547.
[4] 洪希周,馬君俊,臧潞,等.3D腹腔鏡手術系統在胃腸腫瘤根治術中的應用[J].國際外科學雜志,2015,42(7):445~449.
[5] 周繼軍,王曉豐,田志帥,等.腹腔鏡與開腹手術治療胃腸間質瘤的療效對比[J].中華普通外科學文獻(電子版),2016,10(2):120~124.
[6] 鄺永龍,李錚宇,彭北生,等.腹腔鏡手術治療胃腸腫瘤的臨床效果分析[J].中國醫學創新,2017,14(3):66~68.
[7] 牛超.腹腔鏡手術與傳統開腹手術對胃腸腫瘤患者的療效及血凝狀態的影響[J].臨床醫藥文獻電子雜志,2016,3(29):5769,5772.
[8] 孟祥毅.探討腹腔鏡手術與傳統開腹手術對胃腸腫瘤患者的臨床療效及血凝狀態的影響[J].中國繼續醫學教育,2016,8(10):92~93.

