社區老年男性血清總睪酮、游離睪酮和黃體生成素水平與年齡的相關性研究*
郭一俊 湯 海 丁滿棠 楊 鯤 肖 軍 開 凱 沈 俞 苗 帥 周任遠
上海市靜安區中心醫院,復旦大學附屬華山醫院靜安分院泌尿外科(上海 200040)
隨著社會經濟與醫療水平的發展,全球的老齡化問題日益顯現。中國的老齡化正呈加速度上升狀態。據世界衛生組織預測,到2050年,中國將有35%的人口超過60歲,成為世界上老齡化最嚴重的國家。上海人口老齡化程度更高于全國平均水平。老齡化相關的疾病與癥狀,及改善老年人的生活質量等問題,也越來越得到相關學者的關注。隨著年齡的增長,老年男性血清睪酮水平逐漸下降;而血清睪酮水平的下降會導致男性性欲降低、勃起功能障礙、性功能下降以及骨質疏松、睡眠障礙和抑郁易怒等一系列的癥候群[1,2]。2002年,國際老年男性研究會(ISSAM)將這一綜合征更名為遲發性性腺功能減退(lateonset hypogonadism,LOH)[3]。隨著我國人口老齡化程度的逐漸加劇,男性LOH的發病率有逐年升高的趨勢[4,5]。對男性的性功能癥狀進行評分是診斷遲發性性腺功能減退癥的常用手段[6]。考年男性癥狀(AMS) 量表和中老年男性雄激素缺乏(ADAM)問卷表是報道最多、應用最多的癥狀測量表。至今,我們都采用國外推薦的LOH診斷標準。LOH診斷除了臨床癥狀,其實驗室診斷主要有賴于血清總睪酮(T)和游離睪酮(FT)的檢測[7]。我們試圖通過分析社區老年男性血清T、FT和黃體生成素(LH)水平與年齡的相關性,了解中國老年男性雄激素水平變化的情況,幫助我們進一步認識LOH疾病。
資料與方法
一、對象
本研究在2010年與2013年利用閔行區衛計委慢病管理平臺,對閔行區江川街道3個居委50~90歲老年男性進行兩次抽樣調查。每個接受調查者均簽署知情同意書,自愿接受問卷調查和/或血液生化檢查。知情同意條款經上海市第五人民醫院倫理委員會審核通過。
二、測量
性激素測定包含TT、FT,抽血時間統一在上午8:00至11:00,測定方法均采用酶聯免疫分析(ELISA),試劑盒樣品線性回歸與預期濃度相關系數R值為0.92以上,批內與批間分別小于9%和15%。
三、相關定義和分組
睪酮正常值參照歐洲泌尿外科學會(european association of urology, EAU)(2014版)LOH診療指南[8],TT<12nmol/L為睪酮低下組,TT≥12nmol/L為睪酮正常組。將2010年老年男性分為睪酮低下組(18例)和睪酮正常組(350例),與其2013年血清TT、FT和LH水平比較,并分析其相關性。
四、統計分析
統計學分析使用易侕統計軟件(www.empowerstats.com)和R軟件生成。
結 果
2010年接受血清TT、FT、LH檢測并在2013年接受相同檢測的共有368人,回顧這部分人群2010年至2013年的TT、FT、LH的數據變化。
這368人中,2013年平均TT為(17.44±3.95)nmol/L,平均FT為(237.71±48.41)pmol/L,平均LH為(47.24±10.37)mIU/mL。2010年平均TT為(18.02±3.68)nmol/L,平均FT為(237.87±51.23)pmol/L,平均LH為(50.20±9.82)mIU/mL。TT、FT、LH在3年間無顯著性差異(P>0.05)(表1)。
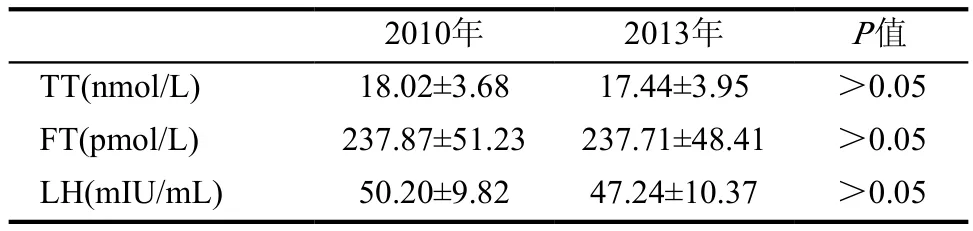
表1 調查人群2010年與2013年的TT、FT、LH比較
2010年血清睪酮低下者18人,2013年血清睪酮低下者有26人,正常者有342人。2013年睪酮低下者中25人為新發病例,僅1人為2013年的睪酮水平低下者。2010年睪酮低下者18人中17人到2013年均轉變為睪酮正常者。將2010年睪酮低下者和睪酮正常者3年中的TT、FT、LH的變化進行比較,發現均無明顯的統計學差異(P>0.05)(表2)。2013年新發轉變為睪酮低下者25例,3年間TT、FT、LH均無統計學差異(P>0.05)(表3)。分析568例接受調查者的TT、FT、LH的變化值與相關疾病影響因素進行相關性分析,均顯示無明顯統計學差異(P>0.05)(表4)。

表2 2010年睪酮低下組和正常組TT、FT、LH變化值分析

表3 3年間TT由正常轉變為低下者的TT、FT、LH變化與年齡相關性分析
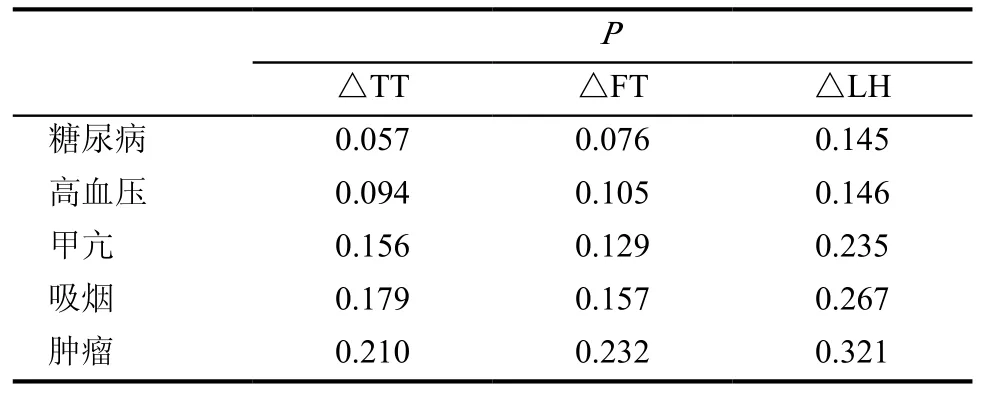
表4 調查人群TT、FT、LH變化值與影響因素的相關性
2010年睪酮低下者回復到2013年睪酮正常組的17人中,TT、FT、LH均對年齡無顯著變化(P>0.05)(表5)。

表5 3年間TT低下轉變為正常者的TT、FT、LH變化與年齡相關性分析
討 論
老年男性LOH是一種由于血清睪酮水平下降導致的臨床癥狀和生化綜合征。睪酮低下相關的癥狀主要有:性功能障礙癥狀;體能下降癥狀;精神心理癥狀。它嚴重影響老年男性生活質量甚至生命。隨著經濟與醫療水平的發展,人們對生活質量的重視日益增高。目前國內外對于診斷LOH,均聯合采用相關臨床癥狀評估、實驗室檢測(血清雄激素水平分析)及診斷性治療的方法診斷該病。我們通過此項觀察社區老年男性的雄激素水平,以了解中國男性雄激素水平變化的情況,從而進一步了解睪酮水平與LOH的相關性。
此次調查選取了上海市閔行區的三個居委的老年男性進行抽樣調查,同一人群分別在2010年與2013年測定TT、FT和LH水平。并將此人群2010與2013年測定的TT、FT和LH做配對相關性分析。
調查顯示社區老年男性的平均T T達(17.44±3.95)nmol/L,較Araujo等[9]在美國波士頓社區調查平均TT(15.2±6.2)nmol/L相近甚至高些。但是,平均FT (237.71±48.41)pmol/L水平則較美國波士頓社區調查結果FT(320±130)pmol/L低。這可能是由于美國的調查平均年齡要低于我們本次調查的平均年齡,也佐證日本學者調查結果,亞洲人中FT 隨年齡變化較TT更顯著[10]。
本次調查顯示,17人從2010年的睪酮低下水平發展至2013年的正常睪酮水平,兩次檢測的TT、FT、LH之間無明顯統計學差異(P>0.05);25人從2010年的正常睪酮水平發展至2013年的睪酮低下水平,兩次檢測的TT、FT、LH之間也無明顯統計學差異(P>0.05)。兩次檢測的TT、FT、LH變化值與年齡無明顯相關性(P>0.05)。與普遍認識到的正常男性從約30歲開始體內睪酮水平會出現緩慢下降有差異[11],Anderson等[12]總結了5 350例30~70歲男性血清激素測定結果,認為伴隨年齡增加,出現血清睪酮水平明顯下降。諸多文獻提出血清睪酮水平呈現與老齡化相關的進行性下降趨勢,FT伴隨著增齡而下降愈加明顯[13,14]。這與我們本次的調查結果有明顯的差異。可能與以下因素有關:(1)抽取樣本的區別。本研究,以上海一地區社區人群為基礎,只能反映上海這一地區,或者上海老年性激素水平。(2)激素測定時間或方式不同,試劑盒批次不同。人體中睪酮的分泌存在晝夜節律。一般來說,睪酮水平峰值在清晨6:00am~8:00am,而谷值在6:00pm~8:00pm。因此一般推薦在8:00am~11:00am采集血液標本進行睪酮水平檢測,以其最大值來評價缺乏與否[15]。人群抽樣時,可能存在時間差異。由于2010年及2013年二次測定時使用的試劑盒也存在批次不同,可能造成結果有差異。(3)考慮男性睪酮水平的下降速度是緩慢的,睪酮下降不是男性普遍現象,并非所有的中老年男性最后均達到睪酮缺乏的程度[16,17],并且我們本次的調查的時間跨度也不算太長,所以出現2010年至2013年TT、FT、LH水平無顯著差異。
本次調查為同一批人群在2010年及2013年血TT、FT、LH作對比。在2010年,有18人睪酮低下,在未有任何藥物或其他措施干預的情況下,其中17人在2013年睪酮轉為正常。血清睪酮隨著年齡的變化存在波動,血清睪酮的波動是否有其他因素存在。中老年男性是否都需要藥物或其他方式干預睪酮水平的變化。我們將擴大樣本量及延長觀察時間,進一步探討老年男性睪酮水平與年齡的相關性及其影響因素。
致謝:閔行區衛計委慢病管理平臺,提供管理、財政等支持
1 吳旻, 梁國慶, 王波, 等. 男性性功能癥狀評分聯合游離睪酮水平預測遲發性性腺功能減退癥的研究. 實用老年醫學 2014; 28(3): 221-225
2 周善杰, 谷翊群. 男性遲發性性腺功能減退癥篩查量表的驗證研究現狀. 國際生殖健康 /計劃生育雜志 2011;30(1) : 5-9
3 Morales A, Lunenfeld B. Investigation, treatment and monitoring of late-onset hypogonadism in males. Official recommendations of ISSAM. International Society for the Study of the Aging Male. Aging Male 2002;5(2):74-86
4 梁國慶, 王波, 李錚, 等. 上海浦東濰坊地區中老年男性遲發性性腺功能減退癥患病情況調查. 中國男科學雜志 2011; 25(2) : 31-34
5 吳旻, 李建輝, 于曉華, 等. 浙江省一農村社區遲發性性腺功能減退癥的調查研究. 中華男科學雜志 2013;19(6): 522-526
6 李宏軍, 谷翊群. 男性遲發性性腺功能減退癥的發病機制與流行病學. 國際生殖健康/計劃生育雜志 2011;30(1): 10-13
7 Wang C, Nieschlag E, Swerdloff R, et al. Investigation,treatment, and monitoring of late-onset hypogonadism in males: ISA, ISSAM, EAU, EAA, and ASA recommendations. Eur Urol 2009; 55(1): 121-130
8 Dohle GR, Arver S, Bettocchi C, et al. Guidelines on male hypogonadism. Eur Assoc Urol 2012;
9 Araujo AB, Esche GR, Kupelian V, et al. Prevalence of symptomatic androgen de fi ciency in men. J Clin Endocr Metab 2007; 92(11): 4241–4247
10 Iwamoto T, Yanase T, Horie H, et al. Late-onset hypogonadism (LOH) and androgens: validity of the measurement of free testosterone levels in the diagnostic criteria in Japan. Int J Urol 2009; 16(2): 168-174
11 王曦, 伍學焱. 男性遲發性性腺功能減退癥的檢查、治療和監測-從指南到實踐. 臨床內科雜志 2014; 31(6):375-378
12 Anderson AM, Jensen TK, Juul A, et al. Secular decline in male testosterone and sex hormone binding globulin serum levels in Danish population surveys. J Clin Endocrinol Metab 2007; 92(12): 4696-4705
13 梁國慶, 于曉華, 吳昊, 等. 中老年男性勃起功能與血清睪酮的相關性研究. 上海交通大學學報·醫學版 2014;34(2): 169-172
14 Zeng QS, Xu CL, Liu ZY, et al. Relationship between serum sex hormones levels and degree of benign prostate hyperplasia in Chinese aging men. Asian J Androl 2012;14(5): 773-777
15 Ho CK, Beckett GJ.Late-onset male hypogonadism:clinical and laboratory evaluation. J Clin Pathol 2011; 64(6):459-465
16 徐高潔, 徐勇. 男性遲發性性腺功能減退癥的流行病學分析及研究進展. 當代醫藥論叢 2015; 13(5): 60-61
17 Kang S, Park HJ, Park NC.Serum Total Testosterone Level and Identification of Late-Onset Hypogonadism:A Community-Based Study. Korean J Urol 2013;54(9):619-623

