273例結直腸息肉結腸鏡檢漏診因素分析
周 志,范麗萍,楊 波
(成飛醫院消化內科,四川 成都 610092)
結直腸癌(colorectal cancer, CRC)是人類高發惡性腫瘤,結直腸腺瘤(colorectal adenoma, CRA)是結直腸癌最主要的癌前病變[1],通過結腸鏡篩查并早期切除結直腸腺瘤可以有效預防結直腸癌的發生[2]。目前國內外研究均表明結腸鏡檢是篩查和監測結直腸癌的金標準,但結腸鏡檢的結果受多種因素的影響,無法做到毫無遺漏地觀察,以致常有漏診發生。根據國內外文獻報道,結腸鏡檢的息肉漏診率一般在20%左右,并提示檢出率與息肉整體形態和檢查醫師操作等因素相關。中國結腸鏡檢遠不如發達國家普及,不同醫院內鏡設備、腸道準備、醫師操作水平等各異。目前國內對于結直腸息肉的漏診情況的相關研究處于探索狀態,尚未完全找到影響漏診的關鍵因素,減少結腸鏡檢漏診一直是臨床關注和力求解決的問題。本研究選擇我院2017年6個月內2次接受結腸鏡檢的患者,對其一般情況、結腸鏡檢結果進行總結分析,以期找出漏診的影響因素,指導臨床醫生減少結腸鏡檢的漏診。
1 對象與方法
1.1 研究對象 選擇2017年全年在6個月內于我院接受過2次結腸鏡檢的患者。腸道準備不佳,影響結腸鏡檢查,或未進鏡至回盲部的患者,以及結腸炎患者、家族性結直腸息肉、結直腸癌患者不納入研究。
1.2 資料收集 將符合研究的患者全部納入調查,收集患者性別、年齡、病因資料進行分析。
1.3 腸道結腸鏡檢查 (1)腸道準備及器械:所有患者于檢查前晚18:00、檢查當日6:00服磷酸鈉鹽45 mL加溫涼水750 mL,并于磷酸鈉鹽洗腸液后連續服用2次二甲硅油30 mL。全身麻醉后,采用Olympus CF-Q260AI型內鏡進行常規結腸檢查。(2)檢查方法:單人操作法,進鏡至回盲部,凍結圖像。在常規緩慢退鏡模式下觀察全部結腸,發現息肉樣變后,凍結圖像,記錄發現息肉的部位、數量、形態和大小。息肉大小以直徑表示,以張開的活檢鉗(0.6 cm)為標準判定。息肉鉗除視情況而定(鏡下良惡性白光、NBI、染色初步判定),小息肉以活檢鉗夾除,大息肉用高頻電切除。取得標本浸泡于10%福爾馬林溶液中送病理科。退鏡至齒狀線后凍結并保存圖像。
1.4 評價標準 (1)息肉漏診的判斷和計算:比較前后2次結腸鏡檢查結果,將第2次檢查時新發現的息肉判斷為漏診息肉。以漏診息肉數目與第2次檢查發現的息肉總數之比計算息肉漏診率,以出現息肉漏診患者數與入選患者總數之比計算患者漏診率。(2)結直腸息肉分類:按照結腸鏡下隆起性病變的內鏡分類法[3],根據鏡下形態將息肉分為側向發育型(LST型)、無蒂型(Is型)、亞蒂型(Isp型)及有蒂型(Ip型)。將LST及Is型定為扁平型,Isp及Ip型定為隆起型。(3)病理學判斷:將息肉活檢組織或內鏡下切除標本以10%福爾馬林溶液固定,常規石蠟包埋、切片后染色,由病理醫師判斷組織學類型。將管狀腺瘤、絨毛管狀腺瘤、絨毛狀腺瘤、錯構瘤性息肉判定為腫瘤性息肉,除腺瘤以外的炎性、增生性、鋸齒狀息肉歸類為非腫瘤性息肉。(4)退鏡時間判斷:以保存圖像中退回至肛門齒狀線的時間與達到回盲部的時間之差作為退鏡觀察時間。取活檢或電切息肉時,需減去所用時間。
1.5 統計學方法 應用SPSS 21.0對數據進行統計學處理,采用χ2檢驗分析結腸息肉的漏診原因,多因素Logistic回歸分析患者漏診的影響因素,以P<0.05為差異有統計學意義。
2 結 果
2.1 患者一般情況 本研究共計納入273例患者,其中男153例,女120例;平均(58.03±9.80)歲;就診原因包括便血、腹痛、腹瀉、便秘及長期隱血等。
2.2 息肉漏診情況 根據6個月內的2次結腸鏡檢結果,273例患者中有122例在第一次檢查中未發現息肉,患者漏診率為44.69%。2次檢查共發現息肉400枚,其中132枚在第一次檢查中未發現,漏診率為33.00%。結果詳見表1。

表1 273例結腸鏡檢患者息肉漏診情況
2.3 危險因素分析 根據息肉漏診分析結果,將息肉漏診率具統計學差異的息肉數量(多發、單發)、形態(隆起形、扁平形)和大小(>5 mm、≤5 mm),以及與人員操作相關的退鏡時間(>6 min、≤6 min)和前后操作人員是否為同一人等因素作為自變量,納入多因素分析,采用Logistic回歸對上述因素與息肉漏診的關系進行探討。結果顯示,息肉單發的漏診率是多發的3.210倍,息肉形態為扁平型的漏診率為隆起形的2.745倍,息肉≤5 mm的漏診率為>5 mm的13.338倍,退鏡時間≤6 min的漏診率為>6 min的2.350倍,前后操作人員不一致的漏診率為前后同一人操作的3.163倍。見表2。
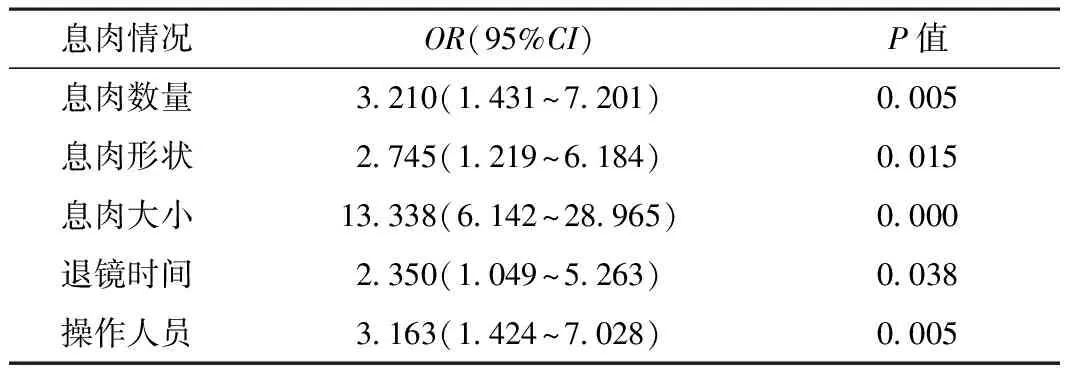
表2 結腸鏡檢息肉漏診的多因素Logistic回歸分析
3 討 論
結直腸癌是人類高發的消化道惡性腫瘤,隨著生活飲食習慣的改變,我國的結直腸癌發病率呈逐年上升的趨勢,病死率位于惡性腫瘤的前列。文獻報道早期結腸癌的5年生存率可達90%,但結腸腺瘤在臨床鏡檢的漏診率大致在6%~27%[4]。
本研究結果顯示,患者息肉漏診率為33.00%,患者漏診率達44.69%,略高于已有的研究數據[5-8],這可能與研究方法及觀察時間的長短有關,另外,由于所使用的Q型內鏡分辨率不足,可能引起總體漏診率的增高。據報道,結腸鏡檢1年內新發現的息肉多為上一次檢查被遺漏,僅有小部分為新生息肉[9]。漏診的息肉以腺瘤為主,而腺瘤性息肉已被證實為絕大多數大腸癌的主要起源[10]。因此,息肉的早期檢測對預防大腸癌、降低其發病率有極為重要的作用。本研究發現,單發與扁平息肉較多發和隆起型息肉在檢查時更容易被漏診,且差異具有統計學意義(P<0.05);較小的息肉(≤5 mm)漏診的可能性也大于較大的息肉(>5 mm),差異具有統計學意義(P<0.01)。息肉的部位和病理學類型在檢查中導致的漏診無顯著統計學差異。提示鏡檢醫師在操作過程中,增加退鏡觀察時間、多向轉換鏡檢鏡頭角度、仔細觀察分辨腸道內壁的皺褶,能有效降低鏡檢結果中單發、細小和扁平型息肉的漏診率,以期盡早發現患者的腸道病變。
根據多因素統計分析結果,息肉的客觀形態與工作人員的主觀操作均對息肉的漏診具有重要的影響,息肉單發、扁平型、尺寸偏小(≤5 mm)及結腸鏡操作中退鏡時間不足(≤6 min)、前后2次操作人員不同為息肉漏診的危險因素(P<0.05)。提示在結腸鏡檢查時,操作人員應重點注意尺寸偏小、扁平型的單發性息肉,在條件允許的情況下,適當延長退鏡時間,同一患者在復查時盡量由同一醫師負責操作。而不同生長部位與病理學形態的息肉漏診情況并未發現差異,提示在檢查中可不作為重要影響環節考慮。
本研究由于時間、設備等條件限制,樣本量較小,觀察時間較短,2次結腸鏡檢的間隔時間較長,所得結論具有一定的局限性。另外,除上述研究因素外,操作
人員的經驗、操作熟練程度等,也可能造成結腸鏡檢中息肉的漏診;同時,多項研究結果顯示,雙人觀察可有效提高結腸鏡檢中息肉的檢出率[11-12]。采用前瞻性研究,選擇恰當的綜合評價指標,系統反映息肉漏診的各個危險環節,減少漏診的發生,將是我們進一步的研究方向。
[1]KAMINSKI M F, REGULA J, KRASZEWSKA E A, et al. Quality indicators for colonoscopy and the risk of interval cancer[J]. N Engl J Med, 2010, 362(19): 1795-1803.
[2]中華醫學會消化病學分會.中國結直腸腫瘤篩查、早診早治和綜合預防共識意見(一)[J].中華消化雜志,2011,16(11):666-675.
[3]Chinese Society of Gastroenterology. Consensus on screening, early diagnosis and therapy and comprehensive prevention [J]. Chin J Gastroenterol, 2012, 32(1): 1-10.
[4]AHN S B, HAN D S, BAE J H, et al. The miss rate for colorectal adenoma determined by quality-adjusted, back-to-back colonoscopies[J]. Gut Liver, 2012, 6(1): 64-70.
[5]劉揆亮,林香春,吳靜,等.結腸鏡下結直腸息肉漏診危險因素分析[J].中國內鏡雜志,2013,19(9):914-918.
[6]黃應龍,智發朝,黃麗韞,等.結腸鏡檢查中大腸腺瘤的漏診率及漏診相關危險因素[J].中華消化內鏡雜志,2010,27(6):281-286.
[7]吳進峰,劉錦濤,余細球,等.大腸息肉電子結腸鏡檢查漏診率及相關因素分析[J].吉林醫學,2013,34(15):2975-2977.
[8]王莉君,高孝忠.結腸鏡檢查中結腸息肉漏檢率的臨床研究[J].中華胃腸內鏡電子雜志,2017,4(1):26-28.
[9]呂龍,黃春,李俊杰.結腸鏡檢查大腸息肉漏診相關因素分析[J].中國醫師雜志,2014,16(5):646-649.
[10]張瑩, 李長鋒, 初春梅. 內鏡窄帶成像技術對大腸息肉的診治價值[J].中國實驗診斷學,2015,19(9): 1547-1549.
[11]邰艷紅,程春生,孫廷基,等.雙人觀察對腸鏡息肉檢出率影響的前瞻性研究[J].中國內鏡雜志,2016,22(4):77-80.
[12]ASLANIAN H R, SHIEH F K, CHAN F W, et al. Nurse observation during colonoscopy increases polyp detection: a randomized prospective study[J]. Am J Gastroenterol, 2013, 108(2): 166-172.

